Что такое туберозный склероз
Туберозный склероз – факоматозное заболевание генетического характера, при котором наблюдается полиорганная недостаточность
- Второе по частоте нейрокожное заболевание.
- Частота: 1:10 ООО — 1:50 ООО в год
- Нарушение вторичной нейруляции (дефект нейрональной пролиферации, дифференциации и гистогенеза) в течение 2—4-го месяцев беременности
- Аутосомно-доминантный тип наследования
- В настоящее время описано два локуса генов: 9^34 и 16р13.
Описание
Туберозный склероз — заболевание наследственного характера, проявляющееся нарушениями в стабильном функционировании ЦНС, которые вызывают приступы эпилепсии и характеризуются низким уровнем интеллектуальных способностей. Болезнь провоцирует развитие высыпаний на поверхностном слое кожного покрова полиморфной природы, формирование новообразований злокачественного плана и неопухолевыми процессами в соматических отделах. В качестве диагностических мероприятий медицинские сотрудники клиник прибегают к использованию магнитно-резонансной томографии, компьютерного исследования, ЭЭГ для выявления расстройств нервной системы.
Дополнительно проводятся офтальмологические тестирования, оценка состояния внутренних объектов тела с помощью ультразвукового оборудования, рентгенографии и ректороманоскопии. Лечение подразумевает использование противоэпилептической терапии, корректировку нейропсихологического характера, мониторинг и своевременное операционное удаление опухолей.
Краткие факты
Туберозный склероз (ТС) — тяжелая болезнь наследственного происхождения, которая проявляется опасными симптомами по типу деформации поверхности эпидермиса, конвульсиями, олигофренией и образованием опухолей. Аномалию относят к факоматозной категории. Она является достаточно редко встречающимся нарушением. Согласно среднестатистическим данным ТС диагностируют в соотношении 1:30 000 населения, а среди младенцев показатель снижается до 1:8 000 случаев. Отклонение от нормы носит семейный и единичный (до 70%) характер.
История открытия
Фридрих Даниель фон Реклингхаузен ученый из Германии (патологоанатом) в середине XIX века стал первым человеком, который дал полное описание заболеванию. Позже французский ученый Бурневилль детально расписал морфологические изменения, которые происходят в мозге пациента при таком поражении. Он дал название аномалии. А в 1890 году врач дерматологической сферы Прингл разобрал симптоматику лиц с помощью ангиофибра. В результате отклонение носит несколько наименований. В медицинской литературе можно встретить: Туберкулезный склероз, Болезнь Бурневилля-Прингла.
Основные источники появления
Нарушение выделяется наследственным характером поражения. Большая часть случаев вызвана развитием реакций мутаций, а 30% — аутосомно-доминантной передачей генетических аберраций, которые присутствуют у матери и отца. Однако, ученые до сих пор проводят исследования по изучению аспектов биохимических факторов. Морфологической аномалией становится рост частиц глиального плана церебральной зоны. По строению они представлены клетками большого размера с анормально увеличенным центром и множеством отростков. Субэпендимальные узлы обычно провоцируют прогрессирование астроцитомы гигантоклеточного плана. Согласно информации, предоставленной исследователям, в 10% ситуаций наблюдается поражение мозжечка. Нарушения отмечаются в области зрительного нерва и периферических районах сетчатки.
Клинические проявления
Типичные симптомы:
- «Белые пятна» меланиновой гипопигментации
- Ангиофибромы лица: красноватые узлы, вначале размером с рисовое зерно, позднее — более крупные очаги в форме бабочки на щеках, носогубных складках и носу
- «Шагреневые» бляшки: поражения кожи разных размеров с «кожистой» пролиферацией соединительной ткани, которые локализуются преимущественно в пояснично-крестцовой области
- Генерализованные судорожные припадки.
- Туберозный склероз у детей имеет свои симптомы с первых лет жизни – задержка умственного развития, судорожные приступы в виде миоклоических припадков. Пик наблюдается в период полового созревания. Затем заболевание приобретает обзие проявления указанные выше.
Лечение туберозного склероза в Германии
Поскольку туберозный склероз является генной патологией, то на сегодняшний день этиологического и патогенетического лечения этого заболевания не существует. Однако правильно подобранная симптоматическая терапия может значительно улучшить качество жизни пациента. Немецкие специалисты используют медикаментозные и хирургические методы лечения этого заболевания. Как правило, в большинстве клинических случаев необходимо комбинировать терапию.
Консервативное лечение
- Противосудорожные препараты. Очень часто болезнь Бурневилля проявляется новообразованиями в головном мозге, которые становятся причиной судорожных приступов. В таких случаях лечащий врач совместно с неврологом подбирает пациенту противосудорожное средство.
- Одним из основных проявлений заболевания является умственная отсталость. Поэтому еще с раннего детства, когда уже известен диагноз, пациенту назначаются нейростимулирующие и нейротропные средства для предупреждения прогрессирования патологического процесса.
- При повышении внутричерепного давления назначаются осмотические диуретики и дегидратирующая терапия.
- Консервативное лечение сердечной недостаточности, которая возникает из-за рабдомиомы. С этой целью назначаются бета-блокаторы, ингибиторы АПФ, антагонисты кальция и кардиотропные средства.
- При кистах органов дыхания применяются препараты прогестерона.
Лекарственные средства при туберозном склерозе должны приниматься непрерывно, пожизненно и под строгим контролем лечащего врача.
Хирургическое лечение
Оперативный метод используется в случае возникновении новообразований, которые угрожают жизни пациента, существует большой риск их малигнизации, а также они предоставляют большой дискомфорт больному.
Немецкие клиники оснащены современным оборудованием, которое позволяет выполнять миниинвазивные вмешательства.
Как правило, пациентам с туберозным склерозом проводятся следующие хирургические операции:
- Удаление новообразований головного мозга – проводится, когда консервативная терапия не улучшает состояние пациента. В клиниках Германии есть возможность выполнения таких операций под визуализационным контролем, что значительно уменьшает риск послеоперационных осложнений;
- Удаление полипов желудочно-кишечного тракта. В случаях, когда новообразования в кишечнике приводят к стойким нарушениям пищеварения и есть риск малигнизации, необходимо проводить удаление полипов. Такое оперативное вмешательство можно выполнять с помощью современной эндоскопической аппаратуры. При этом пациент не будет чувствовать никакого дискомфорта и боли во время процедуры (которая проходит под общим наркозом) и после нее. Удаленные элементы в обязательном порядке отправляются на гистологическое исследование;
- В случае возникновения почечных кровотечений необходимо проводить нефрэктомию. Если у пациента развиваются кисты почек, проводится их пункция;
- Кожные дефекты, которые локализуются на лице, можно удалять с помощью дермабразии. Это современный метод, в основе которого — удаление поверхностного слоя эпидермиса. Недостатком этого метода является частое рецидивирование патологического процесса. Поэтому немецкие специалисты на базе клинических заведений чаще удаляют новообразования на лице с помощью аргонового лазера;
Находясь на лечении в высокоспециализированных клиниках Германии, пациенты имеют много преимуществ. Поскольку немецкие специалисты с помощью современных методов лечения могут обеспечить больным с туберозным склерозом полноценную жизнь.
Какой метод диагностики туберозного склероза выбрать: МРТ, КТ, ангиографию
Метод выбора
- МРТ
Информативна ли МСКТ сосудов мозга при болезни Бурневиля-Прингла
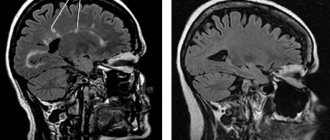
Туберозный склероз на изображениях визуализируются обызвествленные узлы или кальцифицированные субэпендимальные гамартомы.
Что покажут снимки МРТ головного мозга при туберозном склерозе
Кортикальные узлы:
- Обычно множественные
- Чаще всего встречаются в супратенториальном отделе
- У новорожденных они гиперинтенсивные по отношению к прилежащему, еще немиелинизированному белому веществу на Т1-ВИ и гипоинтенсивные на Т2-ВИ
- У детей постарше центр узлов выглядит гипоинтенсивным по отношению к белому веществу на Т1-ВИ и гиперинтенсивным на Т2-ВИ
- В зрелом мозге очаги могут быть изоинтенсивные на Т1-ВИ, но практически всегда гиперинтенсивные на Т2-ВИ
- Могут отмечаться кальцинаты
- FLAIR и метод переноса намагниченности дают больше диагностической информации относительно размера и количества очагов.
Субэпендимальные гамартомы:
- Субэпендимальные узлы чаще всего обнаруживаются вдоль желудочкового контура хвостатого ядра, сразу сзади от межжелудочкового отверстия Монро, но также могут локализоваться в других участках
- У новорожденных очаги гиперинтенсивные по отношению к прилежащему, еще немиелинизированному белому веществу в Т1-ВИ и гипоинтенсивные в Т2-ВИ
- По мере созревания головного мозга очаги все больше выглядят изоинтенсивными по отношению к белому веществу в Т1- и в Т2-ВИ
- Узлы кальцифицируются, но не раньше конца первого года жизни
- Может наблюдаться контрастное усиление, но оно не имеет клинического значения.
Субэпендимальные гигантоклеточные астроцитомы:
- Обычно расположены вблизи межжелудочкового отверстия Монро
- Как правило, размером более 12 мм
- Часто приводят к окклюзионной гидроцефалии
- Всегда накапливают КС
- Могут кальцифицироваться.
Очаги в белом веществе:
- Картина сигнала идентична таковой при кортикальных узлах
- FLAIR и метод переноса намагниченности дают больше диагностической информации.
Туберозный склероз (ТС) – редкое генетическое мультисистемное заболевание, которое обычно проявляется вскоре после рождения. Заболевание может вызывать широкий спектр признаков и симптомов и связано с образованием доброкачественных опухолей в различных системах органов тела. Часто поражаются кожа, мозг, глаза, сердце, почки и легкие. Эти опухоли часто называют гамартомами. Гамартома – узловое доброкачественное опухолевидное образование, представляющее собой тканевую аномалию развития. Термин предложен в 1904 году немецким патологоанатомом Евгением Альбрехтом (Eugen Albrecht, 1872—1908) при описании дизэмбриоплазий печени. Гамартома состоит из тех же тканевых компонентов, что и орган, где она расположена. При этом она отличается аномальным строением и степенью дифференцировки тканей. Гамартомы не являются злокачественными; они обычно не дают метастазов и не распространяются на другие части тела. Однако эти аномальные новообразования могут увеличиваться в размерах и повреждать пораженную систему органов. Количество, размер и конкретное расположение этих новообразований у людей с туберозным склерозом могут широко варьироваться, и следовательно тяжесть течения заболевания также может широко варьироваться. Туберозный склероз происходит в результате мутаций гена или генов, которые могут возникать спонтанно (спорадически) по неизвестным причинам или передаваться по наследству как аутосомно-доминантный признак. Большинство случаев представляют собой новые мутации (de novo) без семейной истории болезни.
История
Дезире-Маглуар Бурневиль (1840–1909) был французским неврологом, который примечателен первоначальным описанием туберозного склероза («болезнь Бурневиля») в 1880 году.
Джон Джеймс Прингл (1855-1922) был шотландским дерматологом, который также изучал это заболевание, в результате чего в некоторых книгах его называют «болезнью Борневилля-Прингла».
Генрих Фогт (1875-1936) был немецким неврологом, который известен тем, что установил три патогномоничных клинических признака туберозного склероза, которые стали известны как «триада Фогта».
Этимология
Частота ТС в популяции составляет 1:10000 (у новорожденных – 1:6000). Расчетное число больных ТС в Российской Федерации около 7 000 человек, поэтому ТС относится к редким (орфанным) заболеваниям. Считается, что этим заболеванием страдают около 2 миллионов человек во всем мире. Мужчины и женщины болеют в равных количествах, и заболевание встречается у всех рас и этнических групп.
Генетика
Мутации в гене TSC1 или TSC2 могут вызывать комплекс туберозного склероза. Гены TSC1 и TSC2 синтезируют белок гамартин и туберин.
- TSC1: кодирует гамартин, на хромосоме 9q32-34
- TSC2: кодирует туберин на хромосоме 16p13.3
Внутри клетки эти два белка, вероятно, работают вместе, помогая регулировать рост и размер клеток. Белки действуют как опухолевые супрессоры, которые обычно предотвращают слишком быстрый или неконтролируемый рост и деление клеток.
Люди с комплексом туберозного склероза рождаются с одной мутированной копией гена TSC1 или TSC2 в каждой клетке. Эта мутация не позволяет клетке производить функциональный гамартин или туберин из измененной копии гена. Однако из другой, нормальной копии гена обычно вырабатывается достаточно белка, чтобы эффективно регулировать рост клеток. Для развития некоторых типов опухолей вторая мутация с участием другой копии гена TSC1 или TSC2 должна произойти в определенных клетках в течение жизни человека.
Когда обе копии гена TSC1 мутируют в конкретной клетке, эта клетка не может продуцировать какой-либо функциональный гамартин; клетки с двумя измененными копиями гена TSC2 неспособны производить какой-либо функциональный туберин. Потеря этих белков позволяет клетке бесконтрольно расти и делиться с образованием опухоли. Потеря гамартина или туберина в разных типах клеток приводит к росту опухолей во многих различных органах и тканях.
В редких случаях у людей с комплексом туберозного склероза не обнаруживается мутация в гене TSC1 или TSC2. Или же есть люди с мутациями и в TSC1 и в TSC2. Исследования показывают, что в этих случаях состояние может быть вызвано случайной мутацией в гене TSC1 или TSC2, которая возникает на очень ранней стадии развития. В результате одни клетки организма имеют нормальную версию гена, а другие – мутированную. Такая ситуация называется мозаицизмом.
Признаки и симптомы
Поражение ЦНС:
типичными признаками является наличие туберов в больших полушариях головного мозга, субэпендимных узелков на стенках боковых желудочков и субэпендимных гигантоклеточных астроцитом (СЕГА) вблизи отверстия Монро.
Кожные проявления:
Гипопигментные пятна
являются одним из наиболее частых кожных проявлений туберозного склероза (Пятна типа “листьев ясеня»). Так же пациентов часто с раннего детства имеется седая прядь волос.
Кардиологические изменения:
В младенчестве 50-60% пациентов с ТС имеют признаки сердечного заболевания, в основном проявляется виде наличия рабдомиомы.
Офтальмологические изменения:
не менее 50% пациентов имеют глазные аномалии; в некоторых исследованиях сообщается, что распространенность достигает 80%; эти поражения являются астроцитомами сетчатки, которые со временем имеют тенденцию кальцинироваться.
Легочные изменения:
исследования выявили кистозные изменения легочной ткани у 40% женщин с ТС.
Почечные изменения:
В первую очередь почечная ткань обычно поражается кистами, так как комплекс мутаций при туберозном склерозе близок с комплексом мутаций при поликистозе. Так же в почках часто выявляют липомы и ангиомиолипомами. Также у пациентов может возникать почечно-клеточные карциномы.
Стоматологические изменения:
фибромы в полости рта встречается у 70% взрослых.
Нарушения со стороны желудочно-кишечного тракта:
возможны гамартомы и полипоз желудка, кишечника и толстой кишки. Нарушения со стороны печени: кисты печени и ОМЛ печени, как правило, бессимптомные и непрогрессирующие, были зарегистрированы у 24% пациентов с ТС, с заметным преобладанием женщин (соотношение женщин и мужчин 5: 1)
Нарушения со стороны скелета:
склеротические и гипертрофические поражения костной ткани могут случайно обнаруживаться при рентгенографии.
Диагностика туберозного склероза
ТС диагностируется с помощью генетического исследования и серии клинико-лабораторных тестов, которые включают:
- МРТ головного мозга
- Электрокардиограмма
- Эхокардиограмма
- УЗИ почек
- Проверка зрения
- ЭЭГ
- Осмотр пациента с помощью лампы Вуда ( излучающей ультрафиолетовый свет)
Судороги или задержка развития часто являются первым признаком ТС. С этим заболеванием связан широкий спектр симптомов, и для точного диагноза потребуется широкий спектр обследований.
Радиологические особенности
Методом выбора для обследования пинетов с туберозным склерозом является МРТ, при данном виде исследований для нас наиболее информативны две анатомические области – головной мозг и почки.
Головной мозг
Для детей раннего возраста, на еще незавершенных процессов миелинизации наиболее типичными изменили является линейные очаги на Т2ВИ выявляемые по ходу миграционных путей больших полушарий головного мозга. Эти изменения могут сочетаться с кортикальными и субкортикальными очагами ( туберами ), так и быть единственным проявлениям при МРТ исследовании. Наличие кортикальных и субкортикальных туберов типично для всех возрастных групп пациентов. В их проекции могут формироваться кисты, так же они могут быть частично или полностью кальцинированы. Их размеры и количество варьируется индивидуально для каждого больного.
Наиболее типичная локализация большие полушария головного мозга, однако у 15% пациентов туберы могут располагаться в мозжечке. Туберы представляют собой глионейрональные гамартомы и состоят из дезорганизованной клеточной ткани белого вещества.
На стенках боковых желудочков выявляются субэпендимные узлы, которые часто накапливают кальций. Если эти узлы располагаются вблизи отверстия Монро , то эти узлы принято считать астроцитомати. Субэпендимальная гигантоклеточная астроцитома (СЕГА) распологаются вблизи отверстия Монро ( обращаю ваше внимание что данный термин используется для образований размерами свыше 5 мм). Для правильной оценки размеров астроцитом необходимо использовать контрастное усиление. Оценка размеров СЕГА очень важна для оценки динамики течения заболевания, поэтому в протоколе исследования необходимо указывать не только три максимальных поперечных размера образования но и считать объем опухоли. Расчет объема производится по формуле определения объема эллипсоида (задается следующей формулой: 4/3pi*abc
). Оценка размеров производится только на контрастных последовательностях.
Мочевыделительная система (Почки)
МР оценка почечной ткани так же очень важна для диагностики и оценке течения заболевания. При УЗИ и МРТ в почках выявляются разнокалиберные кисты, липомы и ангиомиолипомы. Данные литературных источников ставят основной акцент на выявлении кист в почках, из-за близости мутаций при туберозном склерозе и поликистозе почек. Однако это не совсем так, основной акцент стоит уделять выявлению ангиомиолипом (АМЛ). Разделяют два их основных типа это АМЛ с низким содержанием жира и эпителиоидный АМЛ. Так как для пациентов с туберозным склерозом так же могут формироваться злокачественные образования (карциномы). Карциномы развиваются сами по себе, но они очень похожи на АМЛ с низким содержанием белка, поэтому эти АМЛ необходимо описывать их отдельно, чтобы не пропустить образование. Классические ангиомилипомы выглядят гиперинтенсивными на T1- и T2-взвешенных изображениях и гипоинтенсивными на T1-взвешенных изображениях.
Cердечно-сосудистая система
ЭХОКГ – У части пациентов с ТС отмечается наличие рабдомиом. Рабдомиома — это разновидность доброкачественной опухоли миокарда, которая считается самой распространенной опухолью сердца. Развивается наиболее часто у детей в возрасте младше 15 лет. Рабдомиома может локализоваться в любом отделе сердца, исключая клапанный аппарат, наиболее часто — в желудочках, зачастую имеет внутриполостной характер роста.