Рассеянный склероз
(РС) ― это хроническое, неизлечимое заболевание аутоиммунного характера. Патологические процессы (демиелинизация) затрагивают миелиновые оболочки нейронов головного и спинного мозга. Здоровая ткань заменяется плотной соединительной тканью, рубцового типа. Она не проводит нервные импульсы, что приводит к различным неврологическим симптомам.
Диагностика рассеянного склероза на начальном этапе заболевания затруднена. Важно проходить полные, регулярные медицинские осмотры. В этом случае можно зафиксировать начало болезни и начать своевременное лечение. Это поможет существенно замедлить патологические изменения и на длительный срок продлить трудоспособность больного.
анализы
Причины возникновения рассеянного склероза
В настоящий момент точной причины болезни не установлено. Одни из наиболее вероятных факторов, влияющих на развитие РС считаются:
- перенесенные вирусные или бактериальные инфекции;
- длительное воздействие повышенной радиационного поля;
- хронические отравления токсическими веществами;
- некачественное, неполноценное питание;
- неблагоприятная экологическая обстановка;
- перенесенные травмы;
- частые стрессовые ситуации.
По статистике заболевание чаще возникает в молодом возрасте, до 40 лет. Однако, редко, но все же встречается как у детей младше 15 лет, так и у людей старшего поколения. Чаще диагностируется у представительниц женского пола, на одного мужчину приходится при больных женщины. Имеет значение не только половая, но и расовая принадлежность. К рассеянному склерозу более склонны представители европеоидной расы.
Заболеваемость выше в крупных, промышленных городах, что может свидетельствовать о влиянии неблагоприятной экологической обстановки и стрессов. Россия относится к зоне высокого риска, поскольку здесь диагностируется более 30 больных на каждые 100 тысяч человек.
О рассеянном склерозе
Беременность и рассеянный склероз
Лечение рассеянного склероза во время беременности, родов и в послеродовом периоде.
Согласно медицинским инструкциям, ни один из современных препаратов не разрешен для использования при беременности. Поэтому паре, решившей завести детей, следует заранее проконсультироваться с лечащим неврологом.
Влияние на способность к зачатию
Рассеянный склероз не влияет на фертильность и способность к зачатию, частоту спонтанных абортов, замерших беременностей или врожденных аномалий. Данные сразу нескольких крупных проспективных исследований показали, что осложнения при беременности и родах, а также частота осложнений у плода не превышала таковые для женщин без заболевания.
Влияние на обострения РС.
Обострения при беременности возникают реже и обычно не бывают серьезными.
Роды и РС
Выбор метода родоразрешения зависит от большого количества факторов, и во многих случаях РС не является главным из них. У женщин со слабостью или повышением тонуса в ногах могут возникнуть трудности в потужном периоде, когда требуется усиленная работа скелетных мышц. Поэтому решение о выборе метода родоразрешения должно приниматься коллегиально пациентом, лечащим врачом акушером-гинекологом и неврологом.
Течение после родового периода
Частота обострений нарастает в первые 3-6 месяцев после беременности, что связано с гормональной перестройкой организма женщины. Некоторые исследования даже сообщают о более высоком риске обострений в этот период, чем до беременности. В целом, данные исследований указывают на 20-40% риск обострений в этот период. Однако, эти обострения и беременность в целом не оказывают влияния на риск долгосрочного прогрессирования как в лучшую, так и в худшую сторону.
Лактация и РС
Мнения экспертов о роли грудного вскармливания на активность РС расходятся. Однако грудное вскармливание снижает риск различных заболеваний у новорожденного. В одном из исследований риск обострений РС был существенно ниже у женщин, кормившие малышей только грудью в течение 2-6 месяцев, в сравнении с женщинами, вообще не кормившими грудью. Активность заболевания выравнивалась в этих группах после 6 месяцев с введением прикорма и возобновлением менструального цикла.
Пероральные контрацептивы и РС
Прием пероральных контрацептивов существенно не влияет на течение РС.
Лечение обострений во время беременности и при грудном вскармливании
Кортикостероиды могут быть использованы для лечения обострений во время беременности без существенного риска для организма плода. Эти препараты метаболизируются до прохождения через плаценту.
Проявление рассеянного склероза
Симптомы зависят от локализации наиболее серьезной демиелинизации.
1. При поражении пирамидной системы:
- Повышение сухожильно-периостальных рефлексов, возникающий в ответ на раздражители.
- Снижение мышечной силы и повышенная мышечная утомляемость с сохранением функциональности.
- Тетрапарез ― повышенный тонус отдельной группы мышц.
2. При поражении мозжечка:
- Атаксия (нарушение согласованности движений) туловища и конечностей.
- Интенционный тремор (колебания всего тела или его частей из-за неконтролируемых мышечных сокращений).
- Мышечная гипотония (понижение тонуса и силы мышц вплоть до пареза).
3. При поражении нейронов могут наблюдаются параличи следующих нервов:
- лицевых;
- глазодвигательных;
- подъязычного;
- тройничного нерва.
4. Другие симптомы РС:
- бульбарные и псевдобульбарные синдромы;
- нистагмы ― непроизвольные движения глаз;
- суставно-мышечные боли;
- потеря тактильной чувствительности;
- возникновение чувство давления в конечностях;
- поверхностное покалывания в пальцах;
- недержание и задержка мочи и дефекации;
- нарушение половой функции;
- снижение остроты и качества зрения (потеря яркости, искаженное восприятие цвета).
При рассеянном склерозе наблюдают и нейропсихологические изменения. Они заключаются в изменении привычек, снижении умственных способностей, вытекающих в специфическое органическое слабоумие. Пациенты страдают депрессиями, сменяемыми периодами эйфории, часто теряют контроль над своими эмоциями. Эмоциональная нестабильность, т. е. быстрая смена настроения, считающаяся одним из ранних симптомов. Для оценки выраженности симптоматики используют шкалу от 0 до 6, а степень инвалидности больного РС в баллах от 0 до 10 по шкале EDSS.
Рассеянный склероз
Рассеянный склероз – заболевание, при котором иммунная система человека разрушает специальную оболочку отростков нервных клеток. Это нарушает проведение нервных импульсов в головном и спинном мозге, в связи с чем слабеют руки и ноги, ухудшается зрение, появляется головокружение и др.
Заболевание в 2 раза чаще развивается у женщин, чем у мужчин. Первые признаки болезни проявляются в возрасте от 20 до 40 лет. Симптомырассеянного склероза постепенно усиливаются, приводя к глубокой инвалидности. При этом чередуются периоды улучшения и ухудшения состояния больных. Иногда рассеянный склероз сложно диагностировать, особенно на ранних стадиях. Лечениенаправлено на снижение выраженности проявлений болезни. Методов лечения, позволяющих достичь полного выздоровления, не существует.
Синонимы русские
Множественный склероз.
Синонимы английские
Multiple sclerosis, disseminated sclerosis, encephalomyelitis disseminate.
Симптомы
- Снижение остроты зрения, двоение в глазах. Иногда появляются боли при движении глаз.
- Снижение силы мышц. Может возникать в одной руке или ноге, затем распространяться на противоположную сторону.
- Онемение, покалывание в туловище, руках, ногах.
- Нарушение координации, равновесия, головокружение.
- Недержание или задержка мочи, стула.
- Дрожание в руках или ногах.
- Общая утомляемость, слабость.
- Снижение памяти, внимания.
Общая информация о заболевании
Рассеянный склероз является одной из причин глубокой инвалидности людей молодого и среднего возраста. Он возникает в результате разрушения оболочки отростков нервных клеток, которая называется миелин. Миелин способствует изоляции нервных волокон. При повреждении его структуры передача нервных импульсов в головном и спинном мозге блокируется либо существенно нарушается, вызывая проявления заболевания. Разрушение этой оболочки происходит при воздействии на нее клеток иммунной системы организма. Существуют теории, согласно которым заболевание развивается преимущественно у людей, имеющих дефекты в работе иммунной системы. При воздействии на организм человека определенных инфекций клетки иммунитета не только начинают уничтожать возбудителя данной инфекции, но и оказывают повреждающее действие на собственные нервные клетки, разрушая их оболочку. В головном и спинном мозге образуются множественные очаги рассеянного склероза. Такие участки мозга не могут нормально функционировать, что и приводит к заболеванию.
В течении болезни отмечаются эпизоды значительного улучшения состояния, так называемые ремиссии. Симптомызаболевания ослабевают или исчезают вообще, и это позволяет пациентам на некоторое время вернуться к нормальному образу жизни. Наблюдаются также и обострения рассеянного склероза, когда проявления болезни могут значительно усиливаться.
Один из факторов, отрицательно влияющих на состояние больных, – повышение температуры тела. При рассеянном склерозе даже горячая ванна может вызвать усиление слабости в руке или ноге. Это происходит из-за того, что проведение нервных импульсов по поврежденным отросткам нервных клеток ухудшается при повышении температуры.
Со временем заболевание прогрессирует.
Среди факторов, вызывающих рассеянный склероз, можно выделить:
- генетические факторы – предрасположенность к заболеванию передается по наследству;
- инфекции головного и спинного мозга.
Учеными было выявлено, что рассеянный склероз чаще встречается в странах с умеренным и холодным климатом, в странах с жарким климатом заболеваемость ниже.
Кто в группе риска?
- Лица, чьи близкие родственники страдаюли рассеянным склерозом.
- Женщины.
- Лица в возрасте от 20 до 40 лет.
- Больные инфекционными заболеваниями.
- Проживающие в странах с умеренным и холодным климатом.
Диагностика
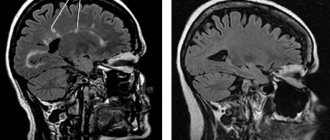
Диагностикарассеянного склероза основана на выявлении характерных проявлений заболевания и исключении болезней, имеющих схожие симптомы. Важную роль при этом играет магнитно-резонансная томография головного и спинного мозга, позволяющая получить изображения внутренних структур организма. При рассеянном склерозе на томограмме мозга обнаруживают множественные очаги повреждения мозгового вещества (хотя они могут быть вызваны и другими заболеваниями).
Для уточнения диагноза проводят лабораторные исследования.
- Диагностикарассеянного склероза (изоэлектрофокусирование олигоклонального IgG в ликворе и сыворотке). Ликвор омывает головной и спинной мозг. При рассеянном склерозе в нем выявляют олигоклональный иммуноглобулин G, что свидетельствует о воздействии иммунной системы на головной мозг. Иммуноглобулины возникают в ответ на воздействие инфекций. Соответственно, обнаружение данного вида иммуноглобулина в сыворотке крови говорит о действии иммунной системы против собственных клеток.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ). Повышение количества лейкоцитов в крови, скорости оседания эритроцитов свидетельствует о воспалительном процессе (рассеянный склероз может развиваться при воздействии на организм инфекций).
- Анализ ликвора на белок, глюкозу – изменение данных показателей наблюдается при заболеваниях головного и спинного мозга.
Дополнительные исследования
- Метод вызванных потенциалов основан на изучении электрических реакций головного и спинного мозга в ответ на раздражение мышц рук, ног, туловища, глаз, органов слуха. Это позволяет измерить скорость распространения нервных импульсов, оценить сохранность проведения сигналов по нервным окончаниям.
Лечение
Лечениерассеянного склероза заключается в снижении выраженности имеющихся симптомов, достижении стабильного состояния больных в периодах между обострениями заболевания.
Методов, позволяющих достичь полного излечения, не существует.
Применяются препараты гормонов коры надпочечников (кортикостероиды). Они способствуют уменьшению воспаления в очагах поражения головного и спинного мозга. Также используются различные препараты, снижающие активность иммунной системы человека, – этим замедляется разрушение оболочки нервных окончаний.
Кроме того, существует множество препаратов для лечения отдельных симптомов рассеянного склероза.
Профилактика
Профилактики рассеянного склероза не существует. При уже в
Диагностика рассеянного склероза
Заболевание не имеет характерных, присущих только ему симптомов. Поэтому всегда проводится дифференциальное диагностирование. Врачу необходимо исключить большое количество врожденных патологий и болезней нервной системы. Схожими изменениями обладают системная волчанка, инсульт, синдром Шегрена, болезни Паркинсона и Бехчета.
1.
Лабораторная диагностика
При проведении общего анализа крови изменение показателей позволяет заподозрить развитие рассеянного склероза. К ним относятся:
- Концентрация лимфоцитов ― повышенное содержание до 40% и более.
- Количество лейкоцитов ― меньше нормы.
- Скорость оседания эритроцитов ― увеличена.
Проверить наличие аутоиммунного сбоя поможет пункция спинномозговой жидкости. При РС в ней будет выявлен высокий процент иммуноглобулинов и олигоклональных антител (антител IgG).
Проанализировать состояние иммунной системы можно сделав иммунограмму. Для этого необходимо сдать венозную кровь для проведения комплексного исследования. Оно направлено на выявление концентрации лимфоцитов и иммуноглобулинов различных типов. Как правило, при РСВ концентрация иммунных клеток повышена, свидетельствуя об аутоиммунном процессе, а другие параметры понижены, как следствие ослабления защиты организма.
2. Инструментальная диагностика
Наиболее эффективным в настоящий момент считается проведение электромагнитного суперпозиционного сканирование мозговых структур (СПЭМС) или электроэнцефалограмма. Сканирование позволяет диагностировать рассеянный склероз на ранней стадии развития, когда отсутствуют или слабо выражены неврологические признаки. Однако, у СПЭМС высока погрешность, изменения выявляются в одном случае из трех.
Суть метода заключена в выявлении очаговых потерь миелина. При наличие патологических изменений нарушается проводимость нервных импульсов. Проводится через размещение нескольких датчиков, отслеживающих биоэлектрические импульсы, на голове пациента. В результате получается электроэнцефалограмма ― графическое изображение колебательного электрического процесса.
3. Магнитно-резонансная и компьютерная томография
Оценить состояние нервной системы и диагностировать РС позволяет компьютерная и магнитнорезонансная диагностика. Повысить эффективность исследования помогает использование контрастного раствора. Препарат вводится внутривенно, не вызывает никаких ощущений и дискомфорта.
Степень чувствительности томографии крайне высока, достигает точности в 95%. Позволяет с точностью диагностировать рассеянный склероз в следующих случаях:
- обнаружение 4 и более очагов демиелинизация;
- диаметр поражения нервных волокон от 3 мм;
- очаги поражения расположены в нервных волокнах, в черепной ямке, прилегают к боковым желудкам.
Контрастный раствор помогает не только увеличить видимость, но и сам по себе является маркером наличия патологии. Его скопление в очагах поражения говорит об активном воспалительном процессе. Аналогично проводится томограмма спинного мозга.
Ранняя диагностика рассеянного склероза
О статье
32882
0
Регулярные выпуски «РМЖ» №5 от 10.03.2010 стр. 224
Рубрика: Неврология
Автор: Шмидт Т.Е.
Для цитирования:
Шмидт Т.Е. Ранняя диагностика рассеянного склероза. РМЖ. 2010;5:224.
Рассеянный склероз (РС) – самое частое заболевание центральной нервной системы у лиц молодого возраста. В подавляющем большинстве случаев в начале заболевания течение РС ремиттирующее, когда периоды проявления разнообразной симптоматики сменяются фазами полного благополучия или значительного улучшения состояния. Однако со временем болезнь начинает неуклонно прогрессировать и почти с неизбежностью приводит к значительной инвалидизации пациентов. До недавнего времени не существовало лекарственных средств, которые могли бы существенно повлиять на течение РС. Два последних десятилетия изменили представление об этом заболевании как о некурабельном. Это произошло в связи с внедрением в клиническую практику препаратов иммуномодулирующего ряда – интерферонов бета (Бетаферон, Ребиф, Авонекс) и глатирамера ацетата. Иммуномодулирующая терапия позволяет значительно сократить число обострений РС и замедлить нарастание инвалидизации пациентов. В настоящее время принято назначать иммуномодулирующую терапию сразу же после установления диагноза, так как отсроченное назначение лечения снижает его эффективность. В связи с этим очевидно, что важна правильная постановка диагноза на самых ранних этапах заболевания. Несмотря на то что сейчас имеются такие дополнительные методы исследования, как МРТ (магнитно–резонансная томография) и исследование вызванных потенциалов (ВП), примерно половине пациентов правильный диагноз ставится только через 5 лет после начала заболевания, и это время для проведения лечения оказывается упущенным. Кроме того, примерно каждому 10–му пациенту диагноз РС ставится ошибочно, и наоборот – в 4–5% случаев больные РС вначале получают другой диагноз. Диагностика РС остается в основном клинической, для чего требуется «рассеянность симптоматики в пространстве и времени». Иными словами, в классическом варианте достоверный РС характеризуется развитием в разные периоды времени разнообразных проявлений. При этом новое обострение может повторять клиническую картину предыдущего, но может протекать и с совершенно иной симптоматикой. В таких случаях диагностика (с учетом данных дополнительных методов обследования), как правило, не представляет трудностей. Однако в дебюте заболевание может проявиться появлением лишь одного какого–то симптома или синдрома – так называемый монофокальный клинически изолированный синдром (КИС).
Классическим примером такого синдрома является ретробульбарный неврит (РБН). Он проявляется подострой, обычно односторонней и неполной потерей зрения, которой нередко предшествует боль, которая может локализоваться в самом глазу, над глазницей или в лице, усиливаться при надавливании на глазное яблоко. Естественно, что пациент с подобной симптоматикой обращается к офтальмологу. Важно помнить, что РБН при РС сопровождается болезненностью при движениях глаз, нарушениями зрачковых реакций (в пораженном глазу содружественная реакция на свет выражена более значительно, чем прямая) и частичным выпадением поля зрения. Пациенты описывают это как появление «пятна перед глазом». При РБН больные жалуются на нечеткость зрения, ощущение тумана перед глазами, нарушение цветовосприятия (предметы кажутся более бледными), нарушение объемного зрения. В последующем происходит полное или частичное восстановление зрения. Факторами, повышающими риск развития РС после РБН, являются: молодой возраст, повторные атаки РБН, женский пол. Каждый пациент с РБН должен быть направлен на МРТ головного мозга. Риск развития РС после изолированного РБН при обнаружении характерных изменений при проведении МРТ составляет 70–80%. Изолированный двусторонний РБН как проявление РС весьма редок. В этих случаях следует иметь в виду болезнь Лебера – наследственную невропатию зрительного нерва, передающуюся по материнской линии, но поражающую исключительно мужчин. МРТ обнаруживает интраокулярное повреждение зрительного нерва, а не ретробульбарное, как при РС. Во всех случаях неврита зрительного нерва отсутствие эффекта от кортикостероидной терапии требует проведения дифференциальной диагностики с болезнью Лебера. Для подтверждения диагноза болезни Лебера требуется поведение электроретинографии. Острый двусторонний РБН следует дифференцировать также с токсической и медикаментозной невропатией зрительных нервов. Первая чаще всего обусловлена отравлением метиловым спиртом, и в этом случае диагноз обычно не вызывает затруднений, так как зрительные нарушения сочетаются с поражением внутренних органов, а также имеются соответствующие анамнестические данные. При своевременном и адекватном лечении возможно полное восстановление зрения. Медикаментозные средства при их передозировке, длительном применении или повышенной индивидуальной чувствительности также могут вызывать различные нарушения зрения – выпадение центрального поля зрения (транквилизаторы, антибиотики, дигоксин) или сужение полей зрения (ацетилсалициловая кислота, хинин). При отмене препарата происходит быстрое и полное восстановление зрения. РБН может наблюдаться также при системной красной волчанке, нейроборрелиозе, саркоидозе, синдроме Шегрена, нейросифилисе, СПИДе, что необходимо учитывать в дифференциальной диагностике. Для этого необходимо тщательное соматическое и лабораторное обследование. Другим нередким дебютным признаком РС является нарушение мочеиспускания, что заставляет пациентов обращаться к урологу. Так как среди всех причин расстройств мочеиспускания самой распространенной является инфекция мочевыводящих путей, прежде всего для ее исключения необходимо провести анализ мочи. При РС наиболее часто встречаются императивные позывы на мочеиспускание – внезапный позыв на опорожнение мочевого пузыря, который пациент не может сколь–нибудь долго контролировать, и неудержание мочи. В более развернутых стадиях РС подобные проявления нередко сочетаются с трудностями опорожнения мочевого пузыря. При оценке нарушений мочеиспускания следует помнить, что у больных РС, особенно в среднем и пожилом возрасте, причиной их может быть гиперплазия предстательной железы у мужчин, стрессовое и климактерическое неудержание мочи у женщин и т.д. Пациента нужно спросить о частоте дневого и ночного мочеиспускания, степени опорожнения мочевого пузыря, легкости мочеиспускания. Многие больные с императивными позывами на мочеиспускание ограничивают потребление жидкости, что приводит к повышению концентрации мочи и может вызывать симптомы раздражения мочевыводящих путей. Следует исключить и возможные ятрогенные причины – в частности, влияние препаратов, имеющих холинолитический эффект и, следовательно, могущих вызвать задержку мочеиспускания. При исключении всех этих причин пациента следует направить к неврологу. Первым проявлением РС может быть и такой весьма неспецифический синдром, как общая утомляемость. Этот синдром часто недооценивается как окружающими, так и врачами и нередко принимается за «каприз» или проявление «невроза». Утомляемость при РС отличается от обычной усталости у здоровых людей тем, что она неадекватна физической нагрузке и нарушает привычную дневную активность. Больные описывают ее как постоянное чувство усталости, потерю энергии, истощение. Утомляемость при РС значительно усугубляется в жару, при принятии горячей ванны, тогда как холод приносит облегчение. Подобная зависимость от температурных воздействий является характерной чертой утомляемости при РС – ее не наблюдается в случае наличия этого симптома при системной красной волчанке или нейроборрелиозе. Увеличивать утомляемость и сопровождать ее могут боли, нарушения сна, депрессия, а также сопутствующие инфекционные заболевания. С другой стороны, сама постоянно существующая утомляемость может приводить к возникновению новой симптоматики – развитию депрессии и нарушению сексуальных функций. Для объективизации утомляемости существуют специальные тесты и различные опросники, позволяющие самим больным оценивать этот симптом. Как правило, даже на этом этапе заболевания при неврологическом осмотре можно обнаружить какую–либо очаговую симптоматику – нистагм (непроизвольное подергивание глазных яблок при взгляде прямо или при следящих движениях глаз), выпадение поверхностных брюшных или подошвенных рефлексов. Следует заметить, однако, что исчезновению поверхностных брюшных рефлексов иногда придается неоправданно большое значение. Нужно помнить, что эти рефлексы не вызываются у 20–30% здоровых людей, а также при различных повреждениях брюшной стенки (растяжение ее после повторных родов, послеоперационные рубцы). Важно отметить, что глубокие брюшные рефлексы при отсутствии заинтересованности спинного мозга на соответствующем уровне при РС сохранны. Симптом Бабинского – патологический стопный рефлекс, – в отличие от «выпадения» поверхностных брюшных рефлексов является несомненным доказательным знаком вовлечения в процесс пирамидного пути и часто, особенно на ранних стадиях РС, служит важным диагностическим признаком. В дебюте РС нередки и глазодвигательные нарушения. Нарушения движений глаз, приводящие к двоению, в дебюте РС встречаются у каждого 10–го пациента. Если двоение сопровождается нистагмом, особенно в одном глазу, прежде всего следует думать о РС, так как монокулярный нистагм является почти патогномоничным симптомом этого заболевания. Нарушение чувствительности является одним из самых частых симптомов в дебюте РС. На ранних этапах болезни расстройства чувствительности кратковременны – с длительностью от нескольких часов до нескольких дней. Как правило, они проявляются преходящим чувством онемения, покалывания, «ползанья мурашек» в различных частях тела. Особенно часто эти ощущения возникают в кончиках пальцев ног или рук, распространяясь затем проксимально. Это нередко дает основание для ошибочной диагностики полиневропатии. Однако в отличие от нее, где чувствительность нарушается по типу «носков» или «перчаток», при РС нарушения чувствительности носят «пятнистый характер» появляются участки нарушения тактильной и болевой чувствительности. Сенсорные расстройства могут носить и проводниковый характер, однако четкая граница чувствительных нарушений и полное выпадение чувствительности, столь характерные для спинальных опухолей, встречаются редко. Весьма часто при РС пациенты сообщают о том, что чувство онемения, начавшись с ног, поднялось до уровня груди, и у них появилось чувство стягивания или «надетого корсета». Если чувствительные расстройства являются единственным симптомом, они, как правило, самостоятельно проходят через 1–2 мес. Заподозрить РС следует и в том случае, если пациент жалуется на то, что при наклоне головы у него появляется ощущение прохождения электрического тока по позвоночнику с иррадиацией в ноги или руки (симптом Лермитта). Обычно этот симптом самостоятельно исчезает через несколько месяцев, не сопровождается болью и не требует лечения. Он так характерен для РС, что раньше считался патогномоничным для него. Такие же ощущения могут встречаться и при цервикальной миелопатии, однако в этом случае симптом Лермитта чаще возникает при запрокидывании головы назад. В 11% случаев первым симптомом РС является боль; она чаще встречается при начале болезни в более позднем возрасте и у женщин. Болевые синдромы при РС можно разделить на невропатические, соматогенные, висцерогенные и психогенные. Для дебюта РС наиболее обычны невропатические боли, а среди них – дизестезии. Они описываются пациентами как постоянный дискомфорт, симметричное или асимметричное ощущение жжения, чаще в дистальных отделах ног. Некоторые пациенты с РС страдают от пароксизмальных болей в лице – невралгии тройничного нерва. Около 2% всех больных с тригеминальной невралгией – больные с РС. Этот вид болевого синдрома в 300 раз чаще встречается при РС, чем в популяции. В отличие от идиопатической невралгии тройничного нерва, она может быть двусторонней и сопровождаться снижением чувствительности в зоне иннервации нерва (тригеминальная невропатия). При развитии невралгии тройничного нерва у больного моложе 40 лет необходимо среди прочих заболеваний исключать РС. Изредка при РС могут возникать очень интенсивные, короткой продолжительности псевдорадикулярные боли в конечностях, что побуждает искать причину в поражении позвоночника и сдавлении корешков спинного мозга. Однако локализация этих болей не соответствует зонам иннервации корешков. Возможно, они представляют собой парциальный вариант симптома Лермитта. В особую подгруппу выделяют головные боли при РС: они очень часты, хотя их причина остается неясной, и при РС встречаются в 3 раза чаще, чем при других неврологических заболеваниях. Изредка головная боль может быть первым признаком развивающегося заболевания. Обычно такие боли имеют характер головных болей напряжения. РС может дебютировать и двигательными нарушениями, что является плохим прогностическим признаком, так как предполагает более тяжелое течение болезни в дальнейшем. Как правило, мышечная слабость возникает вначале в обеих ногах. Реже слабость развивается в одной ноге или в ноге и руке с одной стороны. Поражение лишь одной руки при РС встречается крайне редко. Весьма характерным для РС является заметное усугубление слабости при температурном воздействии – принятии горячей ванны, длительном нахождении на солнце, лихорадке (симптом Утгоффа). «Симптом горячей ванны» служит важным диагностическим критерием РС. Двигательные нарушения при РС нарастают постепенно, быстрое развитие моторной дисфункции для дебюта болезни не характерно. Внезапное развитие пареза заставляет проводить дифференциальную диагностику с сосудистыми нарушениями. Как правило, пациенты с РС вначале ощущают лишь повышенную утомляемость, которая с течением времени трансформируется в постоянно существующую мышечную слабость. Изолированное системное головокружение (без стволовой симптоматики) как первое проявление РС встречается редко. В таких случаях его принимают за банальную вестибулопатию. Между тем указание на наличие эпизода системного головокружения в анамнезе может помочь в установлении диагноза РС и определении времени дебюта заболевания. Начало РС с головокружения является относительным признаком достаточно благоприятного течения заболевания в дальнейшем. Следует отметить, что головокружение при идиопатической вестибулопатии обычно выражено значительно сильнее, чем в тех случаях, когда оно является проявлением РС. Сочетание системного головокружения с другими признаками вовлечения ствола головного мозга нередко дает основание для неправильной диагностики нарушения кровообращения в вертебрально–базилярной системе. При РС нередки и эмоционально–личностные нарушения. Самым частым аффективным синдромом при РС является депрессия. Подтверждением того, что депрессия может быть самостоятельным симптомом РС, является значительно большая ее частота при этой болезни, чем в популяции и при других тяжелых неврологических заболеваниях. Например, при боковом амиотрофическом склерозе депрессия отмечается в 3, а при миодистрофиях – в 4 раза реже, чем при РС. Проявления депрессии при РС состоят преимущественно в раздражительности и чувстве фрустрации, в отличие от чувства вины и безнадежности, характерных для депрессии у пациентов, не страдающих РС. В ряде случаев дебютными проявлениями РС могут быть тревожные расстройства и маниакальные состояния. Острые психотические расстройства при РС редки. Однако в 5–7% случаев дебют или обострение РС могут проявляться психозами. Возможны их вариации от кратких эпизодов до длительных нарушений с продуктивной симптоматикой, что в некоторых случаях обусловливает необходимость дифференциального диагноза с шизофренией. Эпилептические припадки среди больных РС значительно более обычны, чем в популяции, где их частота составляет всего 0,4–2%. В общей популяции пик заболеваемости эпилепсией приходится на детский, подростковый, а затем пожилой возраст, а у больных РС судорожные припадки развиваются чаще в возрасте около 30 лет. Эпилептические припадки обычно парциальные (в 2/3 случаев), с возможной вторичной генерализацией. В ряде случаев РС дебютирует развитием судорожных приступов. В половине случаев, однако, эпилептические припадки при РС являются проявлением эпилепсии как отдельного сопутствующего заболевания. Таким образом, начальные проявления РС весьма разнообразны, что заставляет пациентов в дебютной его стадии обращаться к врачам разных специальностей – офтальмологам, урологам, психиатрам и т.д. Нередко и обращение к неврологам не приводит к постановке верного диагноза. Важно помнить обо всех возможных первых симптомах РС и при малейшем сомнении в диагностике направлять больных к неврологу для проведения дополнительных методов исследования – МРТ и вызванных потенциалов – с целью выявления субклинических признаков заболевания. Наличие множественных гиперинтенсивных очагов на МР–томограммах в режиме Т2 и изменение нескольких модальностей вызванных потенциалов служат подтверждением «рассеянности патологического процесса в пространстве», а накопление контрастного вещества лишь в некоторых очагах при проведении МРТ в режиме Т1 – подтверждением «рассеянности во времени». После этого следует направить пациента к неврологу – специалисту по РС или в центр РС (подобные центры сейчас созданы практически во всех областных городах) для назначения адекватного лечения. В терапии РС можно выделить купирование обострений, симптоматическую терапию и лечение, направленное на уменьшение частоты обострений (проведение иммуномодулирующей терапии). Последнему в настоящее время уделяется много внимания, поскольку каждое следующее обострение ведет к ухудшению состояния пациента и «накоплению» непоправимых изменений в ЦНС. Все существующие на сегодняшний день иммуномодуляторы весьма дороги, однако благодаря государственной программе обеспечения лекарственными препаратами пациентов РС, большинство нуждающихся сегодня имеют возможность их получать. Применение иммуномодуляторов должно быть длительным, практически пожизненным и непрерывным. Все зарегистрированные на сегодняшний день препараты являются инъекционными и вводятся подкожно или внутримышечно с различной частотой (в зависимости от назначенного препарата), от 1 раза/нед. до каждодневного введения. Иммуномодулирующее лечение может сопровождаться различными нежелательными явлениями. Нередки местные реакции в виде покраснения и уплотнения в местах проведения инъекций. Во избежание этого следует применять ротацию мест инъекций. Для интерферонов бета наиболее частым побочным действием является развитие гриппоподобного синдрома в виде общего недомогания, повышения температуры тела, головной боли, болей в мышцах, которые обычно возникают в начале лечения, а с течением времени уменьшаются и исчезают. Для нивелирования их в начале лечения рекомендуется проводить инъекции на ночь и за час до введения препарата принимать ибупрофен или парацетамол. При лечении глатирамером, помимо местных, возможны и общие постинъекционные реакции в виде общей гиперемии, чувства нехватки воздуха, стягивания грудной клетки, сердцебиения. Эти явления являются по существу вегетативным кризом и не требуют никакой медикаментозной коррекции. Однако пациенты должны быть предупреждены о возможности развития такой симптоматики. Применение интерферонов бета требует также мониторинга печеночных ферментов и гормонов щитовидной железы. Залогом эффективности иммуномодулирующей терапии является ее непрерывность. Вот почему очень важно на начальном этапе ее применения объяснить пациенту, что данное лечение направлено не на купирование той или иной симптоматики, а на снижение частоты обострений и замедление развития болезни, а также помочь ему справиться с нежелательными явлениями. В перспективе ожидается несколько новых препаратов для лечения РС. Благодаря появлению таблетированных препаратов появится возможность более комфортного лечения РС, не связанного с инъекциями. Своевременная и точная диагностика РС позволяет вовремя начать превентивную терапию, которая наряду с пониманием пациентом сложности своего заболевания, точным выполнением назначений врача и преодолением возможных побочных эффектов терапии может существенно затормозить развитие тяжелого неврологического заболевания, каким является РС. Помощь в этом сложном процессе – долг врачей всех специальностей, к которым потенциально может обратиться такой пациент.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Лечение
Рассеянный склероз
― это хроническое заболевание, полное излечение которого невозможно. Все мероприятия направлены на замедление развития болезни, купирование симптомов и уменьшение частоты обострений. Не существует единого плана терапии, каждый пациент требует индивидуального подхода.
Ремиттирующий характер болезни, характеризующийся периодами ослабления и усиления симптомов, нуждается в симптоматическом лечении, профилактики обострений, торможении перехода в активную стадию. При вторичной, прогрессирующей форме основная цель терапии ― замедление развития склероза. Врач должен понимать в какой стадии находится больной. чтобы корректировать его состояние. Для этого пациент регулярно сдает назначаемые анализы, проходит исследования, чаще это МРТ и иммунологический анализ крови.
Не стоит забывать, что помимо физиологических симптомов, больной проходит психологическое изменение личности. Может впадать в депрессию, испытывать хроническую усталость, тревожно-депрессивные расстройства. При рассеянном склерозе отмечается широкий спектр психических нарушений: от личностных расстройств до измененных психотических состояний. Это также требует внимание со стороны врача.
Основные задачи лечения:
- Предотвратить обострения.
- Затормозить течение болезни.
- Предотвратить развитие новых симптомов, уменьшить их выраженность.
- Облегчить течение текущей симптоматики, помочь пациенту вести привычный ему образ жизни.
Важную роль играет социальная адаптация больного и вовремя оказанная психологическая помощь. Несмотря на то что диагноз рассеянный склероз ставить врач-невролог, в лечение участвует ряд специалистов: иммунолог, электрофизиолог, нейроофтальмолог, нейропсихолог, уролог.
ТОП-8 признаков рассеянного склероза
Покалывание в пальцах – один из симптомов рассеянного склероза
Рассеянный склероз все чаще диагностируют у людей 20-30-летнего возраста. Чтобы своевременно обнаружить эту проблему, возьмите на вооружение первые ее признаки:
Плохая память: что делать, чтобы избавиться от проблемы?
- Проблемы со зрением.
Казалось бы, какая связь между зрением и памятью?! Самая непосредственная! Поэтому если вы заметили, что один глаз видит хуже другого (при этом, раньше такого не было), срочно бейте тревогу!
- Неприятные ощущения в конечностях.
Жжение в ногах и руках, странные «мурашки», которые возникают без особой на то причины, покалывание и стягивание кожи – все это может указывать на рассеянный склероз. Хотя большинство людей вообще не обращают на это никакого внимания.
- Проблемы с мочеиспусканием.
Вы вроде бы пьете такое же количество воды, как и раньше, но почему-то стали реже ходить в туалет. У 80% людей, которые страдают рассеянным склерозом, наблюдаются проблемы с мочеиспусканием.
- Проблемы с координацией движения.
Раньше вы катались на самых экстремальных американских горках, и чувствовали себя после этого превосходно, а теперь даже легкая пробежка может выбить вас из колеи? Если вы часто сталкиваетесь с потерей равновесия, помутнением в глазах и каким-то странным ощущениям во время ходьбы, вероятно, у вас рассеянный склероз.
- Эмоциональное состояние.
Если ваше настроение меняется по сто раз за день, вы постоянно думаете о плохом, чувствуете эмоциональное напряжение, стоит задуматься. Это также часто указывает на рассеянный склероз.
- Проблемы с речью.
Раньше вы были одним из лучших ораторов в своем рабочем коллективе, а теперь не можете и двух слов связать? Или же чувствуете трудности во время глотания? Все это говорит о проблеме склероза.
- Тремор.
Дрожь в руках, ногах и других частях тела может сигнализировать вам о начальной стадии рассеянного склероза.
- Потеря чувствительности.
Люди, которые столкнулись с заболеванием, часто наблюдают у себя странную потерю чувствительности. Они могут брать в руки снег, но не чувствовать холода. А в следующий раз они, напротив, скажут, что им очень холодно.
Преимущества сдачи анализов в АО «СЗЦДМ»
- Все виды лабораторных анализов, в том числе и для диагностирования РС.
- Точность данных благодаря современному оборудованию и квалифицированным сотрудникам.
- Быстрая готовность результатов, несколько вариантов получения.
- Доброжелательные сотрудники, конфиденциальность, отсутствие очередей.
- Удобное расположение терминалов.
Лаборатории Северо-западного центра доказательной медицины представлены в Пскове, Великом Новгороде, Калининграде, в Санкт-Петербурге и других городах Ленинградской области.
Тест: признаки рассеянного склероза
Подготовлено: MedWeb
Это тяжелое заболевание, в отличие от всем известного склероза, поражает головной и спинной мозг в достаточно раннем возрасте (чаще всего – от 20 до 40 лет). И потому, чтобы столь рано не пополнить ряды инвалидов, лучше всего знать и помнить о возможности его возникновения. И предлагаемый тест как раз и поможет разобраться, а не появились ли у вас уже признаки этого самого «рассеянного склероза».
рассеянный склероз, самообследование, диагностика
За каждый ответ «да» вам полагается 1 балл, а за ответ «нет» — 0. Итак:
1. Вас беспокоит слабость в конечностях?
2. У вас все чаще бывают головокружения при нормальном артериальном давлении?
3. Вас начали беспокоить эпизодически возникающие нечеткость зрения и двоение в глазах?
4. Вы чувствуете покалывания в теле?
5. У вас эпизодически возникает неуверенность при ходьбе?
6. Вы стали отмечать тремор (дрожание) конечностей?
7. У вас появились какие-то затруднения речи?
8. Вы отмечаете нарушение чувствительности в конечностях?
9. Анализы выявляют у вас малокровие?
10. У вас начали возникать какие-то сексуальные нарушения (слабость, снижение влечения…)?
11. Вы заметили, что говорите как бы по слогам?
12. Вас стало покачивать при ходьбе?
13. Вас начали беспокоить ложные позывы к мочеиспусканию?
- Если вы набрали всего от 2 до 4 баллов, да к тому же, ваш возраст больше 45 или меньше 18 лет, то вам, конечно, можно и нужно насторожиться и даже попробовать разобраться, почему у вас возникли отмеченные вами симптомы, однако, маловероятно, что они окажутся первыми признаками рассеянного склероза.
- Если у вас оказалось от 5 до 10 баллов, то это может свидетельствовать о том, что у вас, увы, уже имеются достаточно явные проявления начавшегося рассеянного склероза. Срочно обратитесь к невропатологу, пройти назначенные им обследования. Если, по какой-то причине, вы этого в данный момент сделать не можете, то хотя бы начните с того, что исключите из своего пищевого рациона острые блюда и копчености, ваша пища должна быть богата микроэлементами меди, цинка и марганца, а значит, она должна включать сельдерей, шпинат, горох, красную свеклу, чернику, бруснику, черную смородину, овес и грибы. Соблюдайте режим труда и отдыха. Проходите курсы массажа. Пейте сборы лекарственных трав: в них должны входить зверобой, цветки календулы, плоды можжевельника и шиповника, трава датиски коноплевой. Кроме того, вам показаны т.н. фитоиммунокорректоры: алоэ, каланхоэ, арника, подорожник, мать-и-мачеха, шлемник, трехцветная фиалка и череда.
- Ну а сумма баллов, превышающая 10, четко указывает на наличие у вас этого тяжелого, но, по счастью, практически не смертельного заболевания. Если вы еще не были на консультации у специалиста по поводу этого, мучающего вас заболевания, то ни в коем случае не откладывайте это важное дело в пресловутый долгий ящик! Вам уже необходимо активное лечение стероидными гормонами, бета-интерфероном или же (что лучше) нестероидными противовоспалительными средствами типа биополимера.
Автор: ТАРАСОВ Евгений Александрович, к.п.н., психотерапевт высшей категории.