Вегето-сосудистая дистония (ВСД) — симптомы и лечение
Все лечебные мероприятия при ВСД предусматривают воздействие на этиологические факторы и звенья патогенеза, а также общеукрепляющие мероприятия.
Воздействие на причины заболевания заключается в стремлении к нормализации образа жизни и исключению влияния патогенных факторов на организм.
К какому врачу обратиться
При появлении симптомов вегетативной дисфункции нервной системы следует обратиться к неврологу.
Лечение ВСД, исходя из её патогененеза, предполагает:
- нормализацию корково-гипоталамических и гипоталамо-висцеральных связей при помощи седативных препаратов, транквилизаторов, антидепрессантов и малых нейролептиков [10];
- снижение активности симпатико-адреналовой системы и уменьшение клинических эффектов гиперкатехоламинемии с помощью применения бета-адреноблокаторов.
При нормализации афферентных связей гипоталамуса предпочтительно применение высокопотенциальных бензодиазепинов (алпразолам, лоразепам, феназепам), но только коротким курсом, и только для снятия «острой тревоги», так как быстро формируется синдром зависимости, и при длительном использовании может возникнуть синдром отмены. Феназепам практичен также и в виду своей меньшей токсичности (в 2,5 раза менее токсичен, чем диазепам). Из антидепрессантов в современной практике чаще используются селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСН), так как именно недостаток этих нейромедиаторов и вызывает развитие психо-вегетативных нарушений [19]. Из «малых» нейролептиков в неврологической практике нашли своё применение сонапакс (тиоридазин), эглонил (сульпирид) и тералиджен (алимемазин), так как, обладая «антипсихотическим» действием, не сопровождаются ярко выраженными побочными эффектами «больших нейролептиков» — экстрапирамидный синдром, гиперсаливация и другими [3].
Также при подходе к лечению вегетативно-сосудистой дистонии с точки зрения патогенеза для коррекции нарушений нейромедиаторного фона необходимо использовать препараты, восстанавливающие мозговой метаболизм:
- ноотропы (глицин, фенибут);
- витаминные препараты — витамины группы В, (чаще всего в медицинской практике используются комплексные формы — комбилипен и мильгамма — основные участники передачи нервных импульсов и синтеза миелина), а также витамины с антиоксидантным действием, особенно А и Е, С [9];
- аскорбиновая кислота — активирует окислительно-восстановительные реакции, повышает адаптивные возможности организма [6][14].
Для нормализации метаболизма активно применяются метаболические препараты (рибоксин, милдронат), которые также обладают микроциркуляторным, антигипоксическим действием, нормализующим обмен глюкозы и транспорт кислорода [5].
Общеукрепляющие мероприятиям при ВСД заключаются в исключении алкоголя, никотина, кофе, здоровом питании, нормализации сна, занятиях ЛФК (лечебной физкультурой), санаторно-курортном лечении [5]. Также положительное влияние оказывает лечебный массаж, рефлексотерапия и водные процедуры. На выбор физиотерапевтического воздействия влияет тип ВСД: электрофорез с кальцием, мезатоном и кофеином при ваготонии, электрофорез с папаверином, эуфиллином, бромом и магнием при симпатикотонии [12].
Очень важное значение в лечении ВСД имеет и рациональная психотерапия, во время которой пациенту объясняется природа заболевания, происходит убеждение в том, что заболевание не опасно для жизни и имеет благоприятный исход, а также формируются навыки контроля психосоматических проявлений заболевания и адекватного отклика на них [3].
Прочную позицию в комплексном лечении ВСД занимает и отечественный препарат мексидол (этилметилгидроксипиридин сукцинат) за счёт своих антиоксидантных, микроциркуляторных, метаболических и, что немаловажно, анксиолитических свойств. Модулируя активность рецепторных комплексов, он сохраняет структурно-функциональную организацию биомембран, транспортирует нейромедиаторы и улучшает синаптическую передачу [14].
В последнее время очень активно в практике неврологов при коррекции нарушений вегетативной сферы используются нейротрофики — церетон (холина альфосцерат), кортексин и церебролизин — для укрепления нейроинтегративных функциональных связей различных отделов нервной системы между собой и с нижележащими системами органов [3].
В случае преобладания в клинике ВСД кардиоваскулярного синдрома в комплексной терапии с бета-блокаторами при тахикардиях и экстрасистолиях применяют препараты калия и магния — аспаркам (панагин) и магне В6 (магнелис) [14]. При ваготонии — препараты кальция [4].
Если при ВСД выражены головные боли, слабость, головокружение и другие цереброваскулярные расстройства на фоне симпатикотонии, то применяются сосудорасширяющие средства (например, миотропные спазмолитики) и вазокорректоры с сосудорасширяющим действием (кавинтон, пентоксифиллин), которые не только улучшают мозговое кровообращение, но и мозговой метаболизм за счёт улучшения транспорта кислорода, уменьшения гипоксии и переработки глюкозы [3][9][14]. Если же цереброваскулярные нарушения протекают в рамках парасимпатикотонии с понижением артериального давления, то более предпочтительны препараты, стимулирующие сосудистый тонус (вазобрал). С этой же целью можно применять ноотропы, так как они возбуждают сердечно-сосудистый центр нервной системы.
При синдроме внутричерепной гипертензии, которая чаще всего представлена при ВСД функциональными ликворо-динамическими нарушениями, улучшению будет способствовать лёгкая дегидратационная терапия (ацетазоламид, фуросемид в сочетании с препаратами калия). Также рекомендован длительный приём мочегонных трав [9].
При ВСД проводится лечение хронических очагов инфекции с сопутствующим укреплением иммунитета с помощью различных иммуностимуляторов (иммунал, вобензим, полиоксидоний) [3].
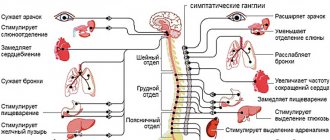
Психовегетативный синдром
Представляет собой совокупность синдромов, обусловленных нарушениями механизмов вегетативной регуляции. Перечень симптомов достаточно внушителен, но наиболее часто встречаются колебания артериального давления, частоты пульса и дыхания, нарушения терморегуляции (субфебрилитет, понижение температуры тела), мышечного тонуса, тошнота, рвота, запоры, диарея, задержка мочеиспускания, гипергидроз, сухость во рту, гиперсаливация, слезливость, мидриаз, экзофтальм. Нередко пациенты жалуются на удушье, чувство стесненного дыхания, ощущения нехватки воздуха, нарушения сердечного ритма. Их беспокойство бывает связано также с чувством тяжести в эпигастральной области, ощущением переполнения желудка, метеоризмом, отрыжкой.
| | Для того, чтобы определить психовегетативный синдром, необходимо пройти диагностику |
Вегетативные нарушения могут быть диффузными, а также локальными: кардионевроз, ангионевроз, синдром гипервентиляции, синдромы раздраженного желудка, кишечника и т. д. Это так называемые органные неврозы.
Вегетативные расстройства бывают перманентными, но часто, особенно в начале заболевания, возникают по типу пароксизмов, длящихся до двух-трех часов и более. Такие приступы иногда отождествляют с паническими атаками, что требует основательных доказательств. Клиническая структура психовегетативного синдрома может отражать преобладание симпатического тонуса (тахикардия, наклонность к артериальной гипертензии, атонические запоры, мидриаз, экзофтальм, субфебрилитет, сухость во рту, гипергидроз) — феномен эрготрофической настройки. В других случаях доминирует вагоинсулярная иннервация: тошнота, рвота, жидкий и учащенный стул, учащенный диурез, артериальная гипотензия, гиперсаливация, гипотермия, брадикардия, ощущение удушья — феномен трофотрофической настройки. Нередко встречаются смешанные, амфитонические состояния.
В детской психопатологии употребляется термин невропатический синдром, под которым понимают не только вегетативные расстройства, но также нарушения общей активности, сна, терморегуляции, аппетита, срыгивания, рвота, расстройства настроения, физического развития (гипотрофия). Невропатический синдром у детей в возрасте 2–3 лет может проявляться аффект-респираторными приступами. Дети, по рассказам родственников, «закатываются», «заходятся». Во время плача происходят спазм мышц гортани, остановка дыхания, асфиксия. Кожные покровы синеют, сознание затемняется, развиваются тонические судороги. Катамнез детей с аффективно-респираторными судорогами, а также фебрильными припадками свидетельствует о том, что у значительной части пациентов впоследствии наблюдается эпилепсия. Невропатический синдром считается типичным для детей в возрасте до трех лет, страдающих различными заболеваниями.
Психовегетативный синдром — неспецифическое нарушение. Встречается при всех психических заболеваниях, на ранних этапах развития может быть основным их проявлением.
К содержанию
Эффективная терапия психовегетативных расстройств в неврологии
В своей клинической практике невролог нередко сталкивается с расстройствами, обусловленными преимущественно психогенными факторами. Их клиническая картина может быть весьма разнообразной – пациенты могут отмечать эпизодические или хронические головные боли, головокружения, слабость и утомляемость, нарушения сна, одышку, потливость, болевые ощущения за грудиной, перебои в работе сердца, диспепсию… При доминировании тех или иных жалоб диагноз может формулироваться как «головная боль напряжения» или «гипервентиляционный синдром», «конверсионная истерия» или «депрессия»1. Еще А.М. Вейн и его соавторы доказали2, что у подобных больных за яркими вегетативно-соматическими жалобами могут скрываться эмоционально-аффективные расстройства (тревожные, депрессивные, ипохондрические и др.). Современная неврология дает этим клиническим формам общее название – «психовегетативный синдром».
Психовегетативный синдром (ПВС) может являться первым признаком или сопровождать различные соматические и неврологические заболевания: сосудистые, дегенеративные заболевания ЦНС, нейропатии, эпилепсию, рассеянный склероз и т.д. Причем нередко именно выраженность ПВС, а не симптомов основного заболевания, определяет тяжесть состояния пациента и его качество жизни. Именно поэтому от эффективности терапии ПВС зависит успех лечения в целом, а иногда и прогноз жизни.
Трудности терапии психовегетативного синдрома
Подбор адекватного препарата для лечения ПВС может представлять трудность для невролога по объективным причинам: пациенты могут отказываться признавать эмоциональную составляющую своего недомогания и принимать антидепрессанты. К тому же отсроченный эффект (3-4 недели) этих средств нередко заставляет пациента бросить терапию, не дождавшись результата, что приводит к хронизации заболевания и подрыву доверия к врачу и лечению как таковому.
Основными лекарствами для терапии больных с комплексной психогенной симптоматикой являются сосудистые, метаболические, ноотропные и витаминные средства. Применение психотропных препаратов, в частности транквилизаторов из группы бензодиазепинов, также показано, но весьма ограничено из-за их серьезных побочных эффектов, самыми неприятными из которых, пожалуй, являются:
- гиперседация, или «поведенческая токсичность»;
- привыкание и зависимость;
- феномены отмены и отдачи.
Так, седуксен, феназепам, клоназепам, альпразолам и другие типичные бензодиазепины могут вызвать зависимость при длительном применении, уже после выписки из стационара, а при резкой отмене чреваты обострением симптоматики.
В России бензодиазепины достаточно популярны. В то время как в мировой практике, применения бензодиазепинов стараются избежать не только для курсового приема, но также и для лечения острого стресса. Всемирная организация здравоохранения в своих рекомендациях при ПТСР строжайше не рекомендует прибегать к бензодиазепинам после травмирующего события в течение месяца, так как это замедляет восстановительный период.
В связи с указанными обстоятельствами, сегодня крайне актуален поиск препарата, эффективно купирующего психовегетативные расстройства, но при этом не обладающего классическими недостатками бензодиазепинов3. Таким препаратом может служить атипичный транквилизатор Грандаксин.
Грандаксин. Механизм действия и преимущества препарата
Грандаксин (тофизопам) в середине 70-х годов выпустил венгерский фармацевтический завод EGIS4.
Главной особенностью тофизопама, которая обуславливает его уникальные свойства, является место расположения нитрогенной группы. Если у традиционных бензодиазепинов она находится в положении 1–4, то у тофизопама она расположена в положении 2–3. Действие Грандаксина, как и всех транквилизаторов бензодиазепинового ряда, базируется на увеличении сродства ГАМК, неспецифического тормозного медиатора, к рецептору. Это обусловливает широкий спектр тормозящих влияний как на эмоциональную сферу (уменьшение тревожности и беспокойства), так и на вегетативные функции организма (вегетостабилизирующий эффект). В то же время, являясь нетипичным, 2-3 транквилизатором, тофизопам обладает следующими свойствами, благодаря которым он имеет столь широкую область применения:
- к нему не развивается физическая зависимость;
- он не обладает седативными и миорелаксирующими эффектами;
- не потенцирует действие алкоголя;
- не ухудшает внимание, память и другие когнитивные функции;
- не обладает кардиотоксическим эффектом (даже, наоборот, доказано его благоприятное влияние на коронарный кровоток и потребность миокарда в кислороде);
- оказывает умеренное стимулирующее действие (благодаря чему был отнесен к группе «дневных» транквилизаторов, которые можно принимать в любое время суток) 5.
Сегодня Грандаксин активно применяется неврологами и врачами общей практики. В частности, его назначают при психовегетативных расстройствах невротического генеза6 (особенно сопровождающих тревогу), при их сочетании с цереброваскулярными заболеваниями, в том числе и у пожилых пациентов с соматическими и когнитивными расстройствами. В амбулаторной практике его применяют при лечении стрессовых расстройств, расстройств адаптации. Используется Грандаксин и в гинекологии для лечения климакса и предменструального синдрома, а также для купирования тревоги и улучшения качества жизни при хронических соматических заболеваниях. Мягкость действия препарата позволяет назначать его активным пациентам, которым необходимо продолжить лечение без отрыва от профессиональной деятельности, а благоприятный профиль переносимости позволяет не бояться серьезных побочных эффектов и избежать регулярного контроля физиологических показателей.
Доказательство клинической эффективности
Эффективность Грандаксина регулярно проверяется при помощи мультицентровых плацебо-контролируемых исследований. Так, в недавней работе, посвященной применению препарата в неврологической практике, которую провели Г.М. Дюкова, Е.В. Саксонова, В.Л. Голубев и соавт.7 приняли участие 220 пациентов с психовегетативным синдромом. Их официальные диагнозы варьировались от расстройства вегетативной нервной системы, невротического и соматоформного расстройства, расстройства адаптации, до тревожного расстройства, эмоциональных нарушений.
У 35% больных наряду с ПВС были диагностированы и другие заболевания (дисциркуляторная энцефалопатия, вертебробазилярная недостаточность, мигрень без ауры, цервикалгии и люмбалгии), и у 65% в клинической картине был только ПВС.
Исследование позволило установить, что добавление Грандаксина к стандартной терапии больных ПВС ноотропными, метаболическими и сосудистыми препаратами позволило достоверно быстрее и существеннее улучшить состояние больных. По итогам тестов нормализовался психовегетативный дисбаланс, улучшилось качество сна. Особенно отметили эффективность препарата пациенты с инсомническими нарушениями.
Грандаксин значительно улучшил физические показатели и качество жизни пациентов. Хорошая переносимость препарата и редукция возможных нежелательных явлений в ходе лечения позволяет рекомендовать его пациентам как с психовегетативным симптомокомплексом, так и с сопутствующей соматической и неврологической патологией.
Другие исследования показали результативность использования Грандаксина не только при перманентных тревожных расстройствах (которые протекают как ПВС), но и при пароксизмальной тревоге (“панических атаках” или “вегетативных кризах”)8. Использование транквилизаторов рекомендуется:
- в качестве вспомогательного средства для ускорения клинического эффекта;
- для усиления эффекта, когда доза антидепрессанта лимитирована побочными эффектами;
- для коррекции тревоги и панических расстройств, усиление которых спровоцировано началом приема антидепрессантов.
Таким образом, Грандаксин можно назвать незаменимым элементом при комплексной терапии у больных как с ведущим, так и с сопутствующим ПВС при хронических неврологических заболеваниях (сосудистых, дегенеративных, демиелинизирующих и др.).
Грандаксин отличается от типичных бензодиазепинов своим строением, что обуславливает отличие фармакологического действия. Этот препарат, как и типичные бензодиазепины, обладает анксиолитическим эффектом, однако, не вызывает седации, миорелаксации, снотворного эффекта.
Крайне важным моментом является раннее, по сравнению с классическими бензодиазепинами, наступление положительного эффекта лечения (уже на 2-й неделе), что повышает веру больного в выздоровление.
Грандаксин — быстрый дневной анксиолитик и вегетокорректор. Он существенно снижает выраженность эмоциональных расстройств, стабилизирует работу нервной системы, помогает вернуть полноценный крепкий сон. Безопасность препарата и хорошая его переносимость позволяют однозначно определить его как базовую составляющую схемы лечения значительной части неврологических больных.
1 Perkin G. An analysis of 7836 successive new outpatient referrals. J Neurol Neurosurg Psychiat 1989;52:447-448. 2 Вейн А.М. (ред.) Вегетативные расстройства. Клиника, диагностика, лечение. М 1998; 752. 3 Дюкова Г.М. Грандаксин в клинической практике. Леч нервн болезней 2005;2:16:25–29. Лоуренс Д.Р., Бенитт П.Н. Клиническая фармакология. Том 2. М: Медицина1991; 700. Мержеевски С., Домбровски Р. Анксиолитики (производные бензодиазепинов). Новости фармац и мед 1994;4:71-76. Мосолов С.Н. Основы психофармакологии. М: Восток 1996; 288. 4 Ронаи Ш., Орос Ф., Болла К. Применение Грандаксина в амбулаторной практике. Венгер фармакотер 1975;23:4-10. Szegi J., Somogyi M., Papp E. Excerpts from the clinical-pharmacologic and clinical studies of Grandaxin. Acta Pharm Hung 1993;63:2:91-98. 5 Bond A., Lader M.A. Сomparison of the psychotropic profiles of tofisopam and diazepam. Eur J Clin Pharmacol 1982;22:2:137-142. 6 Артеменко А.Р., Окнин В.Ю. Грандаксин в лечении психовегетативных расстройств. Леч нервн болезней 2001;2:1:24-27. 7 Дюкова Г.М., Саксонова Е.В., Голубев В.Л.Грандаксин в неврологической практике (Мультицентровое исследование). Журнал неврологии и психиатрии 2009;9:44-48 8 Вейн А.М., Дюкова Г.М., Воробьева О.В., Данилов А. Б. Панические атаки (неврологические и психофизиологические аспекты). 1997 Санкт-Петербург. С.304. Djukova G.M., Shepeleva J.P., Vorob’evа O.B. Treatment of vegetative crises (panic attaks). Neurosceince and Behavioral Physiology. 1992. V.22. №4. Р.343-345. Sheehan D.V. Raj A: Benzodiazepine treatment of panic disorder. In: Handbook of anxiety. Elsevier. Amsterdam. 1990. Р.169-206.
О.В.Котова Отдел патологии вегетативной нервной системы НИЦ Первого МГМУ им. И.М.Сеченова
Рассматриваются принципы диагностиики и лечения психовегетативного синдрома. Комплексный подход существенно улучшает результаты лечения: целесообразно сочетание любых психотропных средств с вегетотропной терапией. Ключевые слова: психовегетативный синдром, психотропные средства, вегетотропная терапия, этилметилгидроксипиридина сукцинат. Possibilities of treatment of psychovegetative syndrome O.V.Kotova First Moscow Medical State University named by I.M.Sechenov, Moscow
Principles of diagnosis and treatment of psychovegetative syndrome are considered. Complex approach may significantly improve results of treatment: it is reasonable to combine any psychotropic medications with vegetotropic therapy. Key words: psychovegetative syndrome, psychotropic medications, vegetotropic therapy, ethylmethylhydroxypyridine succinate.
Сведения об авторе: Котова Ольга Владимировна – к.м.н., старший научный сотрудник кафедры нервных болезней Первого МГМУ
Синдром вегетативной дистонии (СВД) – диагноз, который ставится врачами различных специальностей огромному количеству пациентов. К сожалению, часто врачи забывают, что СВД – это совокупность нескольких клинических единиц, а именно:
• психовегетативный синдром (ПВС) – наиболее частая форма СВД; • синдром периферической вегетативной недостаточности; • ангиотрофоалгический синдром.
В данной статье речь пойдет преимущественно о ПВС. В середине прошлого века немецкий исследователь W.Thiele для обозначения надсегментарных вегетативных расстройств предложил термин «психовегетативный синдром». В отечественной литературе данный термин закрепился благодаря работам академика А.М. Вейна, и до сих пор его используют для обозначения СВД, связанного с психогенными факторами, и как проявление эмоциональных и аффективных расстройств [1]. Согласно статистике, у более 25% пациентов общесоматической сети имеет место ПВС. На отдельных территориях России объем диагноза СВД составляет 20-30% от всего объема зарегистрированных данных о заболеваемости, и при отсутствии необходимости направлять больного на консультацию в специализированные психиатрические учреждения он кодируется врачами и статистиками амбулаторно-поликлинических учреждений как соматический диагноз [2, 3]. Более чем в 70% случаев СВД выносится в основной диагноз под грифом соматической нозологии G90.9 – расстройство вегетативной (автономной) нервной системы неуточненное или G90.8 – другие расстройства нервной системы. По результатам опроса 206 врачей-неврологов и терапевтов России, участников конференций, проводимых Отделом патологии вегетативной нервной системы НИЦ и Кафедрой нервных болезней ФППОВ Первого московского государственного медицинского университета им И.М.Сеченова за период 2009-2010 гг., 97% опрошенных применяют диагноз «СВД» в своей практике, из них 64% используют его постоянно и часто [3]. Несмотря на то, что ПВС не является самостоятельной нозологической единицей, большинство врачей используют этот термин для синдромального описания психогенно-обусловленных полисистемных вегетативных нарушений. Последние включают разнообразные по происхождению и проявлениям нарушения соматических (вегетативных) функций, связанные с расстройством их нейрогенной регуляции. Поэтому термины «нейроциркуляторная дистония» или «вегетососудистая дистония» являются частным случаем ПВС и указывают на вегетативные нарушения с акцентом на нарушения в сердечно-сосудистой системе [4, 5]. Чаще всего для пациентов с такой патологией характерна высокая вероятность повторного посещения специалистов, связанная с неудовлетворенностью назначенным лечением. На приеме у врача больные предъявляют жалобы, прежде всего, на соматовегетативные расстройства: упорные кардиалгии, длительную и «необъяснимую» гипертермию, постоянную одышку, непроходящее ощущение тошноты, изнуряющее потоотделение, головокружения, драматичные для больных вегетативные пароксизмы или, по современной терминологии, «панические атаки» (ПА) и т.д. СВД может развиваться в результате многих причин и иметь разную нозологическую принадлежность. СВД может иметь наследственно-конституциональную природу. В этом случае вегетативные нарушения дебютируют в детском возрасте, нередко носят семейный, наследственный характер. С возрастом вегетативная нестабильность может компенсироваться, однако эта компенсация бывает, как правило, нестойкой и нарушается при любых нагрузках (стрессовые ситуации, физические нагрузки, смена климатических условий, профессиональные вредности, а также большое число внутренних факторов – гормональные перестройки, соматические заболевания и др.). СВД может возникать в рамках психофизиологических реакций у здоровых людей под воздействием чрезвычайных, экстремальных событий и в острой стрессовой ситуации. СВД может возникать в периоды гормональных перестроек (пубертат, преклимакс и климакс, беременность, лактация), а также при приеме гормональных препаратов. СВД встречается при разных профессиональных заболеваниях, органических соматических и неврологических заболеваниях. Лечение основного заболевания приводит к уменьшению или полному исчезновению признаков СВД. В подавляющем большинстве случаев причиной ПВС являются психические нарушения тревожного или тревожно-депрессивного характера в рамках невротических, связанных со стрессом, нарушений, реже эндогенного заболевания. Психические расстройства – тревога и депрессия, наряду с психическими симптомами, в своей клинической картине имеют соматические или вегетативные нарушения. У одних пациентов вегетативные симптомы являются ведущими в клинической картине заболеваний, у других на первое место выходят психические расстройства, которые сопровождаются яркими вегетативными нарушениями, однако такие больные считают их закономерной реакцией на имеющееся «тяжелое соматическое заболевание». По этой причине пациенты обращаются за помощью к врачу терапевту, кардиологу, гастроэнтерологу или неврологу, что делает проблему ПВС междисциплинарной, и врачам разных специальностей необходимо не только уметь диагностировать болезнь, но и суметь помочь пациенту избавиться от его страданий [1, 6]. Анализ особенностей субъективных и объективных соматических или вегетативных проявлений помогает предположить их психосоматический или психовегетативный характер. Одной из важнейших особенностей ПВС является полисистемность вегетативных расстройств. Умение врача увидеть, помимо ведущей жалобы, закономерно сопровождающие ее расстройства других систем, позволяет уже на клиническом этапе понять патогенетическую сущность этих нарушений. Например, кардиалгия при ПВС чаще всего связана с мышечным напряжением грудных мышц и тесно связана с усилением дыхания и гипервентиляцией. Синусовая тахикардия от 90 до 130-140 уд/мин является частым проявлением ПВС. Субъективно больные ощущают не только учащенное сердцебиение, но и то, что сердце «ударяется о грудную клетку», перебои, толчки, замирания (экстрасистолы). Помимо указанных кардиоаритмических расстройств пациенты испытывают общую слабость, головокружения, нехватку воздуха, парестезии [7]. Расстройства желудочно-кишечного тракта (ЖКТ) психогенной природы выявляются у 30-60% больных, находящихся в отделении гастроэнтерологии. Наиболее серьезным проявлением является абдоминалгия. Особенностью абдоминалгий при ПВС является их склонность к пароксизмам, а также яркое психовегетативное сопровождение (гипервентиляция, повышение нервно-мышечной возбудимости, усиление моторики ЖКТ). Наличие определенной связи между субъективными переживаниями больного, динамикой психогенной ситуации и появлением или усугублением тех или иных соматических симптомов является одним из критериев ПВС. Редукция соматических жалоб обычно происходит под влиянием седативных средств – валидола, корвалола, валерианы, бензодиазапинов и др. При тщательном расспросе пациента можно выявить необычность клинических проявлений и непохожесть на известные соматические страдания. При наличии жалоб на наличие болевого синдрома – кардиагии или абдоминалгии – характер болевых ощущений может варьировать в широких пределах. Боль может носить колющий, давящий, сжимающий, жгучий или пульсирующий характер. Это могут быть также ощущения, далекие по их характеристикам от болевых (дискомфорт, неприятное ощущение «чувства сердца»). Они могут носить нетипичную локализацию для органических болей и более широкую иррадиацию. Например, при кардиалгии боль иррадиирует в левую руку, левое плечо, левое подреберье, под лопатку, в подмышечную область, в отдельных случаях может распространяться на правую половину грудной клетки; она продолжительнее, чем при стенокардии. При абдоминалгии боль локализована, как правило, по средней линии живота. Соотношение представлений больного о своем заболевании (у пациентов с ПВС внутренняя картина болезни «разработана», отличается фантастичностью) и степени их реализации в поведении позволяет определить роль психических расстройств в их патогенезе. При обследовании пациента с ПВС нет объективных клинических и параклинических признаков, свидетельствующих о наличии органической патологии в той или иной системе [8]. Дифференциальный диагноз СВД следует проводить с тиреотоксикозом, так как при повышении функции щитовидной железы могут появляться вторичные тревожные нарушения, имеющие необходимые объективные и субъективные проявления. Наиболее ответственной является дифференциальная диагностика кардиалгического и кардиаритмического синдромов со стенокардией, особенно атипичных ее вариантов, и аритмиями. Пациенту в таких случаях следует пройти специализированное кардиологическое обследование. Это необходимый этап негативной диагностики СВД. В то же время при обследовании этой категории больных необходимо избегать малоинформативных многочисленных исследований, поскольку их проведение и неизбежные инструментальные находки могут поддерживать катастрофические представления пациента о своем заболевании. Важно также помнить, что проявления СВД в ряде случаев могут быть связаны с побочным действием лекарственных препаратов: амфетаминов, бронходилататоров, кофеина, эфедрина, леводопы, левотероксина, антидепрессантов с выраженным активирующим действием. При их отмене происходит регресс вегетативных расстройств. В большинстве случаев вегетативные нарушения являются вторичными и возникают на фоне психических. Необходимо помнить, что психовегетативный синдром является первым этапом диагностических размышлений врача, который может быть завершен постановкой нозологического диагноза. В этом случае неоценимую помощь врачу общей практики или неврологу окажет психиатр, определив тип психического расстройства [9]. В настоящее время в терапии психовегетативного синдрома используют следующие группы препаратов:
• вегетотропные средства; • антидепрессанты; • транквилизаторы (бензодиазепины типичные и атипичные); • малые нейролептики.
В лечении ПВС, учитывая преимущественно его психогенное происхождение, приоритет имеет психотропная терапия. Лечить нужно не симптом или синдром, а болезнь. В случае ПВС это тревожные и депрессивные нарушения [10]. Необходимо отметить, что применение любых психотропных средств целесообразно сочетать с вегето-тропной терапией, так как комплексный подход существенно улучшает результаты лечения. Среди широко применяемых для данных целей средств – этилметилгидроксипиридина сукцинат (2-этил-6-метил-3-гидроксипиридина сукцинат) (ЭС) – ингибитор свободнорадикальных процессов. В спектр действия входят мембранопротекторный, антигипоксический, стрессопротекторный, ноотропный, противоэпилептический, анксиолитический эффекты. Этилметилгидроксипиридина сукцинат модулирует активность мембраносвязанных ферментов, рецепторных комплексов (бензодиазепинового, ГАМК, ацетилхолинового), что способствует их связыванию с лигандами, сохранению структурно-функциональной организации биомембран, транспорта нейромедиаторов и улучшению синаптической передачи. ЭС хотя и не является ГАМК, но повышает количество этого нейротрансмиттера в головном мозге и/или улучшает его связывание с ГАМКА-рецепторами [11]. ЭС повышает концентрацию в головном мозге дофамина через повышение активности дофаминовых нейронов в центральной нервной системе, а уровень дофамина важен для таких эмоций, как удовлетворение, радость и т.д. [12]. ЭС повышает резистентность организма к воздействию различных повреждающих факторов при патологических состояниях (шок, гипоксия и ишемия, нарушения мозгового кровообращения, интоксикации этанолом и антипсихотическими лекарственными средствами). ЭС оказывает церебропротекторное, антиалкогольное, ноотропное, противогипоксическое, транквилизирующее, противосудорожное, противопаркинсоническое, антистрессорное, вегетотропное действие. Из чего следуют показания к применению: лечение острых нарушений мозгового кровообращения, дисциркуляторная энцефалопатия, психовегетативный синдром, невротические и неврозоподобные расстройства с проявлением тревоги, лечение острой интоксикации нейролептиками и ряд других заболеваний. Если говорить о терапии ПВС, то этилметилгидроксипиридина сукцинат обладает выраженным транквилизирующим и антистрессорным действием, способностью устранять тревогу, страх, напряжение, беспокойство. ЭС оказывает потенцирующее действие на эффекты других нейропсихотропных препаратов, под его влиянием усиливается действие транквилизирующих, нейролептических, антидепрессивных, снотворных и противосудорожных средств, что позволяет снизить их дозы и уменьшить побочные эффекты [13]. По спектру действия ЭС можно отнести к дневным транквилизаторам, который эффективен как в условиях стационара, так и в амбулаторной практике, при этом отсутствуют седативный, миорелаксантный и амнезирующий эффекты [14]. Другое не менее ценное лекарственное средство для лечения ПВС, которое применяют в качестве вегетопротектора – пиридоксин (витамин B6) является предшественником глутамата и ГАМК – главных нейротрансмиттеров в ЦНС. Выраженный дефицит пиридоксина может сопровождаться развитием судорог, которые обычно не поддаются лечению обычными средствами. Кроме того, наблюдаются повышенная раздражительность, такие симптомы, как дерматит, а также хейлоз, глоссит и стоматит. В психиатрии описано состояние В6-зависимой тревожности [15, 16]. Врач в своей практике всегда пытается выбирать эффективные препараты с комбинированным действием, имеющие разные точки приложения на патогенез заболевания, так как это повышает приверженность пациента к лечению. Среди таких лекарственных средств – МексиВ 6. Это комбинированный препарат, который выпускается в таблетках (№30), содержит 125 мг этилметилгидроксипиридина сукцината и 10 мг пиридоксина, и благодаря такому уникальному составу оказывает вегетотропное, анксиолитическое и антистрессорное действия без седативного эффекта и эффекта привыкания, что позволяет эффективно нормализовать психоэмоциональный фон пациента. Кроме фармакологического лечения крайне важно объяснять пациенту суть заболевания, при этом необходимо убеждать больного, что оно излечимо; объяснять происхождение симптомов, особенно соматических, взаимосвязь их с психическими нарушениями; убеждать, что нет органического заболевания (после тщательного обследования). Кроме того, необходимо рекомендовать регулярные физические упражнения, прекращение курения, уменьшение употребления кофе и алкоголя.
Литература 1. Вегетативные расстройства/Под ред. А.М.Вейна. М.: 1998; 752. 2. Инструкция по использованию международной статистической классификации болезней и проблем, связанных со здоровьем десятого пересмотра. Утв. Минздравом РФ 25.05.1998 № 2000/52-98. 3. Акарачкова Е.С. К вопросу диагностики и лечения психовегетативных расстройств в общесоматической практике. Лечащий врач. 2010; 10: 5-8. 4. Дюкова Г.М., Вейн А.М. Вегетативные расстройства и депрессия. Психиатрия и психофармакотерапия. 2000; 1: 2-7. 5. Смулевич А.Б. Депрессии в общемедицинской практике. М.: 2000; 160. 6. Воробьева О.В., Акарачкова Е.С. Фитопрепараты в профилактике и терапии психовегетативных расстройств. Врач. Специальный выпуск. 2007; 57-58. 7. Соловьева А.Д., Акарачкова Е.С., Торопина Г.Г. и др. Патогенетические аспекты терапии хронических кардиалгий. Журн. неврол. и психиат. 2007; 11 (107): 41-44. 8. Краснов В.Н., Довженко Т.В., Бобров А.Е. и др. Совершенствование методов ранней диагностики психических расстройств (на основе взаимодействия со специалистами первичного звена здравоохранения). Под ред. В.Н.Краснова. М.: ИД МЕДПРАКТИКА, 2008; 136. 9. Акарачкова Е.С., Шварков С.Б. Синдром вегетативной дистонии: актуальность применения анксиолитиков. Справочник поликлинического врача. 2007; 5 (5): 4-9. 10. Аведисова А.С. Тревожные расстройства. В кн: Психические расстройства в общемедицинской практике и их лечение/ Ю.А.Александровский М.: ГЭОТАР-МЕД, 2004; 66-73. 11. Воронина Т.А., Середенин С.Б. Перспективы поиска анксиолитиков. Эксперим. и клин. фармакология. 2002; 65 (5): 4-17. 12. Stahl S.M. Stahl’s essential psychopharmacology: neuroscientific basis and practical application. 3nd ed. Cambridge University Press, 2008; 1117. 13. Косенко В.Г., Карагезян Е.А., Лунева Л.В., Смоленко Л.Ф. Применение Мексидола в психиатрической практике. Журнал неврологии и психиатрии им. С.С.Корсакова. 2006; 6 (106): 38-41. 14. Воронина Т.А. Мексидол: основные нейропсихотропные эффекты и механизм действия. Фарматека. 2009; 6: 28-31. 15. Громова О.А. Магний и пиридоксин: основы знаний. М.: 2006; 223. 16. Вейн А.М., Соловьева А.Д., Акарачкова Е.С. Лечение гипервентиляционного синдрома препаратом Магне-В6. Лечение нервных болезней. 2003; 3 (11): 20-22.
Результаты и обсуждение
Психовегетативный симптомокомплекс с функциональной пароксизмальной тахикардией (ПТ)
Наблюдали 15 подростков в возрасте 12—17 лет и 10 детей до 7 лет с функциональной П.Т. Было установлено что для детей ранней возрастной группы в доманифестном периоде (до первого приступа ПТ) характерны те или иные искажения раннего развития, чаще в виде асинхронии и диссоциированности, а также синдромально неоформленные эпизодические или перманентные психовегетативные расстройства. Для дошкольного возраста наиболее типичны аффективные расстройства преимущественно биполярного типа различной глубины — от стертых до типичных «витальных» депрессий и маниакальных состояний (в единичных случаях), а также проявлений аффективной циркадности в рамках личностных, чаще шизоидных особенностей, с отчетливым преобладанием депрессивного полюса. Для депрессий в этом возрасте характерны многообразие и изменчивость патологического аффекта (сочетание гипотимии с адинамией, тревогой, страхом с политематичными фобиями). В ряде случаев проявлялся стертый бредовой компонент в сложном аффективном (депрессивном или маниакальном) синдроме. В отдельных случаях можно говорить об аффективных эквивалентах эпилептиформных состояний, полиморфных расстройствах с невротической картиной (страхи, навязчивости и т. п.) или галлюцинаторно-бредовыми феноменами.
В подростковой группе полиморфизм симптоматики уменьшался, доминирующее положение занимали депрессивные расстройства различной глубины, но более мономорфные, чем в младшей возрастной группе; являлись более грубыми шизоидные личностные проявления в сочетании с кризоспецифической симптоматикой, которые часто трудно отличимы от симптомов эндогенной процессуальности. В единичных случаях наблюдалась симптоматика, характерная для эпилептиформных возрастных кризовых или невротических расстройств. У некоторых больных к подростковому возрасту формируется отчетливая личностная патология, чаще шизотимного круга, сочетающаяся с кризоспецифическими полиморфными расстройствами (страхи, колебания аффекта, поведенческие отклонения и т. п.).
При сопоставления динамики функциональной вегетативной патологии и психопатологической симптоматики прослеживалась отчетливая связь между частотой и тяжестью приступов кардиоаритмии, их редукции или стабилизации и колебаниями психического статуса, его стабилизацией, переходом в резидуальные состояния или практической санацией.
Психовегетативный симптомокомплекс с функциональной гипертермией
В группу с функциональной гипертермией [20] были включены 25 больных: 10 детей до 7 лет, 15 подростков 12—17 лет. Доманифестные психические расстройства (при манифесте в виде функциональной гипертермии) были чрезвычайно полиморфны. Отмечались и грубые личностные, и поведенческие девиации, и аффективные расстройства ситуационного и фазного характера, и пароксизмальные синдромы, и состояния невротического типа, в том числе различные, преимущественно двигательные, навязчивости. Наиболее характерными проявлениями были различные страхи — от ситуационных и так называемых «физиологических» до отчетливо бредовых с соответствующим защитным поведением, иллюзорными и галлюцинаторными обманами восприятия. Обращает на себя внимание и значительная частота в доманифестном периоде патологических ощущений, никак не связанных с физическими заболеваниями, которые можно трактовать как сенестопатии, в том числе сенесталгии. Это важно, поскольку в манифестных состояниях и в последующем именно особые патологические ощущения (как на фоне гипертермии, так и вне ее) являются наиболее типичными психопатологическими симптомами у этих больных.
В целом в младшей возрастной группе психопатологические расстройства в манифестном приступе были синдромально полиморфны (адинамические или тревожно-депрессивные состояния, с сенестопатиями и без них, страхи с иллюзорными обманами, невротические реакции). С возрастом этот полиморфизм резко нарастал, но одновременно отчетливо выявлялось преобладание синдромов с ведущей сенестопатической симптоматикой (преимущественно депрессии различного типа и депрессивно-бредовые состояния). Кроме того, наблюдались разнообразные симптомы невротического круга, в том числе навязчивости, полиморфные шизофреноподобные галлюцинаторно-бредовые расстройства, пароксизмальные состояния (синкопы, приступы Клооса).
В старшей возрастной группе определялись состояния астенической несостоятельности [21], которые также относятся к депрессивному кругу. Но и здесь преобладали сенестопатические депрессии, в частности депрессии с ипохондрической симптоматикой, суицидальными тенденциями, более отчетливо выраженными идеями отношения. Как правило, вегетативная симптоматика в виде функциональной гипертермии полностью редуцировалась либо проявлялась кратковременными эпизодами в периоды обострений.
Психовегетативный симптомокомплекс с функциональным расстройством желудочно-кишечного тракта
Были обследованы 29 больных (12 детей до 7 лет и 17 подростков 12—17 лет) с функциональными расстройствами желудочно-кишечного тракта (различного рода дискинезии, рефлюксы, синдром раздраженного толстого кишечника и т. п.).
Доманифестные психические расстройства (при манифесте в виде гастроэнтерологической симптоматики) протекали в этой группе как эпизодически, так и перманентно в рамках личностно-невротического, аффективного или невротического регистра. Как и в предыдущей группе, преобладали патологические ощущения, имитирующие физические заболевания. Наиболее характерными были кишечные колики, проявления синдрома раздраженного кишечника с нарушениями периодичности стула, разнообразными тягостными ощущениями в области живота (распирание, бурление и т. п.). В манифестных состояниях и в последующем подобные ощущения были наиболее типичными, становясь проявлением сенестопатической симптоматики. Выявлялись также многообразные страхи различной глубины — от ситуационных до бредоподобных.
В младшей возрастной группе психопатологические расстройства в манифестном приступе носили характер сенестопатических депрессивных состояний с разнообразным, преимущественно тревожным, типом аффекта. Возникали и расстройства невротического круга (обсессивные, астеноадинамические).
В старшей возрастной группе также доминировали сенестопатические депрессии, однако ярче проявлялась депрессивная симптоматика различного типа (тоскливо-витальная, тревожная и пр.), в том числе состояния астенической несостоятельности, ипохондрические депрессии, а также депрессии с анорексически-булимическими расстройствами, суицидальными тенденциями, идеями отношения. Локализация сенестопатий менялась с распространением на другие области (цефалгии, кардиалгии и др.).
Психовегетативный симптомокомплекс с полиморфными вегетосоматическими расстройствами
В группе больных с полиморфными вегетосоматическими расстройствами (вегетососудистая дистония — ВСД; функциональные кожные нарушения, дыхательные псевдоастматические приступы и др.) наблюдались 25 пациентов: 10 дошкольников до 7 лет и 15 подростков 12—17 лет.
Отсутствие доманифестных психопатологических расстройств и личностных и поведенческих девиаций было выявлено лишь у 2 больных. При этом отмечался наибольший полиморфизм доманифестных психопатологических расстройств без заметного преобладания какой-либо симптоматики. Манифестация вегетативных расстройств протекала на фоне усиления предшествовавшей психопатологической симптоматики в виде острого психовегетативного приступа, напоминающего панические атаки (тревожные раптоидные состояния) у взрослых, нередко сопровождавшегося танатофобией. По сравнению с другими группами у пациентов были более выражены различные проявления деперсонализационных расстройств, прежде всего соматопсихической деперсонализации.
В подростковом периоде определялись принципиально сходные с другими группами возрастные динамические особенности, в том числе отчетливая зависимость вегетативной и психопатологической симптоматики с преобладанием в клинических проявлениях последней. В целом не обнаруживалось подобной зависимости лишь у 1/10 больных. Наиболее показательной такая зависимость была при параллельном (психотропном и вегетотропном) эффекте психофармакотерапии — как положительном (в случае эффективного лечения), так и отрицательном (при его отмене).
Таким образом, в целом анализ данных когортно-катамнестического обследования подтверждает закономерности, выявленные в различных возрастных группах больных. В процессе взросления больных и по мере редукции вегетативных проявлений психовегетативного диатеза на первый план выходят собственно психопатологические расстройства, которые в дальнейшем приобретают более мономорфный и в большинстве случаев редуцированный характер (стертые аффективные нарушения, невротические и неврозоподобные проявления, поведенческие расстройства, умеренная специфическая эндогенная дефицитарная симптоматика, церебрастенические признаки). Лишь в единичных случаях расстройств сердечного ритма отмечалось обратное соотношение: сохранение приступов аритмии при значительном редуцировании психопатологических проявлений. Также в единичных случаях после длительной устойчивой ремиссии с редукцией как соматовегетативных, так и психопатологических расстройств возникали экзацербации психопатологической симптоматики аффективного и шизоаффективного круга на амбулаторном уровне.
Синдром мышечной дистонии у детей первого года жизни
Наравне с перинатальной энцефалопатией (ПЭП) и гипертензионно-гидроцефальным синдромом, синдром мышечной дистонии является одним из самых частых диагнозов, которые выставляют неврологи, а так же педиатры в нашей стране.
Мышечный тонус и причины его повышения
Итак, под мышечным тонусом понимают сопротивление мышцы, возникающее при её пассивном растяжении во время движения в суставе. В регуляции тонуса мышц принимает участие ряд структур спинного и головного мозга. Для формирования патологического тонуса мышц, особенно повышенного («гипертонуса»), необходима веская причина, приводящая к поражению, нарушению структуры, головного мозга и/или спинного мозга. Например, такими причинами могут быть тяжелая гипоксия в родах (оценка по шкале Апгар <5 баллов), травма, энцефалит, порок развития головного мозга и/или спинного мозга, а так же ряд достаточно редких генетических заболеваний. Таким образом, при отсутствии вышеописанных весомых причин, наличие у ребёнка отклонений мышечного тонуса от нормы маловероятно.
Разберём несколько наиболее часто встречающихся клинических ситуаций, когда заключение «Синдром мышечной дистонии» звучит страшно, но является лишь очередным случаем гипердиагностики.
- У детей от рождения до 3-3,5 месяцев в норме повышен тонус мышц, которые сгибают конечности. Это проявляется своеобразной позой, когда у ребёнка преимущественно ноги и руки находятся в согнутом положении. Подобные проявления являются нормой и не требуют дополнительного лечения и массажа;
- Опора ребёнка на мыски и/или вытягивание мысков при вертикализации в возрасте 5-7 месяцев как изолированный симптом встречается в рамках нормы, связана с этапами становления двигательной функции, и не является признаком патологии, особенно столь серьёзной, как детский церебральный паралич (ДЦП);
- Термин «дистония» обозначает нарушение механизма регуляции тонуса мышц различных групп между собой. Когда эти взаимодействия нарушаются именно это и называют дистонией. Дело в том, что на первом году жизни, особенно в 1-е месяцы дети в норме очень дистоничны, так как становление взаимодействия и регуляции тонуса мышц различных групп происходит наиболее активно до 2-х лет, особенно в первые 14 месяцев. Мы можем видеть определённую сторонность: движения конечностями одной половины тела могут быть более активными, тонус немного выше. Это зачастую характерно для детей до 6-ти месяцев. По мере развития головного мозга и проводящих нервных путей, а так же становления двигательных навыков формируется симметрия. Курсы массажа с элементами ЛФК влияют на данный процесс только опосредованно в качестве упражнения, тренировки навыка.
В данной статье мы отразили наиболее распространенные клинические ситуации. Конечно, всё не так однозначно. Поэтому при подозрении на нарушения в развитии ребёнка необходимо проконсультироваться у квалифицированного специалиста.
Носко А.С., к.м.н., врач-невролог.
Наверх