Умственная отсталость (олигофрения, малоумие) – это специфическое состояние, обусловленное особым уровнем деятельности центральной нервной системы, а не психическим заболеванием. Оно носит хронический, непрогрессирующий характер и возникает в связи с органической патологией головного мозга.
Пораженная ЦНС ограничивает интеллектуальное развитие ребенка. Как правило, такое отклонение возникает еще во время внутриутробного развития, и окончательно формируется до трех лет от роду.
Вследствие разного рода повреждений головного мозга, спровоцировавших распад психических функций, олигофренией может заболеть человек и в зрелом возрасте. Это называется деменцией. Ее следует отличать от приобретенного слабоумия, под которым подразумевают снижение интеллекта в связи с возрастными изменениями головного мозга.
Умственную отсталость относят к тяжелым патологиям. Однако, в зависимости от формы ее развития, специалист может максимально адаптировать больного к окружающему социуму, провести коррекцию некоторых недостатков.
Классификация УО
Существует несколько степеней такой патологии, определяющихся коэффициентом интеллекта:
- легкая (дебилизм) – IQ 69–50. Данная форма характеризуется незначительной отсталостью развития, которая дает возможность человеку социализироваться в окружающем обществе;
- умеренная (не резко выраженная имбецильность) – IQ 49–35. Такие больные обладают элементарными навыками общения, способны понимать жесты, отвечать на них, но их тяжело их понять, когда они волнуются;
- тяжелая (имбецильность выраженная) – IQ 34–20;
- глубокая (идиотия) – IQ менее 20. Ей свойственны практически неразвитая речь, отсутствие инстинктов и примитивных реакций. Среди дополнительных проявлений можно заметить такие – низкий показатель или полное отсутствие координации движений, апатия, неоправданная злобность, гнев и т.п.
Дебилизм подразделяется, в свою очередь, еще на три формы (в зависимости от IQ):
- легкая – 69–65;
- умеренная –64–60;
- тяжёлая – 59–50.
Умственная отсталость, характеризующаяся снижением интеллекта, нарушениями речевого и моторного развития, эмоционально-волевой сферы –весьма распространенное заболевание. В мире насчитывается от 1 до 3 % людей, страдающих таким заболеванием. «Успокоить» может тот факт, что из них 75% имеют легкую форму.
Довольно часто данная патология сочетается с другими довольно серьезными психическими и соматическими заболеваниями: болезнью Дауна, ДЦП, эпилепсией, аутистическими расстройствами, слепотой, глухотой и т.д.
Прогрессировать УО не может, но при легкой степени вовремя принятые меры воспитания и методики обучения позволяют даже повысить интеллект.
Возможности регуляции когнитивной функции у детей применением витаминно-минеральных комплексов
Несмотря на рост благосостояния населения РФ, достаточно остро стоит проблема круглогодичного полигиповитаминоза у детей. Уменьшение количества поступающей в организм пищи в связи с изменением образа жизни человека, употребление рафинированных продуктов, продуктов длительного хранения, продуктов, подвергшихся длительной кулинарной обработке, делает невозможным восполнение необходимого количества эссенциальных микронутриентов только с помощью сбалансированного рациона. Проведенные в последние годы исследования витаминно-минерального статуса у детей показывают, что дефицит аскорбиновой кислоты среди детского населения достигает 70–95%, у 60–80% детей обнаруживается недостаточная обеспеченность тиамином, рибофлавином, пиридоксином, ниацином и фолиевой кислотой [1]. Когнитивная функция является сложным и не до конца изученным феноменом. Однако ряд проведенных исследований по оценке некоторых познавательных функций, таких как память и воспроизведение, острота умственного восприятия и способность концентрировать внимание, способность к обучению и решению проблем, способность к мобилизации и скорость мыслительного процесса, позволили установить четкую взаимосвязь с обеспеченностью организма ребенка определенными микронутриентами. Развитие головного мозга человека Основной рост головного мозга и пик развития синапсов происходят с 34-й нед. беременности до 2-х лет жизни, к дошкольному возрасту синаптическая плотность достигает уровня взрослого мозга. Миелинизация некоторых участков мозга, контролирующих высшие когнитивные функции, продолжается и в подростковом возрасте. Исследования показали, что созревание конкретных областей мозга в детском возрасте связано с развитием конкретных когнитивных функций. Развитие лобных долей мозга, ответственных за высшие когнитивные функции, по-видимому, происходит всплесками: в течение первых 2 лет жизни, между 7 и 9 годами и в 15 лет. Развитие некоторых подкорковых структур, включая базальные ганглии, миндалины и гиппокамп, продолжается до позднего подросткового возраста. Кроме того, метаанализ подтвердил связь между размером гиппокампа и производительностью подсистемы памяти во время развития мозга у детей и лиц молодого возраста. В исследованиях на животных и человеке было показано, что питание оказывает прямое влияние на экспрессию генов. В одном из первых исследований «Пищевая эпигеномика» было показано, что потомство от матерей, голодавших в военное время 1940-х гг., имело повышенный риск развития сердечно-сосудистых заболеваний, поражения почек и легких, нарушения обмена веществ, снижение когнитивных функций и выявлялись сегменты гипо-и гиперметилирования ДНК. Известно, что дефицит фолиевой кислоты в период закрытия нервной трубки между 21-м и 28-м днем после зачатия предрасполагает к порокам развития плода. В течение первых 2 лет жизни происходит быстрый рост головного мозга, достигая 80% своего взрослого веса. В этот период жизни нервная ткань может быть особенно чувствительна к недостаткам питания. В подростковом возрасте происходит структурная перестройка головного мозга и когнитивное созревание, в частности, основные события в префронтальной коре [2]. Влияние микронутриентов на когнитивные функции Омега-3 ПНЖК являются важным структурным компонентом серого вещества мозга, которое, по мнению ряда ученых, в организме несет ответственность за развитие интеллекта. Также Омега-3 ПНЖК необходимы для правильного функционирования сетчатки. Достаточное содержание в пище Омега-3 во многом определяет умственные способности ребенка, правильное развитие мелкой моторики и моторно-зрительную координацию. Омега-3 ПНЖК являются незаменимыми для нормального функционирования клеток организма человека, они не синтезируются в организме и должны поступать извне с пищей. Основные и наиболее изученные представители семейства Омега-3 ПНЖК – это эйкозапентаеновая кислота (ЭПК) и докозагексаеновая кислота (ДГК). Основная роль омега-3 ПНЖК состоит в обеспечении функционирования клеточных мембран, трансмембранных ионных каналов и регуляции физиологических процессов путем синтеза липидных медиаторов. ЭПК и ДГК встраиваются в фосфолипидный слой клеточных мембран, влияют на их текучесть, изменяя основные функции, такие как ферментативная активность, передача импульсов и работа рецепторов. Незаменимые жирные кислоты способствуют росту нейронов и образованию синапсов, следовательно, влияют на передачу и обработку сигналов, кроме того, регулируют экспрессию генов в головном мозге. Ряд эпидемиологических исследований показал положительную связь между потреблением рыбы – источника омега-3 жирных кислот – во время беременности и когнитивным развитием детей. Ранние исследования показали, что потребление рыбы во время беременности было связано с лучшими речевыми и социальными навыками. Исследование ALSPAC показало, что те дети, матери которых во время беременности потребляли мало морепродуктов, имели более низкий IQ в 8-летнем возрасте, незначительные поведенческие отклонения в 7 лет и худшее развитие мелкой моторики, языкового и социального поведения в возрасте 6, 18, 30 и 42 мес. Датское национальное когортное исследование с 25 446 детьми 6-месячного и 18-месячного возраста продемонстрировало, что потребление матерью рыбы полезно для умственного развития детей даже после корректировки на другие факторы, такие как грудное вскармливание, социально-демографические характеристики и прочее. Два исследования детей эскимосов в арктическом канадском Квебеке показали, что более высокий уровень ДГК в пуповинной крови связан с улучшением когнитивных функций и школьной успеваемости [2]. Источником ПНЖК являются пищевые продукты, которые по целому ряду причин достаточно редко входят в рацион питания людей, проживающих на территории нашей страны: некоторые сорта морских рыб (лосось, тунец, сардина, макрель), овощные масла (редко употребляемые рапсовое и соевое), орехи, некоторые виды фруктов. В связи с этим возникает необходимость дополнительного приема омега-3 ПНЖК в виде биологически активных добавок к пище. Дефицит омега-3 ПНЖК вносит существенный вклад в повышенный риск развития у ребенка синдрома дефицита внимания с гиперактивностью (СДВГ). Имеющиеся данные показывают, что дополнение диеты омега-3 ПНЖК способствует компенсации поведенческих проблем и трудностей обучения пациентов с СДВГ [3–5]. Существование взаимосвязи дефицита омега-3 ПНЖК и риска СДВГ подтверждается не только клиническими, но и экспериментальными данными. Во-первых, ограничение рациона животных по омега-3 ПНЖК приводит к увеличению гиперактивности и уменьшению познавательных способностей у потомства. Во-вторых, исследования на животных показали взаимосвязь дефицита омега-3 ПНЖК и отклонений в метаболизме дофамина. В-третьих, клинические наблюдения указывают на пониженные уровни омега-3 жирных кислот у пациентов с СДВГ. И, наконец, биохимические данные свидетельствуют о роли дефицита омега-3 ПНЖК в формировании поведенческих нарушений через нарушение метаболизма дофамина в базальных ганглиях [6]. Особый интерес представляет изучение электромагнитной активности мозга в зависимости от приема омега-3 ПНЖК. Дети (n=33) в возрасте 8–10 лет получали плацебо, среднюю дозу ДГК (400 мкг/сут.) или повышенную дозу ДГК (1200 мг/сут.) в течение 8 нед. Относительные изменения в коре головного мозга во время тестов на внимание были определены посредством функциональной магнитно-резонансной томографии. На 8-й нед. содержание ДГК в мембранах эритроцитов возрастало на 47% в группе со средней дозой ДГК и на 70% – в группе с высокой дозой ПНЖК. В группе плацебо содержание ДГК упало на 11%. Во время тестов на внимание обе группы получавших ДГК показали значительно большие изменения по сравнению с исходными в активизации дорсолатеральной префронтальной коры, чем в группе плацебо. Чем выше доза ДГК, тем сильнее уменьшалась активизация мозжечка, что соответствовало снижению гиперактивности. Содержание ДГК в эритроцитах положительно коррелировало со степенью активации дорсолатеральной префронтальной коры (улучшение контроля поведения) и более коротким временем реакции [7]. Клинические наблюдения подтверждают результаты фундаментальных исследований и указывают на четкую взаимосвязь между дефицитом омега-3 ПНЖК и риском СДВГ. У детей с СДВГ наблюдались значительно более низкие уровни ДГК ПНЖК и общего количества омега-3 жирных кислот в крови [8]. Холин. Большое значение для формирования мнестических функций у ребенка имеет витаминоподобное вещество – холин, которое оказывает мембранопротекторное, антиатеросклеротическое, ноотропное и седативное действие. В форме ацетилхолина (соединение холина и эфира уксусной кислоты) холин является передатчиком импульсов в нервной системе. Холин необходим для нормального функционирования нервной системы, он входит в состав миелиновой защитной оболочки нервов, защищает мозг человека на протяжении всей жизни. Считается, что уровень интеллекта во многом зависит от того, какое количество холина мы получили в утробе матери и на протяжении первых 5-ти лет жизни. Витамин B4 восстанавливает ткани печени, поврежденные токсическими лекарственными препаратами, вирусами, алкоголем и наркотиками. Он препятствует развитию желчно-каменной болезни и улучшает работу печени. Холин нормализует жировой обмен, стимулируя расщепление жиров, помогает усваиваться жирорастворимым витаминам (A, D, E, K). Недостаток холина у детей приводит к раздражительности, повышенной утомляемости, нервным срывам. Холин является составной частью лецитина – очень важного для мозговой ткани вещества. Лецитин (смесь фосфолипидов) относится к группе важнейших компонентов питания. Дефицит лецитина является серьезной проблемой для здоровья ребенка. Лецитин представляет собой смесь фосфолипидов: холина, инозитола и фосфатидов. Эссенциальные жирные кислоты и фосфолипиды, являясь структурными единицами всех клеточных мембран, восстанавливают барьерные и обменные функции клеток, обеспечивают поступление в клетку питательных веществ и выведение из нее продуктов жизнедеятельности. Фосфатидилхолин способствует эмульгированию пищевых жиров и повышает усвояемость жирорастворимых витаминов А, Д, Е в пищеварительном тракте. Проявления лецитиновой недостаточности у детей довольно многообразны и вариабельны. У детей первых лет жизни вследствие дефицита лецитина может возникать внутричерепная гипертензия, отмечаться задержка психомоторного и речевого развития, расстройства поведения (психоэмоциональная неуравновешенность), снижение способности к концентрации внимания, нарушения памяти [9]. К классическим проявлениям дефицита лецитина у детей относятся нарушения нервно-психического развития (снижение функциональных возможностей ЦНС, повышенная раздражительность, плаксивость и т.д.), расстройства когнитивных функций (снижение параметров памяти, внимания, мышления, успеваемости), снижение двигательной активности (усталость и повышенная утомляемость) и др. Исследователями из США было продемонстрировано, что лецитин обладает способностью улучшать так называемую «химическую активность мозга» (brain chemical activity), оказывая благоприятное влияние на такие высшие корковые (когнитивные) функции, как память, речь и моторика. Впоследствии это позволило A. Barbeau (1978) осветить проблему применения лецитина для лечения неврологических заболеваний (атаксия Фридрайха, хорея Гентингтона и др.) [10]. Начиная с 1980-х гг. в медицинской литературе появился целый ряд работ, посвященных применению лецитина при различных когнитивных нарушениях, расстройствах памяти, а также в лечении деменции альцгеймеровского типа [11]. Отечественными специалистами сообщалось о возможности эффективного применения лецитина при других видах психоневрологической патологии у детей и подростков, включая ранний детский аутизм (РДА), задержку психомоторного развития (ЗПМР), синдром Жиля де ля Туретта, астеноневротические реакции, депрессивный невроз, болезнь Меньера, эпилепсию и т.д. Предполагается, что лецитин, входящий в состав миелиновых оболочек, покрывающих нервные волокна, способен в ряде случаев обеспечить наступление ремиссии при рассеянном склерозе (РС), нередко встречающемся в детском возрасте (до 18 лет) [12]. Синергизм взаимодействия микронутриентов с витаминами. Витамины для детей Супрадин Кидс Хорошо известно, что витамины являются нутриентами, их применение (витаминопрофилактика и витаминотерапия) составляет неотъемлемую часть нейродиетологии. Сочетание витаминных или витаминно-минеральных комплексов с биологически активными веществами (омега-3 ПНЖК, лецитин, холин) отражает прогрессивный способ оптимизации нервных функций, соматического здоровья и витаминной обеспеченности детей. Аскорбиновая кислота способствует повышению сопротивляемости организма стрессу, помогает успешно справляться с его последствиями. Это вещество имеет большое значение в синтезе гормонов, ответственных за устойчивость и адаптацию организма к изменяющимся условиям внешней среды. Витамин С способствует активизации процессов мышления, используется организмом при производстве нейромедиаторов и нервных клеток. Сочетание полиненасыщенных жирных кислот с витаминами-антиоксидантами С и Е позволяет предотвратить повреждение активного компонента окислительными процессами и добиться максимального его усвоения. В последние годы наблюдается повышенный интерес к связи метаболизма витамина В12, фолиевой кислоты и холина с когнитивным развитием. Фолиевая кислота влияет на нейронную клеточную пролиферацию и дифференцировку стволовых клеток, замедляет апоптоз, изменяет биосинтез ДНК и играет важную роль в биосинтезе гомоцистеина и S-аденозилметионина. Считается, что холин выполняет аналогичную роль в развитии головного мозга. S-аденозилметионин считается основным донором метильных групп в различных метаболических реакциях метилирования. Таким образом, дефицит холина и фолиевой кислоты может привести к гипометилированию ДНК, изменяя транскрипцию генов. Кроме того, холин является компонентом фосфолипидов клеточных мембран и предшественником нейромедиатора ацетилхолина. Витамин В12 играет важную роль в миелинизации аксонов, а также защищает нейроны от дегенерации. Синергизм компонентов делает наиболее эффективным применение рационально составленных витаминно-минеральных комплексов для детей, а не отдельных монокомпонентов. Супрадин Кидс Гель предназначен к применению у детей начиная с трех лет. Содержит витамины группы В (В1,В2, В6), ниацин, пантотеновую кислоту, витамины-антиоксиданты (бета-каротин, С, Е), витамин Д3. Бета-каротин – наиболее распространенный и наиболее эффективный провитамин А. Теоретически одна молекула бета-каротина может расщепляться на две молекулы витамина А. Однако в организме бета-каротин только частично превращается в витамин А, а оставшаяся часть накапливается в неизменном виде. Более того, доля бета-каротина, превращающегося в витамин А в организме, контролируется статусом витамина А, что в результате позволяет избежать явлений токсичности, вызванной избытком витамина А в организме. Известным является факт, что бета-каротин не растворяется в воде, а его масляные растворы имеют очень низкую концентрацию (не более 0,1%). Поэтому усвоение бета-каротина из таблетированных препаратов и масляных растворов существенно зависит от содержания жиров в диете и состояния системы пищеварения. Комбинация с лецитином существенно повышает биодоступность бета-каротина. Использование бета-каротина у часто болеющих детей наряду с дозозависимым клиническим эффектом приводит к иммуномодулирующему эффекту, который проявляется в снижении уровня Т-лимфоцитов и сывороточного иммуноглобулина А при стимуляции функциональной активности фагоцитирующих клеток периферической крови [13]. Супрадин Кидс с Омега-3 и холином – сладкие мармеладные конфеты в виде рыбок и звездочек, которые предназначены для детей от 3-х лет. Это поливитаминный комплекс, который содержит в своем составе Омега-3 и холин. Кроме этого, в состав комплекса добавлен цианокобаламин. Наличие этого витамина в составе комплекса особенно важно для детей, соблюдающих различные виды диет. Супрадин Кидс Юниор – сладкие красочные жевательные таблетки, предназначены для детей от 5 лет. По сравнению с предыдущей формой дополнительно содержат кальций, магний, холин, железо, цинк, марганец, цианокобаламин, медь, фолиевую кислоту, селен, йод, биотин, хром. Микроэлементы обладают высокой биологической активностью и участвуют в основных окислительно-восстановительных процессах организма, различных видах обмена (белкового, жирового, углеводного, витаминного, минерального), газообмена, теплообмена, тканевого дыхания, тканевой проницаемости, иммунобиологических реакциях. Принимая участие в этих процессах, микроэлементы не ограничиваются какой-либо одной функцией. Цинк не только имеет отношение к деятельности половых желез, но и влияет на белковый, жировой, углеводный и минеральный обмен. Медь и железо участвуют в окислительно-восстановительных процессах, а также связаны с функцией кроветворения. Йод обладает многосторонним влиянием на организм. Железо обнаружено в организме в составе более чем 70 различных по своей функции ферментов и белков. Недостаток железа в организме имеет вполне очерченную характерную клиническую картину: гипохромные анемии, миоглобиндефицитная атония скелетных мышц, повышенная утомляемость и легкая возбудимость, головные боли, головокружение, депрессия, миоглобиндефицитная миокардиопатия, боли в области сердца, сердцебиения, атрофический глоссит, гингивит, порфиринурия. Медь принимает участие в азотном обмене, входя в состав нитратредуктазного комплекса. В организме – участвует в процессах, которые обеспечивают ткани кислородом: образование гемоглобина и формирование эритроцитов. Медь входит в состав церулоплазмина животных и человека, является кофактором ферментов цитохромоксидазы, полифенол-, ди-, амино- и аскорбиноксидазы. Медь индуцирует образование супероксид-ион-радикала, который при реакции с перекисью водорода в присутствии трехвалентного железа генерирует гидроксидные радикалы, идущие на расщепление патологических элементов – детрита, продуктов воспаления, мутировавших клеток. Медь участвует во многих физиологических и патологических процессах организма и содержится в составе окислительно-восстановительных ферментов митохондрий и микросом (дыхание, детоксикация, реакции ПОЛ, окисление лизина и аскорбиновой кислоты – при избытке последней возникает дефицит меди). Медь принимает участие в синтезе коллагена и эластина, гемоглобина. Содержание меди очень важно для функции витаминов А, Е, Р, РР, С, а также стабилизации тиоловых групп. Медь обеспечивает работу фермента десатуразы, переводящей стеариновую кислоту в олеиновую и другие полиненасыщенные жирные кислоты. При дефиците меди развиваются дисплазия соединительной ткани, нейродегенерация и гипомиелинизация головного и спинного мозга, гипохромные анемии, экзема. Селен стимулирует в нашем организме иммунитет, является антиоксидантом и обладает защитным влиянием на цитоплазматические мембраны, не допуская их повреждения и генетического нарушения. Он способствует нормальному развитию клетки. Селен, наряду с кобальтом и магнием, является фактором, который противодействует нарушению хромосомного аппарата. Ионы селена активируют окислительно-восстановительные ферменты митохондрий и микросом, глутатион-редуктазу, глутатион-пероксидазу, цитохром Р450, участвуют в синтезе гликогена, АТФ, в передаче электронов от гемоглобина к кислороду, поддерживают обмен цистеина, потенциируют работу α-токоферола, являются антидотом против тяжелых металлов, в т.ч. ртути, серебра, кадмия. Дефицит селена возникает не только при низком поступлении, но и при хронической интоксикации тяжелыми металлами, заболеваниях печени, а также при лечении фенилкетонурии парентеральным и полусинтетическим питанием. В настоящее время цинк выявлен почти в 200 ферментах, которые определяют течение различных метаболических процессов, включая синтез и распад углеводов, жиров, белков и нуклеиновых кислот. Установлено, что цинк влияет на функцию генетического аппарата, рост и деление клеток, остеогенез, кератогенез, принимает участие в неиммунном ответе, влияет на выработку поведенческих рефлексов, на развитие мозга [14]. Йод играет активную роль в биосинтезе гормонов. Он участвует в образовании гормонов щитовидной железы – тироксина и трийодтиронина. До 90% циркулирующего в крови органического йода приходится на долю тироксина. Этот гормон контролирует состояние энергетического обмена, интенсивность основного обмена и уровень теплопродукции. Он активно воздействует на физическое и психическое развитие, дифференцировку и созревание тканей, участвует в регуляции функционального состояния центральной нервной системы и эмоционального тонуса человека. Помимо выраженных форм умственной отсталости дефицит йода обусловливает снижение интеллектуального потенциала всего населения, проживающего в зоне йодной недостаточности. Исследования, выполненные в последние годы в разных странах мира, показали, что средние показатели умственного развития населения (IQ индекс), проживающего в регионах йодной недостаточности, достоверно (на 15–20%) ниже таковых в регионах без дефицита йода. Супрадин Кидс Мишки – мармеладные медвежата, предназначены для детей с 11 лет. Этот комплекс содержит витамины в дозах, рекомендованных для детей школьного возраста, и является базовым комплексом для профилактики различных патологических состояний. В состав комплекса входят: витамины А, С, D3, В6, В12, никотинамид, биотин, фолиевая кислота, витамин Е. Режим дозирования витаминно-минеральных комплексов линейки Супрадин представлен в таблице 1. Заключение В случае, если организм ребенка не получает необходимого набора питательных веществ, активируется механизм, который повышает уровень активности ряда гормонов, в частности кортизола, приводящего нервную систему в состояние возбуждения, которое препятствует нормальному усвоению учебного материала. У детей, особенно это касается раннего школьного возраста, не до конца развиты механизмы саморегуляции и компенсации, в результате ребенок чувствуют себя уставшим или, наоборот, напряженным и нервным, что приводит к проблемам с успеваемостью и поведением, истощению адаптационных резервов. Различные формы витаминного комплекса Супрадин Кидс содержат витамины, макро- и микроэлементы в дозах в соответствии с возрастной пищевой суточной потребностью организма ребенка. Разработанные мармеладные формы способствуют выработке у ребенка самостоятельного стремления к здоровому образу жизни и повышают комплаентность. Составляющие компоненты данного витаминного комплекса не только укрепляют здоровье ребенка, но и улучшают когнитивные функции – память и внимание. Литература 1. Ших Е.В., Ильенко Л.И. Клинико-фармакологические аспекты применения витаминно-минеральных комплексов в педиатрии: учебное пособие. М.: ИД Медпрактика-М, 2008. 96 с. 2. Anett Nyaradi, Jianghong Li, Siobhan Hickling et al. The role of nutrition in children’s neurocognitive development, from pregnancy through childhood // Frontiers in Human Neuroscience. 2013. March 26. 3. Germano M., Meleleo D., Montorfano G. et al. Plasma, red blood cells phospholipids and clinical evaluation after long chain omega-3 supplementation in children with attention deficit hyperactivity disorder (ADHD) // Nutr. Neurosci. 2007. Vol. 10 (1–2). P. 1–9. 4. Liu P.J., Ma F. Polyunsaturated fatty acids and attention-deficit hyperactivity disorder // Zhongguo Dang Dai Er Ke Za Zhi. 2009. Vol. 11 (9). P. 783–785. 5. Schuchardt J.P., Huss M., Stauss-Grabo M., Hahn A. Significance of long-chain polyunsaturated fatty acids (PUFAs) for the development and behaviour of children // Eur. J. Pediatr. 2010. Vol. 169 (2). P. 149–164. 6. Громова О.А., Торшин И.Ю., Егорова Е.Ю. Омега-3 ПНЖК и когнитивное развитие детей // Педиатрия, Практическая медицина. 05 (11). 7. McNamara R.K., Able J., Jandacek R. et al. Docosahexaenoic acid supplementation increases prefrontal cortex activation during sustained attention in healthy boys: a placebo-controlled, dose-ranging, functional magnetic resonance imaging study // Am. J. Clin. Nutr. 2010. Vol. 91 (4). P. 1060–1067. 8. Spahis S., Vanasse M., Belanger S.A. et al. Lipid profile, fatty acid composition and pro— and anti-oxidant status in pediatric patients with attention-deficit/hyperactivity disorder // Prostaglandins Leukot. Essent. Fatty Acids. 2008. Vol. 79 (1–2). P. 47–53. 9. Barbeau A. Lecithin in neurological conditions // N. Engl. J. Med. 1978. Vol. 299. P. 200–201. 10. Barbeau A. Emerging treatments: replacement therapy with choline or lecithin in neurological diseases // Can. J. 11. Студеникин В. М., Балканская С. В., Шелковский В.И. Влияние лецитина на неврологический статус детей // Лечащий врач. 12. Студеникин В.М. Поливитаминный препарат с лецитином: использование в детской неврологии // Лечащий врач. 2003. № 6. С. 56–57. 13. Плаксин В.А. Влияние синтетического бета-каротина на клинико-иммунологические параметры часто болеющих детей: автореф. дис. . канд. мед. наук. Архангельск, 1998. 14. Блинков И.Л., Стародубцев А.К., Сулейманов С.Ш., Ших Е.В. Микроэлементы. Краткая клиническая энциклопедия. Хабаровск, 2004, С. 211.
Причины появления
Как уже говорилось выше, в недоразвитости мозга виноваты его повреждения и структурные дефекты. Существуют такие основные группы, обуславливающие наличие УО:
- наследственные заболевания (хромосомные и генные);
- внутриутробные инфекции – токсоплазмос, краснуха и другие, негативно воздействующие на плод;
- употребление матерью токсичных веществ, спиртных напитков, сильных препаратов, облучение, курение;
- недоношенность плода;
- проблемы в процессе родов и в первые месяцы жизни ребенка – кислородное голодание, механические травмы головы, инфекционные заболевания;
- отсутствие нормального воспитания, обучения и социализации, невозможность полноценной работы мозга вследствие этого;
- невыясненная этиология.
Причины возникновения
>Данная патология является не отдельным заболеванием, а промежуточным состоянием между нормой и деменцией. ЛКР спровоцирована патологическими процессами в центральной нервной системе:
- Сосудистые заболевания: мультиинфарктные состояния, инфаркты головного мозга, сочетанное сосудистое и геморрагическое поражение мозга, хроническая церебральная ишемия. Когнитивные нарушения могут наблюдаться во время протекания основного заболевания и в виде последствий;
- Нейродегенеративные болезни, к которым причисляются: хорея Гентингтона, болезнь Паркинсона, сенильная деменция Альцгеймеровского типа, прогрессирующий надъядерный паралич и деменция с тельцами Леви. Расстройства когнитивной сферы предшествуют развитию основной симптоматики;
- При демиелинизирующих патологиях ЛКР проявляется на ранних стадиях рассеянного склероза, прогрессивного паралича, прогрессирующей мультифокальной лейкоэнцефалопатии. Когнитивное расстройство усиливается в процессе прогрессирования основного заболевания;
- Черепно-мозговые травмы могут вызывать стойкое или временное познавательное нарушение в период посттравматического повреждения. Клиническая картина зависит от характера, глубины, диффузности или локальности поражения;
- Дисметаболические энцефалопатии приводят к нарушениям метаболизма и расстройству работы внутренних органов. Это провоцирует нарушения функций центральной нервной системы. Вызывать когнитивные нарушения могут гипогликемические, почечные, дистероидные, печеночные. Гипоксические энцефалопатии, недостаток белка и витамина В, отравления;
- Если нарушения когнитивной сферы спровоцированы нейроинфекциями, то расстройство проявляется на ранних стадиях при болезни Крейтцфельдта-Якоба, ВИЧ-ассоциированной энцефалопатии, острых и подострых менингоэнцефалитах. В последнем случае расстройства являются следствием инфекционного процесса;
- При опухолях мозга патология наблюдается на начальных стадиях. Симптоматика зависит от локализации новообразования.
Механизм развития
Патогенез нарушения крайне разнообразен и зависит от основного заболевания. В пожилом возрасте определяющими оказываются механизмы старения.
На базе цереброваскулярных нарушений легкое когнитивное расстройство развивается в 68% случаев. При этом ЛКР обусловлено недостаточностью кровообращения из-за патологических изменений церебральных сосудов. Второе место по распространенности занимает атрофия, то есть дегенеративное поражение мозговых тканей. Около 13-15% пожилых и старых пациентов страдают от тревожно-депрессивных расстройств.
Признаки УО легкой степени
Недоразвитие психики со снижением интеллекта, врожденное или приобретенное, можно заметить у совсем маленьких детей, трех лет от роду. Однако диагноз ставится не ранее достижения малышом семи лет.
Признаки умственной отсталости у новорожденных обнаружить почти невозможно, особенно ее легкую форму. Но далее это будет проявляться в задержке развития, трудности адаптации в садике. Ребенку тяжело общаться со сверстниками, находить с ними общий язык, соблюдать режим дня, овладевать новыми навыками, усваивать знания. Он не может усидеть на одном месте, быстро утомляется, не проявляет стремления к познанию мира, невнимателен.
У ребенка может быть похожая, но проходящая проблема – задержка психического развития. Разница состоит в том, что малыш с УО не всегда способен усвоить новый навык, а с ЗПР после нескольких повторений все-таки ему обучается.
Поэтому так важно обнаружить симптомы УО на раннем этапе, чтобы незамедлительно начинать коррекционные мероприятия. Вот они:
- Аномальное развитие моторики. Малыш поздно начинает держать головку, пытаться сесть, встать, ходить. У него нарушен хватательный рефлекс, он не в состоянии удержать игрушку, а чуть позже – ложку.
- Процессы возбуждения и торможения неуравновешенны – малыш чрезмерно импульсивен, раздражим или излишне вял и медлителен.
- Запоздалый лепет. Говорить начинает со значительным опозданием или речь вообще отсутствует. Говорить связно ребенок не в состоянии, так как ему тяжело построить фразу. Он не понимает, что ему говорят, поэтому не может выполнить даже элементарные просьбы.
- Бедная эмоционально-волевая сфера, замкнутость в себе, отсутствует интерес к происходящему вокруг.
- Нет интереса к игрушкам, превалирует неправильное их использование, отдается предпочтение примитивным играм.
- Отсутствует абстрактное мышление, то есть логика, математические и творческие способности.
Несколько слов стоит сказать об эмоциях: дитя испытывает горе и радость, неприязнь и симпатию, печалится и веселится, но выражено это все очень слабо, не разносторонне.
Внешне такое чадо ничем не отличается от сверстников. Но его невозможность должным образом сконцентрироваться приводит к сложностям обучения.
Дети с легкой степенью УО боятся смены обстановки, сильно зависят от родителей и воспитателей. Трудности с распознаванием эмоций создают проблемы с общением, поэтому малыши замыкаются в себе. Но возможно и так, что они разными способами, часто весьма несуразными, привлекают внимание к своей персоне.
Такие индивиды прекрасно понимают, что они отличаются от здоровых, поэтому принимают меры к утаиванию своей проблемы. Многим удается получить навыки ухода за собой, хотя происходит это медленнее, чем у сверстников. Особенно тяжело дается им школьный период, так как письмо, чтение и математика им дается с большим трудом.
Особенности детского слабоумия
Дошкольный возраст только формирует личность, которую характеризуют много факторов: особенности развития, темперамент, индивидуальность личности.
Только после того, как ребенок идет в школу, родители могут определить нарушение развития. Такие детки практически не усваивают программу. Привлечь внимание олигофренов и зафиксировать его на чем то, не представляется возможным. Возникают трудности с запоминанием, пересказом –страдающие УО дети неспособны продолжительное время удерживать в памяти полученную информацию.
«Особый» ученик обычно не понимает сути задания, не улавливает связей вещей и явлений. Запугать его в такой ситуации очень легко: стоит лишь крикнуть, и последующая за стрессом психологическая травма неминуема.
В зависимости от окружения из такого чада может вырастить два совершенно разных типа личности:
- добрые и отзывчивые, готовы прийти на помощь в любую минуту, ранимые и сердечные;
- озлобленные и агрессивные, которые, не имея собственных желаний и чувств, подвергаются чужому негативному влиянию.
Практикующий врач-психотерапевт поделился историей мальчика, который был обречен на умственное заболевание, находясь еще во внутриутробном развитии. Неблагополучная мать вынашивала ребенка с нарушениями всех допустимых правил: курила, употребляла алкогольные напитки, принимала психотропные средства. После рождения ребенка он был лишен должного внимания.
Через некоторое время патронажная медсестра заметила некоторую психическую недоразвитость малыша: он не мог самостоятельно держать головку, не произносил никаких звуков. Благодаря оперативной и слаженной работе медицинских работников мальчика удалось спасти. И на данный момент он практически адаптировался к современным условиям жизни.
Предрасположенность к психическим заболеваниям, недопустимое поведение беременной женщины – повод предупредить ее о возможном слабоумии будущего ребенка.
Однако и любящая и заботливая мама, которая ведет здоровый образ жизни, и не имела абсолютно никаких предпосылок для возникновения психических патологий, также может столкнуться с проблемой слабоумия у своего чада.
Заметив первые тревожные звоночки, являющиеся несомненным поводом для проведения консультации, необходимо незамедлительно обратиться к квалифицированному специалисту. Это даст возможность успеть глубоко адаптировать своего малыша в обществе до момента его социализации.
Когнитивные нарушения у детей и подростков с последствиями черепно-мозговой травмы.
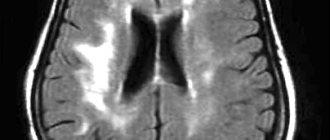
При сравнении состояния зрительной и слухоречевой памяти у детей и подростков в отдаленном периоде тяжелой ЧМТ, обнаружено, что у подростков отмечаются более выраженные и стойкие нарушения слухоречевой памяти, чем у детей, тогда как расстройства зрительной памяти не зависели от возраста. По мнению авторов, это связано с тем, что нижележащие отделы коры, ответственные за зрительную память, в основном формируются к 6 годам, тогда как развитие мозговых структур, обеспечивающих слухоречевую память, продолжается [28].
О нарушениях внимания в отдаленном периоде ЧМТ у детей и подростков часто сообщают родители и учителя. Нарушения внимания влияют как на их повседневное поведение, так и обучение. Установлено, что наибольшие трудности у детей и подростков с ЧМТ вызывает выполнение продолжительных заданий, при которых необходима постоянная концентрация внимания. Внешние события и собственные мысли мешают им сосредоточиться. В школе они не могут следовать инструкциям, рассчитанным на длительное время, а дома, где деятельность часто менее структурирована, чем в школе, родители отмечают, что их ребенок не может долго заниматься выполнением одного задания [34].
Посттравматическая эпилепсия относится к серьезным неврологическим последствиям ЧМТ и часто усугубляет проявления когнитивных нарушений. Показано, что развитие симптоматической посттравматической эпилепсии наблюдалось у 5,7% пациентов в возрасте от 4 до 14 лет и происходило в течение первого года после перенесенной закрытой ЧМТ средней или тяжелой степеней [16].
Среди обследованных подростков с последствиями ЧМТ у 37% была выявлена латентная эпилептиформная активность на ЭЭГ [14,16,39]. В последние годы накапливаются данные, свидетельствующие о патогенном воздействии на ЦНС длительно персистирующей эпилептиформной активности даже в отсутствии приступов эпилепсии. Установлено, что латентная эпилептиформная активность оказывает негативное влияние на распределенное и поддерживаемое внимание, показатели зрительной и кинестетической памяти, а также моторику и координаторную сферу, что свидетельствует о необходимости продолжительного динамического наблюдения подростков, перенесших ЧМТ, неврологом с проведением повторных ЭЭГ-исследований [14,16,39].
Эмоциональные и поведенческие нарушения у детей и подростков в отдаленном периоде
ЧМТ трудно разграничить, поскольку они тесно взаимосвязаны между собой. Травматическая
церебрастения характеризуется преобладанием в ее картине выраженной истощаемости и
раздражительности, иногда достигающей аффективной взрывчатости; на этом фоне нередко
возникают истерические, неврастенические, ипохондрические или депрессивные симптомы. Часто
отмечаются двигательная расторможенность, импульсивность, неспособность придерживаться
инструкций, которые дают взрослые, неспособность справиться с теми или иными заданиями, отказ
от их выполнения. Остаточные явления после травматических поражений головного мозга служат
предрасполагающим фактором при попадании ребенка или подростка в сложные жизненные обстоятельства к возникновению психогенных или невротических расстройств, являются благоприятной основой для патологического формирования личности. Эмоциональные и поведенческие нарушения в отдаленном периоде ЧМТ приводят к трудностям в социальных контактах и взаимоотношениях со сверстниками [13,16,24,27,37].
Диагностика
Нарушения умственного развития на ранней стадии обнаружить сложно. Однако такая диагностика крайне необходима для ранней коррекции и компенсации обнаруженного дефекта.
Диагноз «умственная отсталость» ставится на основании специальных методов, позволяющих оценить интеллектуальный уровень индивида. Иногда специалисты применяют нейропсихологическую диагностику, которая позволяет определить уровень развития высших психических функций, а также оценить потенциал ребенка.
Грамотно поставленный диагноз дает возможность своевременно разработать корректирующие методы по устранению патологии и его лечению. При этом врач должен убедиться, что у маленького пациента отсутствуют признаки прогрессирование недоразвития, и признаки более серьезных заболеваний психики (шизофрения, шизоаффективное расстройство и т.п.).
Важно также определить, что состояние больного не является педагогической запущенностью. Такое нередко происходит с детьми, которые потеряли родителей и были определены для воспитания в детский дом. Там они могут подвергаться жесткому обращению, травле, насилию и т. д. Но если ребенок меняет обстановку на лучшую – его усыновляют, он живет и воспитывается в нормальной семье, то его состояние нормализуется.
Недементные когнитивные расстройства: клинические аспекты
Когнитивные нарушения (КН) сопровождают большинство неврологических заболеваний с заинтересованностью головного мозга, так как преимущественная часть коры участвует в познавательной деятельности. Головной мозг является и органом-мишенью при многих соматических заболеваниях, особенно при патологии, широко распространенной в пожилом возрасте. Увеличение продолжительности жизни человека закономерно сопровождается и увеличением количества пациентов с когнитивными расстройствами. Так, в настоящее время 47 млн человек во всем мире страдают КН той или иной степени выраженности, а к 2050 г. данный показатель приблизится к отметке в 130 млн человек [1]. Своевременное выявление когнитивного снижения, уточнение его клинических особенностей, качественных и количественных характеристик поможет практикующему неврологу в топической и нозологической диагностике заболевания. Для интерниста темп прогрессирования когнитивных расстройств может быть важным элементом контроля эффективности лечебных мероприятий и выбора терапевтической тактики соматической патологии. КН снижают приверженность пациента терапии и ухудшают прогноз как неврологического, так и соматического заболевания, оказывают негативное влияние на качество жизни не только пациента, но и его ближайших родственников. Все это позволяет считать КН важной проблемой современной медицины. Особенно важна ранняя диагностика и раннее начало лечения, так как некоторые нарушения когнитивных функций могут быть обратимыми, а возможности терапии в развернутой стадии когнитивных расстройств весьма ограничены.
Согласно последнему пересмотру международных рекомендаций по диагностике психических расстройств (Diagnostic and statistical manual of mental diseases — DSM-V), к когнитивным расстройствам относится снижение, по сравнению с преморбидным уровнем, одной или нескольких высших мозговых функций, обеспечивающих процессы восприятия, сохранения, преобразования и передачи информации [2].
Существует несколько классификаций когнитивных расстройств, в основе наиболее простой из них и очень важной в практическом отношении лежит степень тяжести нарушений. Выделяют тяжелые КН — деменцию и недементные КН [3]: субъективные, легкие (предумеренные) и умеренные.
Критерии легкого когнитивного расстройства (ЛКР):
- снижение когнитивных способностей по сравнению со средним возрастным и образовательным уровнем, которое отражается в жалобах пациента или субъективно не осознается;
- отсутствие изменений интегральных показателей когнитивных функций по данным общих скрининговых шкал (например, краткой шкалы оценки психического статуса);
- отсутствие каких-либо нарушений или трудностей повседневного функционирования, в том числе наиболее его сложных форм.
При расширенном нейропсихологическом исследовании можно выявить легкие изменения ряда тестов. За рубежом когнитивное снижение, не достигающее степени умеренного, обозначают как предумеренное когнитивное расстройство (premild cognitive impairment).
Кроме предумеренного, в зарубежной литературе описывается субъективное когнитивное снижение (subjective cognitive decline) — наличие жалоб на когнитивную дисфункцию: повышенную забывчивость, снижение концентрации внимания, повышенную утомляемость при умственной работе, трудности подбора нужного слова в разговоре. Жалобы на испытываемое когнитивное снижение весьма значимы для пациентов и заставляют обращаться за медицинской помощью, но ни один нейропсихологический тест не подтверждает объективное когнитивное снижение, при нейропсихологическом обследовании изменения отсутствуют. Вероятно, среди пациентов с субъективными КН присутствуют как больные с аффективными расстройствами (тревожно-ипохондрическими, депрессивными), так и больные на ранней стадии дементирующего процесса.
В 2014 г. были предложены диагностические критерии субъективного когнитивного снижения (СКС) [4]:
- жалобы пациента на стойкое ухудшение по сравнению с прошлым умственной работоспособности, возникшее без видимой причины;
- отсутствие каких-либо отклонений от возрастной нормы по данным когнитивных тестов, используемых для диагностики болезни Альцгеймера и других дементирующих заболеваний;
- когнитивные жалобы не связаны с каким-либо установленным диагнозом неврологического, психиатрического заболевания или интоксикацией.
В настоящее время СКС рассматривается как максимально раннее проявление болезни Альцгеймера, когда симптоматику крайне трудно объективизировать [5], но у части больных обнаруживаются соответствующие изменения по данным позитронно-эмиссионной томографии и определяется бета-амилоид и тау-протеин в ликворе [6, 7]. Среди пациентов с СКС наибольшее внимание необходимо обращать на снижение толерантности к умственным нагрузкам, что может быть отражением процесса истощения компенсаторных возможностей головного мозга (церебрального когнитивного резерва) в особых условиях: в состоянии утомления или стрессовой ситуации.
Термин и диагностические критерии синдрома умеренных когнитивных нарушений (УКН) (англ. mild cognitive impairment, MCI) были предложены в 1997 г. R. Petersen и соавт. [8]. В настоящее время используются следующие диагностические критерии для синдрома «умеренного нейрокогнитивного расстройства» (mild neurocognitive disorder), согласно Американской классификации психических заболеваний V пересмотра [9].
- Небольшое снижение по сравнению с прежним уровнем одной или нескольких когнитивных функций (внимание, управляющие функции, память, речь, праксис, гнозис, социальный интеллект), которое подтверждается жалобами пациента, информацией от третьих лиц, включая лечащего врача; нейропсихологическими тестами или независимой клинической оценкой.
- КН не лишают пациента независимости в повседневной деятельности (в том числе в сложных ее видах, например при осуществлении финансовых операций или приеме лекарств). Пациент остается независимым, однако повседневная деятельность может требовать от него более значительных усилий, чем раньше, или применения специальных стратегий преодоления возникающих трудностей.
- КН не вызваны делирием.
- КН не связаны с другими психическими расстройствами, например депрессией или шизофренией.
В зависимости от нозологической принадлежности выделяют 4 клинических варианта синдрома УКН.
- Монофункциональный амнестический тип с преимущественным нарушением памяти предположительно связан с продромальным периодом болезни Альцгеймера;
- Монофункциональный неамнестический тип с сохранной памятью и нарушением какой-либо другой когнитивной функции обусловлен неальцгеймеровской церебральной патологией. Для дисциркуляторной энцефалопатии характерно нарушение регуляции произвольной деятельности; для деменции с тельцами Леви — нарушения пространственного праксиса и/или гнозиса; для лобно-височной дегенерации — поведенческие и/или речевые расстройства.
- Полифункциональный с нарушением нескольких когнитивных функций, включая нарушения памяти, как правило, трансформируется со временем в деменцию альцгеймеровского типа.
- Полифункциональный без нарушений памяти имеет низкую вероятность развития деменции альцгеймеровского типа, причиной УКН служит иная церебральная патология [10].
Особенности диагностики недементных КН
Оценка когнитивных функций пациента представляет собой неотъемлемую составляющую клинического исследования неврологического статуса. Диагностика когнитивных расстройств основывается на жалобах пациентов и/или их родственников, результатах нейропсихологических методов исследования и клинической оценке повседневной деятельности пациента. На забывчивость и снижение памяти могут жаловаться как пациенты с амнестическим типом УКР, так и пациенты с эмоционально-поведенческими нарушениями (депрессией, апатией или аффективной лабильностью), поэтому необходимо внимательно исследовать эмоционально-поведенческую сферу. Для объективизации эмоциональных и поведенческих нарушений можно использовать специальные опросники, которые заполняет пациент (шкала депрессии Бека, госпитальная шкала тревоги и депрессии, шкала тревоги Спилбергера), или рейтинговые шкалы, по которым тяжесть симптомов оценивает лечащий врач (например, шкала депрессии Гамильтона) [11]. Необходимо расспрашивать пациентов о принимаемых препаратах, поскольку многие лекарственные средства могут ухудшать когнитивные функции (центральные холиноблокаторы, барбитураты, бензодиазепины, трициклические антидепрессанты, типичные нейролептики). При КН от приема этих препаратов следует отказаться.
У пациентов с подкорково-лобным (неамнестическим) вариантом УКН (например, при сосудистых когнитивных расстройствах) память относительно сохранна, и они редко жалуются на забывчивость. У них преобладают жалобы на головную боль, несистемное головокружение, шум и тяжесть в голове, повышенную утомляемость, нарушения сна, связанные в первую очередь с имеющимися эмоциональными и двигательными расстройствами. Пациенты могут описывать свое состояние: «голова как чугунная», «по голове как пыльным мешком ударили» и т. п., а при детальном расспросе выясняется, что эти неприятные ощущения мешают сосредоточиться или вызывают чувство усталости, снижают переносимость интеллектуальных нагрузок. Интеллектуальная работа требует существенно больше времени, чем раньше, пациенты быстро устают, легко отвлекаются от начатого дела. По сути, подобные жалобы не что иное, как своеобразный субъективный эквивалент недостаточности концентрации внимания. В когнитивном статусе таких пациентов обнаруживается снижение концентрации внимания и темпа познавательной деятельности (брадифрения), нарушение управляющих лобных функций (планирование и контроль).
Скрининговые методики исследования, например Mini-Cog, Краткая шкала оценки психического статуса (Mini-Mental State Examination) и тест рисования часов, при недементных когнитивных расстройствах недостаточно чувствительны и могут давать ложноотрицательный результат. Монреальская шкала оценки когнитивных функций — более чувствительная методика при недементных нарушениях, но и ее нельзя считать оптимальной.
Необходимым этапом определения тяжести КН и дальнейших подходов к ведению пациентов является разграничение УКН и легкой деменции. Важнейшим в этой оценке является ответ на вопрос, в какой мере КН влияют на повседневную жизнь. На этапе УКН больные могут испытывать трудности в сложных и новых для себя видах деятельности (например, при попытке освоить компьютер или иную технику, с которой никогда раньше не приходилось иметь дело), но могут работать в прежнем объеме и качестве, полностью сохраняют свою профессиональную и социальную компетентность, выполняют привычную для себя роль в семье и обществе, сохраняют свои хобби и увлечения. Диагноз деменции правомерен, если имеются трудности в привычных для больного видах деятельности, формируется потребность в подсказке или помощи со стороны родственников, снижается критика и адекватность оценки ситуации.
Для диагностики амнестических и неамнестических вариантов УКН оптимальными являются разные методики: для амнестических вариантов рекомендуется использовать методики, основанные на запоминании и воспроизведении списка слов или пересказе текста; а для выявления подкорково-лобного разобщения с нарушением регуляции произвольной деятельности — методики, оценивающие темп психической активности и концентрацию внимания (например, тест «символы и цифры») [11].
Полноценное нейропсихологическое обследование с использованием стандартных тестов на память, управляющие функции, внимание, трудо- и времязатратно и не всегда осуществимо в клинической практике. Для скринингового исследования когнитивных функций и топической диагностики их нарушений может быть использован тест 3-КТ (три когнитивных нейропсихологических теста, О. С. Левин, 2010 г.) [12]. Снижение числа семантически опосредуемых ассоциаций — один из наиболее ранних признаков приближающейся деменции, который наиболее характерен для проявления болезни Альцгеймера, связанной с дисфункцией височно-лимбической системы. При преобладании подкорково-лобной дисфункции (например, при цереброваскулярной патологии) количество фонетически опосредуемых ассоциаций снижается быстрее, чем число семантически опосредуемых ассоциаций.
Для нозологической диагностики и установления причины УКН требуются клинические, лабораторные и инструментальные методы исследования. Особенно важно своевременно поставить нозологический диагноз при потенциально обратимых когнитивных расстройствах, связанных с осложнениями различных соматических и эндокринных заболеваний (гипотиреозом, дефицитом витамина В12 и фолиевой кислоты, почечной и печеночной недостаточностью, дыхательной недостаточностью, хронической гипоксией иной природы и др.), объемным процессом, нарушением ликвородинамики [13–15]. Нейровизуализация (предпочтительнее магнитно-резонансная томография головного мозга) позволяет диагностировать нейрохирургическую патологию, являющуюся причиной КН (например, опухоль мозга, ликвородинамические расстройства и др.); является обязательной при сочетании когнитивных и других неврологических (двигательных, чувствительных) расстройств, при прогрессирующем течении КН. Также нейровизуализация позволяет провести дифференциальную диагностику основных нозологических вариантов УКН. Для УКН, связанного с болезнью Альцгеймера, характерна атрофия гиппокампа и височно-теменных отделов головного мозга. При дегенеративном процессе с тельцами Леви определяется расширение задних рогов боковых желудочков. Лобно-височная дегенерация характеризуется локализацией атрофического процесса преимущественно в лобных и/или передних отделах височных долей головного мозга. Нейровизуализационным маркером сосудистых когнитивных нарушений являются инфаркты мозга и лейкоареоз [16–18].
Таким образом, отсутствие эффективного лечения когнитивных расстройств на стадии деменции требует от современного невролога повышенного внимания к недементным формам КН, глубоких знаний методов клинической и нейропсихологической диагностики, анализа когнитивных расстройств, позволяющих выявить проблему на самых ранних стадиях. Подходы к лечению таких пациентов должны быть индивидуальными и комплексными, учитывающими в каждом конкретном случае патогенетические факторы когнитивных дефицитов.
Литература
- Societies can both grow old and lower dementia burden // Lancet Neurol. 2015. Vol. 14. № 10. ID967.
- Diagnostic and statistical manual of mental diseases. V ed. (DSM–V). London: American Psychiatric Association, 2013.
- Яхно Н. Н., Захаров В. В., Коберская Н. Н., Мхитарян Э. А., Гришина Д. А., Локшина А. Б., Савушкина И. Ю., Посохов С. И. «Предумеренные» (субъективные и легкие) когнитивные расстройства // Неврологический журнал. 2017; 22 (4): 198–204. DOI: https://dx.doi.org/10.18821/1560–9545–2017–22–4–198–204.
- Jessen F., Amariglio R. E., van Boxtel M., Breteler M., Ceccaldi M., Chételat G. et al. Subjective Cognitive Decline Initiative (SCD-I) Working Group. A conceptual framework for research on subjective cognitive decline in preclinical Alzheimer’s disease // Alzheimers Dement. 2014; 10 (6): 844–852.
- Amariglio R. E., Becker J. A., Carmasin J., Wadsworth L. P., Lorius N., Sullivan C. et al. Subjective cognitive complaints and amyloid burden in cognitively normal older individuals // Neuropsychologia. 2012; 50 (12): 2880–2886.
- Perrotin A., Mormino E. C., Madison C. M., Hayenga A. O., Jagust W. J. Subjective cognition and amyloid deposition imaging: A Pittsburgh Compound B positron emission tomography study in normal elderly individuals // Arch. Neurol. 2012; 69 (2): 223–229.
- Striepens N., Scheef L., Wind A., Popp J., Spottke A., Cooper-Mahkorn D. et al. Volume loss of the medial temporal lobe structures in subjective memory impairment // Dement. Geriatr. Cogn. Disord. 2010; 29 (1): 75–81.
- Petersen R. S., Smith G. E., Waring S. C. et al Mild cognitive impairment: clinical characterization and outcome // Arch Neurol. 1999, Mar; 56 (3): 303–308.
- American Psychiatric Association. Diagnostic and statistical manual of mental diseases. 5th edition (DSM–V). Washington D. C., London, Egnland; 2013. 947 p.
- Petersen R. C. Mild cognitive impairment as a diagnostic entity // J Intern Med. 2004, Sep; 256 (3): 183–194.
- Парфенов В. А., Захаров В. В., Преображенская И. С. Когнитивные расстройства. М.: Ремедиум, 2014.
- Диагностика и лечение когнитивных нарушений и деменции: метод. рекоменд / О. С. Левин, Е. Е. Васенина. М.: МЕДпреcс-информ, 2015. 80 с.
- Визило Т. Л., Власова И. В. Клинико-неврологическая характеристика больных травматической энцефалопатией // Политравма. 2006. № 1. С. 68–72.
- Визило T. JL, Шмидт В. П., Михайлов В. П. и др. Клинико-функциональные особенности различных стадий атеросклеротической дисциркуляторной энцефалопатии // Неврологический журнал. 2000. 1. С. 17–20.
- Субботин А. В., Гетманенко И. М., Семенов В. А. Эффективность психологических методов диагностики когнитивных нарушений у больных сосудистыми заболеваниями головного мозга на ранних стадиях болезни // Медицина в Кузбассе. 2011. № 3. С. 45–48.
- Galvin J. E., Price J. L., Yan Z. Resting bold fMRI differentiates dementia with Lewy bodies vs Alzheimer disease // Neurology. 2011; 76 (21): 1797–1803.
- Debette S., Beiser A., DeCarli C. et al. Association of MRI markers of vascular brain injury with incident stroke, mild cognitive impairment, dementia, and mortality: the Framingham Offspring Study // Stroke. 2010; 41 (4): 600–606.
- O’Brien J. L., O’Keefe K. M., LaViolette P. S. et al. Longitudinal fMRI in elderly reveals loss of hippocampal activation with clinical decline // Neurology. 2010; 74 (24): 1969–1976.
Т. Л. Визило1, доктор медицинских наук, профессор А. Д. Визило
ФГБОУ ВО КемГМУ МЗ РФ, Кемерово
1 Контактная информация
Недементные когнитивные расстройства: клинические аспекты/ Т. Л. Визило, А. Д. Визило Для цитирования: Лечащий врач № 5/2019; Номера страниц в выпуске: 10-12 Теги: пожилые, старческий возраст, головной мозг, умственная работоспособность
Профилактика и лечение
С целью предупредить развитие умственной отсталости еще в утробе у матери беременным женщинам, которые обладают неблагоприятным анамнезом (физиологические показатели, предрасположенность) рекомендовано более тщательное обследование. Под особое наблюдение врачи ставят женщин, которые в период беременности болели вирусными заболеваниями.
К поражению головного мозга могут привести родовые травмы, полученные новорожденными, а также перенесенные ими в раннем возрасте инфекционные заболевания.
Дитя с легкой умственной отсталостью, имеет возможность развиваться и обучаться в пределе своих биологических возможностей. Данная патология неизлечима, но своевременная и грамотная ее коррекция даст возможность стать для такого человека полноценным членом общества, хоть и с ограниченными способностями. Особую роль в данном случае играет окружение и восприятие. Несомненно, что такие люди требуют к себе повышенного внимания.
Для олигофренов необходим тесный контакт с близкими людьми, педагогами, врачами, психологами. Специализированные учреждения для детей с проблемами развития психики врач подбирает с учетом возможностей и способностей ребенка. Дополнительно психотерапевт может назначить медикаментозную поддержку с использованием фармакологических препаратов. Хороший результат показывают лечебно-воспитательные мероприятия, трудовое обучение умственно отсталых.
Всегда важно помнить, что любое психическое заболевание – это еще не приговор. Главное – вовремя обратиться к специалисту, который поможет сделать пребывание в обществе максимально комфортным и плодотворным для больного.
В случае легкой олигофрении специалисты ставят относительно благоприятный прогноз. Это касается случаев, не отягощенных сопутствующими психопатологическими и соматоневрологическими расстройствами. Люди с такими отклонениями вполне способны освоить определенные виды профессий, могут приспособиться к самостоятельному проживанию и даже создают семьи.
Когнитивные расстройства без деменции: классификация, основные причины и лечение
В статье дается определение, приводятся классификация, диагностические критерии, принципы патогенетической и симптоматической терапии недементных когнитивных нарушений. Подробно рассмотрены возможности применения дофаминергического и норадренергического препарата пирибедил (Проноран) для лечения легких и умеренных когнитивных нарушений, не достигающих выраженности деменции.
Таблица 1. Когнитивные функции (по DSM-V)
Таблица 2. Диагностические критерии умеренного и выраженного нейрокогнитивного расстройства по DSM-V
Таблица 3. Классификация когнитивных нарушений по степени тяжести [5]
Таблица 4. Диагностические критерии депрессии по Международной классификации болезней 10-го пересмотра
Рис. 1. Прирост суммы баллов по Монреальской шкале оценки когнитивных функций на фоне терапии Пронораном (группа А), пирацетамом (группа Б), гинкго билоба (группа В) и винпоцетином (группа Г)
Рис. 2. Динамика субъективных неврологических симптомов на фоне терапии Пронораном (р < 0,05)
Около 90% площади коры головного мозга человека участвует в познавательной деятельности. Поэтому большинство неврологических заболеваний с заинтересованностью головного мозга сопровождаются теми или иными когнитивными расстройствами. Обычно они сочетаются с изменениями в эмоционально-поведенческой сфере, будучи объединенными общим патоморфологическим и патофизиологическим субстратом. Практикующему неврологу необходимо оценивать наличие и особенности когнитивных и других нервно-психических нарушений и учитывать эту информацию при синдромальной, топической и нозологической диагностике заболевания нервной системы.
Нарушения когнитивных функций имеют не меньшее значение для клиницистов других врачебных специальностей. Органом-мишенью многих соматических заболеваний, в частности широко распространенных в пожилом возрасте заболеваний сердечно-сосудистой системы, является головной мозг. Оценка состояния головного мозга в таком случае исключительно важна для оценки эффективности контроля основного заболевания и выбора терапевтической тактики.
Наличие когнитивных нарушений крайне негативно влияет на качество жизни пациента и его ближайших родственников, затрудняет лечение сопутствующих заболеваний и проведение реабилитационных мероприятий. Поэтому очень важным представляются своевременная диагностика и максимально раннее начало терапии имеющихся когнитивных расстройств.
Определение и классификация когнитивных нарушений
Согласно последнему пересмотру международных рекомендаций по диагностике психических расстройств (Diagnostic and statistical manual of mental diseases – DSM-V), к когнитивным расстройствам относится снижение по сравнению с преморбидным уровнем одной или нескольких высших мозговых функций, обеспечивающих процессы восприятия, сохранения, преобразования и передачи информации (табл. 1) [1].
Важно не только установить когнитивное снижение и провести его качественный анализ, но и количественно оценить выраженность имеющихся расстройств. Известно, что некоторые лекарственные препараты, эффективные при выраженных когнитивных расстройствах (деменциях), в значительно меньшей степени влияют на когнитивные нарушения, не достигающие степени деменции. Вероятно, это связано с различными нейрохимическими изменениями, которые отмечаются на ранних и более поздних этапах патологического процесса [2–4].
Деменция (или, согласно DSM-V, выраженное нейрокогнитивное расстройство) характеризуется значительной выраженностью нарушений высших мозговых функций, которые препятствуют нормальному функционированию пациента. При деменциях из-за выраженных когнитивных расстройств пациент хотя бы частично лишен независимости и нуждается в посторонней помощи в самых обычных жизненных ситуациях (например, при ориентировании на местности, совершении покупок в магазине) (табл. 2) [1].
В лечении пациентов с выраженными когнитивными расстройствами приоритет следует отдавать препаратам с симптоматическим эффектом, которые позволяют уменьшить выраженность расстройств и тем самым повысить качество жизни пациентов и их родственников.
Диагноз недементных когнитивных нарушений устанавливается в тех случаях, когда, несмотря на имеющийся интеллектуальный дефект, пациент сохраняет самостоятельность в повседневной жизни. При этом пациент может ощущать некоторые трудности при умственной работе, что отражается в жалобах. Однако пациент преодолевает эти трудности, не прибегая к помощи со стороны (табл. 2) [1]. В лечении пациентов с недементными когнитивными расстройствами следует не только использовать симптоматическую терапию, но и проводить мероприятия по профилактике деменции.
Согласно классификации академика Н.Н. Яхно, недементные когнитивные расстройства разделяются на легкие и умеренные (табл. 3) [5]. При этом пациенты с умеренными нарушениями могут испытывать затруднения в наиболее сложных и непривычных для пациента видах деятельности. В то же время пациенты с легкими нарушениями полностью независимы и самостоятельны во всех видах активности, в том числе и самой сложной.
Последние годы возрастает внимание неврологов, психиатров и представителей других нейронаук к еще более ранней стадии когнитивной недостаточности – так называемым субъективным когнитивным нарушениям. Формулировка «субъективные когнитивные нарушения» (субъективные нарушения памяти, жалобы когнитивного характера) в настоящее время широко используется как в научной литературе, так и в повседневной клинической практике в качестве самостоятельного диагноза. Этот диагноз выставляется, если имеются жалобы когнитивного характера, в то время как результаты объективных когнитивных тестов остаются в пределах возрастной нормы.
Больные могут высказывать жалобы на повышенную забывчивость, снижение концентрации внимания, повышенную утомляемость при умственной работе, иногда – трудности подбора нужного слова в разговоре. Указанные жалобы представляют собой весьма актуальную для пациента проблему, которая может послужить самостоятельным или главным поводом для обращения к врачу. В то же время применение стандартных когнитивных тестов не выявляет каких-либо существенных отклонений от принятых нормативов. Пациенты с субъективными когнитивными расстройствами полностью сохраняют независимость в повседневной жизни. Когнитивные трудности также незаметны со стороны: родственники, сослуживцы и другие лица всегда оценивают когнитивные способности пациента как вполне сохранные.
В настоящее время известны следующие международные диагностические критерии (2014) синдрома субъективных когнитивных нарушений [6]:
- жалобы пациента на стойкое ухудшение по сравнению с прошлым умственной работоспособности, возникшее без видимой причины;
- отсутствие каких-либо отклонений от возрастной нормы по данным когнитивных тестов, используемых для диагностики болезни Альцгеймера и других дементирующих заболеваний;
- когнитивные жалобы не связаны с каким-либо установленным диагнозом неврологического, психиатрического заболевания или интоксикацией.
Диссоциация между жалобами пациентов, результатами тестирования и повседневным функционированием пациентов ставит закономерные вопросы об истинной природе жалоб. Эти вопросы пока далеки от своего разрешения и активно изучаются. На современном этапе научных знаний складывается впечатление, что пациенты с субъективными когнитивными нарушениями представляют собой весьма гетерогенную группу, в которую входят как пациенты с наиболее ранними стадиями дементирующего процесса, так и пациенты с расстройствами тревожно-депрессивного и ипохондрического спектра.
В некоторых случаях преимущественно субъективный характер нарушений объясняется методологическими трудностями объективизации когнитивного статуса. В настоящее время отсутствуют общепринятые рекомендации по использованию конкретных методик для диагностики деменции или недементных когнитивных нарушений. Поэтому на практике используются тесты различной степени чувствительности, специфичности и воспроизводимости. Использование тестов с низкой чувствительностью будет приводить к недостаточной диагностике легких и умеренных когнитивных нарушений и к избыточной диагностике так называемых субъективных нарушений.
Диагноз «субъективные когнитивные нарушения» часто получают пациенты с высоким преморбидным интеллектуальным уровнем. Сниженные в результате церебрального заболевания когнитивные функции по сравнению с индивидуальной нормой длительное время формально будут находиться в пределах среднестатистического норматива. Следовательно, когнитивное снижение может длительное время оставаться формально неподтвержденным, иначе говоря, «субъективным».
Жалобы когнитивного характера могут быть обусловлены тревожно-депрессивными расстройствами в отсутствие органического церебрального заболевания. Так, пациентов с высоким уровнем тревоги будет чрезмерно беспокоить незначительная ситуационно обусловленная забывчивость. В этом случае причиной обращения к врачу становятся такие широко распространенные, в том числе среди здоровых лиц, жалобы, как «не помню, зачем пришел в комнату», «не помню, что куда положил», «не узнал знакомого человека или не вспомнил его фамилию» и др.
Однако наибольший исследовательский интерес в гетерогенной группе пациентов с субъективными когнитивными нарушениями вызывают пациенты со снижением толерантности к умственным нагрузкам, поскольку указанный патологический феномен может действительно быть наиболее ранним клиническим проявлением дементирующего процесса. Как известно, на самых начальных стадиях нейродегенеративного или цереброваскулярного заболевания клиническая симптоматика может отсутствовать, несмотря на наличие органического поражения мозга, иногда значительного. Это объясняется так называемым церебральным резервом, то есть компенсаторными возможностями головного мозга. Наличие таких возможностей будет приводить к ложноотрицательному результату тестирования. В то же время в повседневной жизни пациент может испытывать затруднения в особых условиях, когда церебральный резерв истощается и не может преодолеть возникающие трудности, например в состоянии утомления или эмоционального стресса. В настоящее время в мире весьма активно ведутся разработки методологии «интеллектуальный тредмилл». Она позволит оценить степень толерантности к повышенным умственным нагрузкам, которая может снижаться до развития клинически очерченных когнитивных расстройств.
Международные исследования свидетельствуют, что риск развития дементирующих заболеваний среди пациентов с субъективными когнитивными нарушениями достоверно выше, чем в среднем в популяции [6]. Поэтому даже изолированные жалобы, не подтвержденные когнитивными тестами, не должны оставаться без внимания лечащих врачей. Они не могут служить основанием для какого-либо определенного клинического диагноза, но их наличие является показанием для активной профилактики, в первую очередь немедикаментозной (умственная и физическая активность, оптимизация питания и образа жизни).
Диагностика умеренных когнитивных нарушений
Как следует из приведенных выше критериев (табл. 2), диагностика синдрома умеренных нейрокогнитивных нарушений базируется, во-первых, на жалобах пациентов и/или их родственников, во-вторых, на объективных результатах тестирования. При этом следует учитывать, что жалобы когнитивного характера далеко не всегда прямолинейны. Обычно на снижение памяти или повышенную забывчивость жалуются пациенты с так называемым амнестическим типом синдрома умеренных нейрокогнитивных нарушений, у которых в когнитивном статусе преобладают прогрессирующие мнестические расстройства. У таких пациентов в будущем чаще всего устанавливается болезнь Альцгеймера. Однако, по данным анализа специализированного амбулаторного приема пациентов с когнитивными нарушениями, самой частой причиной синдрома умеренных когнитивных нарушений является цереброваскулярная патология. Так, опыт первой российской клиники нарушений памяти свидетельствует, что дисциркуляторная энцефалопатия или последствия острых нарушений мозгового кровообращения обусловливают 68% умеренных когнитивных нарушений [7].
Сосудистые когнитивные нарушения в большинстве случаев относятся к так называемому подкорково-лобному типу. При этом память на текущие события и события жизни практически не страдает, а в когнитивном статусе преобладают снижение концентрации внимания и темпа познавательной деятельности (брадифрения), нарушение управляющих лобных функций (планирование и контроль). Характерной особенностью является также частое сочетание когнитивных и эмоционально-поведенческих нарушений: депрессии, апатии или аффективной лабильности. Следует подчеркнуть, что эмоционально-поведенческие расстройства при хронической сосудистой мозговой недостаточности носят органический характер и вызываются тем же поражением головного мозга (дисфункция фронто-стриарных связей), что и когнитивные нарушения. Коморбидность сосудистой депрессии и сосудистых когнитивных нарушений составляет не менее 80% [8–11].
Пациенты с сосудистыми когнитивными расстройствами редко жалуются на забывчивость, так как память у них относительно сохранна. В структуре жалоб доминируют так называемые субъективные неврологические симптомы: головная боль, несистемное головокружение, шум и тяжесть в голове, повышенная утомляемость, нарушения сна. Указанные симптомы достаточно типичны для начальных стадий дисциркуляторной энцефалопатии и в недалеком прошлом рассматривались как важный признак хронического ишемического поражения головного мозга. В настоящее время очевидно, что головная боль, головокружение и другие неприятные ощущения в голове не могут быть непосредственным результатом церебральной ишемии. Патогенез субъективных неврологических симптомов более сложен и связан в первую очередь с имеющимися когнитивными, эмоциональными и двигательными расстройствами. Так, головная боль чаще всего имеет характер головной боли напряжения, которая, как известно, практически всегда обусловлена тревогой и/или депрессией. Эмоциональную причину также имеют нарушения сна. Повышенная утомляемость может как быть признаком депрессии (табл. 4), так и отражать снижение умственной работоспособности. В последнем случае данная жалоба есть субъективный эквивалент когнитивных расстройств. Головокружение при хронической недостаточности мозгового кровообращения обычно носит несистемный характер и описывается как чувство неустойчивости при ходьбе. За этим ощущением, как правило, стоят реальные нарушения равновесия вследствие поражения фронто-стриарных и фронто-церебеллярных связей.
Субъективные неврологические симптомы почти всегда присутствуют на начальных стадиях хронической сосудистой мозговой недостаточности. Они не могут быть основанием для диагноза, но должны заставить врача заподозрить хроническое цереброваскулярное заболевание. Для подтверждения диагноза необходима тщательная оценка когнитивного и эмоционального статуса с помощью объективных методик. На стадии умеренных (недементных) когнитивных расстройств следует использовать наиболее чувствительные методики, например Монреальскую шкалу оценки когнитивных функций [12].
Патогенетическая и симптоматическая терапия недементных когнитивных нарушений
На сегодняшний день окончательно не выработан единый общепризнанный протокол ведения пациентов с когнитивными нарушениями, не достигающими выраженности деменции. Многие международные исследования не смогли продемонстрировать, что фармакотерапия такими препаратами, как ингибиторы ацетилхолинэстеразы, пирацетам, нестероидные противовоспалительные средства, предотвращает или снижает риск развития деменции [2–4]. В то же время в тех же работах была показана способность некоторых из указанных выше лекарственных препаратов уменьшать выраженность симптоматики у пациентов с синдромом умеренных когнитивных нарушений.
Эмпирически в повседневной клинической практике в настоящее время широко используются вазотропные и нейрометаболические лекарственные средства, дофаминергический и норадренергический препарат пирибедил (Проноран) и блокаторы NMDA-рецепторов.
Результаты ряда крупных исследований и опыт практического применения свидетельствуют о клинической эффективности препарата пирибедил (Проноран). Проноран имеет комплексный механизм действия: он стимулирует постсинаптические D2/D3-рецепторы к дофамину и блокирует пресинаптические альфа-адренорецепторы. При этом блокада пресинаптических адренорецепторов ведет к увеличению церебральной норадренергической активности. Таким образом, на фоне применения данного лекарственного средства увеличивается активность двух церебральных нейротрансмиттерных систем: дофаминергической и норадренергической. Обе эти системы непосредственно вовлечены в познавательную деятельность. При этом считается, что дофаминергическая стимуляция префронтальной коры опосредованно через мезокортикальный дофаминергический путь играет важную роль в процессах внимания и обеспечивает интеллектуальную гибкость, то есть способность менять парадигму поведения. Норадренергическая активация важна для процессов запоминания и воспроизведения информации, поскольку обеспечивает оптимальный для мнестической деятельности уровень концентрации внимания и мотивации. С возрастом снижаются синтез и активность как дофамина, так и норадреналина. Поэтому коррекция указанных нейротрансмиттерных нарушений на фоне применения Пронорана способствует уменьшению выраженности ассоциированных с возрастом нарушений внимания и памяти. Кроме того, благодаря адреноблокирующему и дофаминергическому действию Проноран оказывает также благоприятный вазотропный эффект, что создает дополнительные преимущества при когнитивных нарушениях сосудистой этиологии [13–16].
В клинической практике Проноран используется для лечения легких и умеренных когнитивных нарушений, не достигающих выраженности деменции, у пациентов старше 50 лет. Препарат может назначаться как при сосудистых когнитивных нарушениях, так и на начальных стадиях нейродегенеративного процесса. По данному показанию было выполнено большое число клинических исследований, в том числе с использованием двойного слепого метода. Так, во Франции в 1980-е гг. проведено 14 клинических исследований, в которых принимало участие более 7 тыс. пациентов с недементными когнитивными нарушениями. Было показано, что Проноран способствует достоверному улучшению показателей памяти, концентрации внимания и интеллектуальной гибкости, то есть способности изменять парадигму поведения в зависимости от внешних условий [17, 18]. В 2001 г. клиническая эффективность Пронорана была вновь продемонстрирована в работе D. Nagaradja и S. Jayashree. Авторы использовали Проноран при синдроме умеренных когнитивных нарушений в соответствии с современными диагностическими критериями. Было показано, что на фоне исследуемого препарата отмечается более чем двукратное увеличение частоты когнитивного улучшения по краткой шкале оценки психического статуса по сравнению с плацебо, что имело статистически и клинически значимый характер [19].
В настоящее время российские специалисты также имеют значительный опыт использования Пронорана у пациентов с когнитивными нарушениями, не достигающими выраженности деменции. Так, в рамках исследования ПРОМЕТЕЙ Проноран получали 574 пациента из 33 городов 30 регионов России, из них 336 женщин и 207 мужчин, в возрасте от 60 до 89 лет (средний возраст 69,5 ± 5,5 года) с легкими или умеренными когнитивными расстройствами. Для лечения отбирались пациенты с жалобами когнитивного характера, которые набирали 25–27 баллов по краткой шкале оценки психического статуса или выполняли с ошибками тест рисования часов, но не соответствовали диагностическим критериям деменции. На фоне терапии было зафиксировано статистически значимое улучшение когнитивных функций, которое отмечалось уже на шестой неделе лечения и в дальнейшем возрастало вплоть до окончания 12-недельного наблюдения. При этом одна часть пациентов получала монотерапию Пронораном, а другая часть – Проноран в комбинации с вазотропными и/или нейрометаболическими препаратами. Достоверной разницы между указанными группами пациентов показано не было, то есть комбинация Пронорана с вазотропной и нейрометаболической терапией не имела преимуществ перед монотерапией исследуемым препаратом [20, 21].
В рамках наиболее крупного российского несравнительного исследования терапию Пронораном получали более 2 тыс. пациентов в возрасте от 50 до 94 лет (средний возраст 64,9 ± 8,3 года) с диагнозом «дисциркуляторная энцефалопатия первой или второй стадии» и с легкими или умеренными когнитивными нарушениями. Все пациенты принимали Проноран в течение трех месяцев. По мнению лечащих врачей, в 2/3 случаев отмечалось значительное или умеренное улучшение когнитивных и других неврологических функций [22].
По некоторым данным, величина терапевтического эффекта дофамин- и норадренергической терапии в отношении недементных когнитивных расстройств может быть больше, чем у других активно используемых в клинической практике вазотропных и нейрометаболических препаратов. В исследовании ФУЭТЕ наблюдались 189 пациентов, из них 139 женщин и 57 мужчин, в возрасте от 42 до 82 лет (средний возраст 63,6 ± 8,5 года) с когнитивными расстройствами, не достигающими выраженности деменции, на фоне артериальной гипертензии и церебрального атеросклероза. Лечение пациентов проводилось различными препаратами, при этом представители терапевтических групп не отличались по возрасту, уровню образования и клиническим особенностям основного заболевания. На фоне проводимой терапии отмечался регресс как субъективных, так и объективных когнитивных расстройств во всех сравниваемых терапевтических группах. При этом выраженность субъективного улучшения и объективная динамика когнитивных тестов на фоне применения Пронорана после двух месяцев терапии были достоверно больше по сравнению с вазотропной и нейрометаболической терапией (рис. 1) [23].
Регресс когнитивных расстройств, по данным специальных тестов, является главным критерием эффективности проводимой терапии. Однако, как уже отмечалось выше, многие пациенты с умеренными когнитивными нарушениями, в первую очередь сосудистой природы, предъявляют также жалобы на головную боль, несистемное головокружение, шум, тяжесть или иные неприятные ощущения в голове, повышенную утомляемость и нарушения сна. Эти жалобы имеют одну природу и связаны как с когнитивной недостаточностью, так и с изменениями в эмоциональном статусе пациентов на начальной стадии хронической сосудистой мозговой недостаточности. Они существенно снижают качество жизни пациентов и часто являются основной причиной обращения к неврологу. Поэтому динамика субъективных неврологических симптомов у пациентов с синдромом умеренных нейрокогнитивных нарушений сосудистой этиологии на фоне проводимой терапии крайне важна для оценки значимости клинического эффекта и степени влияния терапии на повседневную жизнь пациентов. Регресс субъективных неврологических симптомов в наибольшей степени способствует приверженности терапии.
В исследовании Н.Н. Яхно и соавт. (2006) 29 пациентов с диагнозом «умеренные когнитивные нарушения» на фоне дисциркуляторной энцефалопатии первой-второй стадии получали Проноран в течение трех месяцев [24]. При этом не использовались какие-либо другие вазотропные или нейрометаболические препараты. На фоне лечения Пронораном достоверно уменьшались частота и выраженность головной боли, головокружения, утомляемости и субъективного ощущения забывчивости (рис. 2). Об ослаблении субъективных неврологических симптомов на фоне применения Пронорана сообщали и другие авторы [17, 18]. Таким образом, дофамин- и норадренергическая терапия способствует значительному улучшению самочувствия пациентов, а следовательно, повышает качество жизни и приверженность проводимым лечебным мероприятиям.
Можно резюмировать, что к настоящему времени Проноран зарекомендовал себя как эффективное лекарственное средство, улучшающее когнитивные способности и самочувствие у пациентов с начальными стадиями органических церебральных заболеваний без деменции. В отличие от болезни Паркинсона, при которой используются существенно большие дозы, при недементных когнитивных нарушениях Проноран назначается в дозе 50 мг/сут один раз в день. Рекомендуемая длительность терапии – не менее трех месяцев.
Коррекция
Вылечить полностью умственную отсталость даже в легкой форме невозможно, так как органические поражения мозга необратимы. Но она легко поддается коррекции, которой занимаются детские психиатры и педагоги специализированных школ. Разработаны специальные программы, основанные на конкретно-наглядных методиках, помогающие детям получить несложные навыки и способность проявлять компенсаторные возможности.
Обучение проходит в медленном темпе, привычном больному. Как результат, пациент может свободно адаптироваться в окружающем пространстве и должным образом реагировать на его изменение.
Программа нейрокоррекционной помощи учитывает нейропсихологические особенности ребенка, его сильные стороны. Она позволяет развить:
- мелкую моторику, координаторные и моторные навыки;
- зрительно-моторную координацию – укрепить мышцы глаз и прослеживающие движения последних, что необходимо для чтения и письма, установить коммуникацию между глазом и рукой;
- устойчивые связи между полушариями головного мозга для увеличения скорости обработки сенсорной информации;
- внимание, самоконтроль;
- функции мышления, пространственного восприятия, умения строить связную речь и логико-грамматическую конструкцию;
- понятие неправильного поведения;
- слуховое восприятие речи и неречевых звуков, умение дифференцировать темпо-ритмические рисунки.
В некоторых случаях для достижения поставленных целей может возникнуть необходимость в логопеде, дефектологе, неврологе.
От когнитивных расстройств к деменции
В последнее время проблеме додементных лёгких и умеренных когнитивных нарушений уделяется всё большее внимание врачей и исследователей. Хотя лёгкие и умеренные когнитивные нарушения не являются столь тяжким социально-экономическим бременем, как деменция, тем не менее наличие даже лёгких когнитивных расстройств существенным образом снижает качество жизни пациента, а риск развития деменции среди пациентов с умеренными когнитивными нарушениями весьма велик и составляет до 10-15% в год. Поэтому, чрезвычайно важным аспектом для врача-невролога является диагностика когнитивных нарушений на додементных стадиях с целью как можно более раннего назначения терапии для предотвращения или задержки наступления деменции.
Краткий экскурс в историю КР
Критерии сосудистой деменции получили своё развитие в конце 60-х годов ХХ века, так в патогенезе сосудистых КР ведущее значение отводилось мультиинфаркнтному поражению головного мозга, что отличало нейродегенератривную БА от сосудистой деменции. В дальнейшем в качестве причины сосудистой деменции выделили наличие множественных больших и мелких (лакунарных) инфарктов. Позднее помимо инфарктов в качестве причины сосудистой деменции стали выделять инфаркт в стратегических для когнитивных функций зонах мозга, неинсультные поражения белого вещества головного мозга, кровоизлияния в мозг, состояния гипоперфузии головного мозга. В 1993 году Hachinski и соавт. предложили термин «vascular cognitive impairment» – сосудистые когнитивные расстройства, для обозначения когнитивных расстройств, развивающихся в рамках цереброваскулярных заболеваний.
Приведённые критерии лишний раз показывают насколько сложна диагностика лёгких когнитивных нарушений, в то время как УКН проявляются и диагностируются более четко.
Диагностические критерии легких и умеренных когнитивных расстройств
| Диагностические критерии лёгких когнитивных нарушений. Яхно Н.Н., Захаров В.В., Локшина А. Б., 2005. | Модифицированные диагностические критерии синдрома УКН (MCl-Revised), J.Touchon, R.Petersen, 2004. |
| 1. Жалобы на снижение памяти или умственной работоспособности, высказанные самостоятельно или при активном расспросе врача. 2. Лёгкие когнитивные нарушения преимущественно нейродинамического характера, выявленные при нейропсихологическом исследовании. 3. Отсутствие когнитивных нарушений по результатам скрининговых шкал деменции – результат краткой шкалы психического статуса не менее 28 баллов. 4. 2я стадия по общей шкале нарушений (global deterioration rating, GDS). 5. Отсутствие нарушений повседневной активности, в том числе и наиболее сложных её форм. | 1. Когнитивные нарушения, по словам пациента и/или его ближайшего окружения (последнее предпочтительней) 2. Признаки ухудшения когнитивных способностей по сравнению с индивидуальной нормой для данного индивидуума, которое произошло в недавнее время. 3. Объективные свидетельства когнитивных нарушений, полученные с помощью нейропсихологических тестов (снижение результатов нейропсихологических тестов не менее чем на 1,5 стандартных отклонения от среднестатистической возрастной нормы). 4. Нет нарушений привычных для пациента форм повседневной активности. Однако, могут быть трудности в сложных видах деятельности. 5. Деменция отсутствует – результат краткой шкалы оценки психического статуса составляет не менее 24 баллов. |
Необходимо отметить, что КР разной степени тяжести наблюдаются у подавляющего большинства пациентов (87%), перенесших инсульт. Так, снижение зрительной памяти и внимания преобладают у больных с глубокими очагами в правом полушарии головного мозга, а снижение слухоречевой памяти – у больных с очагами в левом полушарии
Сегодня, в силу различных обстоятельств, в клинической практике диагностируют в основном умеренные когнитивные расстройства и деменцию. Особого рассмотрения требует синдром умеренных когнитивных расстройств (синоним: «синдром мягкого когнитивного снижения»).
Синдромом УКР называют нарушения памяти и других высших функций у пожилых лиц, выходящие за рамки возрастной нормы (естественного старения), но не вызывающие социальной дезадаптации, на таком этапе развития их трудно отнести к какой-либо нозологической форме.
У больных с УКР могут наблюдаться:
- умеренное снижение способности к концентрации внимания;
- затруднения одномоментного восприятия нескольких стимулов;
- ухудшение памяти на текущие события, имена новых знакомых, географические названия;
- рассеянность, частый поиск забытых вещей.
Наряду с нарушением памяти и внимания, на преддементном этапе могут встречаться легкие речевые нарушения, выражающиеся в забывании имен и фамилий близких, трудности при подборе нужного слова, происходит оскудение лексики, наблюдаются легкие зрительно-пространственные нарушения (трудности ориентации в недостаточно знакомых местах). При этом у больных полностью сохраняется критика к своему состоянию, иногда они даже склонны преувеличивать имеющиеся у них когнитивные нарушения, что приводит к выраженной тревожности и депрессии. УКР часто сопровождаются утомляемостью, снижением настроения и тревожностью в связи с осознанием собственной неполноценности.
МКБ-10 для диагностики УКР предлагает следующие критерии:
- наличие снижения памяти, внимания и/или способности к обучению;
- субъективные жалобы на повышенную утомляемость при умственной работе;
- отсутствие связи когнитивных нарушений с помрачением сознания;
- отсутствие деменции;
- органическая природа когнитивных расстройств.
Синдром УКР занимает как бы промежуточное место между обусловленными старением изменениями когнитивных функций и деменцией, и его можно отнести к преддементной стадии.
От УКР к деменции
В подавляющем большинстве случаев когнитивные изменения при синдроме УКР прогрессируют. Исходом прогрессирования УКР является деменция. Согласно руководству DSM-111-R (1987), деменция определяется как нарушение кратковременной и долговременной памяти, сочетающееся с расстройствами абстрактного мышления, способности к суждениям и других высших функций организма, а также с личностными изменениями. Все это достаточно серьезно мешает профессиональной деятельности пациента, затрудняет обычную социальную активность и контакт с другими людьми. Деменция диагностируется только при сочетании интеллектуально-мнестических нарушений со снижением или распадом способности к профессиональной и социальной деятельности.
Сравнительная характеристика УКР и деменции:
| УКР | Деменция |
| Повседневная активность не нарушена (ограничены лишь наиболее сложные действия) | Больные «не справляются с жизнью» из-за интеллектуального дефекта, требуют посторонней помощи |
| Оценка по Краткой шкале психического статуса обычно ниже 24 баллов | Оценка по Краткой шкале психического статуса часто (но не всегда) ниже 24 баллов |
| Течение вариабельно: наряду с прогрессированием возможны длительная стабилизация и спонтанный регресс дефекта | Когнитивный дефект в большинстве случаев прогрессирующий, но иногда имеет стационарный или обратимый характер |
| Критика сохранна, нарушения больше беспокоят самого больного | Критика снижена, нарушения больше беспокоят родственников пациента |