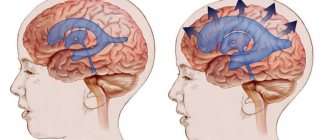
Разновидности склероза
Клиницисты выделяют несколько видов патологии:
- Атеросклероз. Болезнь характеризуется наличием «холестериновых бляшек» на стенках кровеносных сосудов.
- Рассеянный склероз. Достаточно часто возникает у людей старше 70 лет. Проявляется нарушением нейронного сообщения между органами, тканями и клетками головного мозга.
- Тромбосклероз. Характеризуется возникновением тромбов, спаек, гематом.
- Старческий склероз. Данная разновидность обусловлена изменениями, происходящими в структуре мозга.
- Пневмосклероз. Встречается нечасто, развивается в результате поражения нервных клеток легких.
- Аутоиммунный склероз. Развивается на фоне поражения миелиновой оболочки нервных волокон спинного и головного мозга.
Несмотря на большую разновидность и сложное течение патологии, медицина располагает современными средствами ее диагностики.
Рассеянный склероз
Герпес
2857 12 Июля
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
Причины появления рассеянного склероза
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.
При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
Термин «рассеянный склероз» означает наличие множественных рассеянных на различных участках головного и спинного мозга рубцовых очагов (или демиелинизирующих бляшек).
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения
рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
Также рассеянный склероз классифицируют по активности заболевания
— обострение или обнаружение новых очагов в головном и/или спинном мозге при МРТ-исследовании. Можно выделить следующие формы:
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
Различают также несколько особых форм заболевания, которые нуждаются в агрессивных методах лечения
:
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Симптомы рассеянного склероза
Самые первые симптомы появляются тогда, когда поражено уже около 50% нервных волокон – то есть сначала заболевание никак себя не проявляет. Это объясняется тем, что здоровые клетки мозга берут на себя функцию пораженных участков.
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей:
выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва:
снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом — это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга:
постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга:
слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга:
снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
После приема горячей ванны и под действием жаркого климата состояние больного временно ухудшается.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:
- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Диагноз «рассеянный склероз» ставится в последнюю очередь, то есть после исключения других причин подобного многоочагового поражения мозга.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения. Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.
Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
- клинический анализ крови развернутый;
Причины
Основные причины возникновения старческого склероза:
- Биохимические процессы, негативно воздействующие на клети головного мозга. По мере старения организма снижается передача импульсов между нейронами.
- Нарушение мозгового кровообращения. С возрастом уменьшается проходимость кровяного русла и эластичность сосудов, что способствует отмиранию нейронов.
- Замедление нейрональной регенерации клеток. Негативно сказывается на функционировании центральной нервной системы и состоянием здоровья в целом.
В некоторых случаях развитие недуга обусловлено генетической предрасположенностью. Однако в большинстве случаев возникновению патологии способствуют процессы, связанные с возрастными изменениями, происходящими в организме пожилых людей.
Медикаментозная терапия
Назначаются следующие группы препаратов. Наши специалисты Юсуповской больницы подберут наиболее подходящую комбинацию исходя из данных анамнеза и обследования.
- статины;
- антиагреганты;
- ноотропы для улучшения мозгового кровообращения;
- гипотензивные средства и препараты, снижающие сахар крови (если наблюдается сопутствующая патология).
Статины являются препаратами, снижающими определенные фракции липидов (в частности липопротеинов низкой и очень низкой плотности), которые и откладываются на стенках сосудов. Антиагреганты повышают свертываемость крови для предотвращения скапливания эритроцитов на атеросклеротической бляшке. Таким образом две данные группы препаратов защищают от повторного склероза и риска возникновения инсульта.
Ноотропные препараты в свою очередь обладают стимулирующим действием на интегративную функцию головного мозга. Регулируя энергетические процессы в клетках, они борются с гипоксией, а также улучшают кровоснабжение центральной нервной системы. Прием ноотропов улучшает трофику нервной ткани, что приводит к повышению мозговой деятельности, активации оперативной и долговременной памяти и восстановлению гемодинамики после инсульта, травмы мозга.
Гипотензивная терапия преследует цели по снижению артериального давления ниже 140/90 для предотвращения возникновения осложнений.
Симптомы
Склероз негативно сказывается на психоэмоциональном состоянии пожилого человека и нередко приводит к продолжительной депрессии. Патология проявляется следующими симптомами:
- Крайняя обидчивость.
- Оценка происходящих событий исключительно в негативном ключе.
- Прогрессирующая забывчивость.
- Боли в суставах.
- Мигрени.
- Повышение артериального давления и, как результат – возникновение сердечно-сосудистых заболеваний.
Если данные симптомы проявляются часто, это повод обратиться к специалисту, поскольку только ранняя диагностика и своевременное лечение помогут замедлить разрушение клеток мозга.
Когда болезнь диагностирована на поздней стадии, то прогноз на улучшение состояния неблагоприятный. Это связано с возникновением необратимого процесса разрушения нейронов мозга. В этом случае у престарелого человека наблюдаются такие проявления как:
- Деменция.
- Дезориентация.
- Агрессивность.
- Неспособность воспринимать информацию.
- Беспокойство, беспричинная тревога.
- Апатия, подавленность, повышенная сонливость.
- Старческий эгоизм.
- Неспособность рассуждать логично.
Появление этих признаков указывает на наличие у престарелого глубокого старческого склероза. На данной стадии болезни нейронные клетки отмирают достаточно стремительно, что предшествует таким проявлениям со стороны психики как галлюцинации и бред. В некоторых случаях человек может потерять контроль над собой.
Диагностика
Корректное лечение патологии возможно только после проведения следующих диагностических мероприятий:
- МРТ и КТ головного мозга.
- Развернутый анализ крови (сахар, креатинин, электролиты крови, уровень витамина В1).
- Изучение спинномозговой жидкости.
- Анализ крови на гормоны щитовидной железы.
Помимо этого, врач-невролог изучает анамнез, собирает сведения о возможной генетической предрасположенности к развитию данной патологии.
Лечение
Лечение старческого склероза требует комплексного подхода. Терапия достаточно продолжительная и нередко сопровождается участием кардиолога, невролога и психотерапевта. Только в этом случае высока вероятность остановить разрушение нейронов мозга.
Прежде чем назначить лечение, специалист выясняет причину деградации клеток мозга. Терапия старческого склероза включает применение медикаментов, эффективных народных средств, сеансы психотерапевта, диетическое питание, физическую активность и нормализацию режима дня.
Медикаментозное лечение
При старческом склерозе назначают лекарственные средства следующих групп:
- Психостимуляторы. В большинстве случаев терапия основана на приеме психостимуляторов. Препараты данной группы оказывают стимулирующее действие на отделы головного мозга.
- Ноотропы. Эти препараты позитивно воздействуют на интегративные функции мозга, подавляя агрессивные проявления.
- Транквилизаторы. Лекарственные средства этой группы помогают снизить чрезмерную эмоциональную возбудимость, тревогу.
Помимо медикаментозной терапии, пожилому человеку, страдающему склерозом, рекомендовано психотерапевтическое лечение. Сеансы психоневролога способствуют позитивному мышлению и помогают настроиться на продолжительное лечение.
Народные средства
В составе комплексного лечения старческого склероза можно использовать эффективные народные средства. Благотворно воздействуют настойки из коры рябины, девясила, клевера, вересковый отвар, чесночное масло, лук с медом.
Прежде чем применять такие средства, следует проконсультироваться с лечащим врачом.
Другие методы
Положительная динамика в лечении зависит не только от своевременного приема лекарственных препаратов и народных средств. Важную роль также играют такие факторы как:
- Интерес к жизни. Вовлеченность пожилого человека в социум и дела семьи благотворно влияют на его психоэмоциональное состояние.
- Исключение стрессов. Во избежание обострений склероза необходимо оградить престарелого от волнений и стрессов, поскольку это в значительной степени ухудшают память.
- Тренировка памяти. Чтение – один из самых эффективных способов тренировки памяти в любом возрасте. После прочтения книги или статьи необходимо проводить анализ прочитанного, выделять наиболее важные эпизоды.
- Планирование. Мыслительные процессы в любом проявлении эффективно воздействуют на функционирование мозга в пожилом возрасте. Ежедневная тренировка мозга может включать составление плана на несколько дней. Это может быть поход в магазин, домашние дела, хобби и т.д.
- Концентрация внимания. Активировать память поможет освоение компьютерной грамотности, иностранных языков, разучивание стихов, песен. При усваивании значительных объемов необходимо делать перерыв не менее двух часов. Это позволить лучше усвоить новую информацию.
Лечение старческого склероза – процесс продолжительный, поэтому родные люди должны поддерживать пожилого человека. Для этого требуется оказывать не только эмоциональную поддержку, но и контролировать прием лекарственных средств и выполнение всех рекомендаций лечащего врача.
Почему возникают когнитивные нарушения
Основная причина органическая. Когнитивные функции нарушаются при поражении их материального носителя — нервной цепочки. Она состоит из нервных клеток — нейронов, их отростков и контактов — синапсов, которыми они связываются друг с другом. Длинный отросток нейрона — аксон — проводит сигнал на расстоянии. Его концевой участок ветвится и образует синапсы для связи с другими нейронами.
Нарушить нервные цепочки могут патологические процессы рассеянного склероза [6]:
- Повреждение миелина — изолирующего вещества нервных волокон. По перфорированным проводящим путям импульсы движутся медленнее, и им нужно больше энергии. Завязанные на этих путях когнитивные процессы тоже замедляются.
Миелин может восстанавливаться, однако зачастую быстрее него «ставит заплатку» соединительная ткань. Волокно снова обретает физическую целостность, но его функция не исправляется. Бляшки мешают аксону проводить сигналы и образовывать нервные связи. - Атрофия оси аксона может наступить вслед за разрушением его оболочки, так как он становится более уязвимым и нарушается его питание. В когнитивном плане это значит, что могут нарушиться уже имеющиеся связи, а потенциальные так и не образоваться.
- Атрофия серого вещества — самих нейронов и вспомогательных клеток — влечет за собой в том числе и когнитивные нарушения. Они связаны со снижением объема головного мозга в целом и с истончением серого вещества коры. Заполненные жидкостью желудочки в мозге, напротив, увеличиваются. В зависимости от типа течения рассеянного склероза, выявляются разные зоны, повреждение которых чаще всего ведет к проблемам в познании [7]. Механизмы атрофии могут быть связаны с разрушением миелина волокон, а могут иметь иные основания [8].
- Нарушение мозгового кровоснабжения выявляется на ранних стадиях болезни вне зависимости от типа течения. Затрагивает как очаги демиелинизации, так и внешне нормальные участки. Зачастую оно предшествует атрофии мозга при РС. Некоторые исследователи связывают ухудшение метаболизма мозга и когнитивные расстройства [9].
Ученые расходятся во мнениях, повреждение каких зон приводит к деменции и другим расстройствам познания. Более-менее точно можно связать монофункциональные нарушения и некоторые отделы мозга. Например, если в центре Брока наблюдаются очаги демиелинизации или атрофии, велика вероятность, что возникнут проблемы с речью. Некоторые исследователи считают, что ухудшение памяти преимущественно связано с разрушением миелина в областях лучистого венца, островковой доли, гиппокампа. И все-таки считается, что тяжесть и характер когнитивного расстройства связаны не столько с расположением очагов, сколько с их размерами и количеством [3–5].
Рассеянный склероз и когнитивные нарушения связывают закономерности [10]:
- С увеличением стажа болезни накапливаются и расширяются очаги повреждений в нервной ткани. Вместе с тем усиливается и когнитивная дисфункция.
- Со степенью инвалидизации обычно связано уменьшение скорости мышления и объема внимания. Временные траты на выполнение заданий увеличиваются.
- Во время обострений рассеянного склероза человек чаще делает ошибки в работе. Зачастую обострению сопутствуют проблемы со зрением. Это тоже влияет на количество ошибок.
- Когнитивные нарушения выявляются даже на стадии клинически изолированного синдрома. Ярче всего они выражены у пациентов с первично-прогрессирующей и прогрессирующей с обострениями формами [3].
Мозг способен адаптироваться и восстанавливать нервные связи при помощи соседних нейронов. Чем обширнее разветвлена нервная сеть, тем легче налаживать коммуникации. Церебральный резерв, который компенсирует поврежденные цепочки, больше у людей с высоким интеллектом и привыкших к умственной работе [7].
Кроме патологических процессов в работу мозга при РС вносят лепту и другие факторы [4]:
- Возраст — с годами все активнее разрушаются нейроны, которые задействуются неинтенсивно. В итоге церебральный резерв истощается. В таких зонах мозга, как центр памяти — гиппокамп, — нейроны продолжают возобновляться и в глубокой старости. Однако кровоток уже не так активно их питает, поэтому нервных связей образуется меньше. К тому же в пожилом возрасте у одного пациента могут встречаться сразу два церебральных заболевания одновременно.
- Низкая интеллектуальная деятельность увеличивает риск когнитивных нарушений при РС. Имеют значение и образование, и интенсивность умственного труда, и первоначальные мыслительные способности.
- Психоэмоциональные расстройства — депрессия, тревожность, хроническая усталость, бессонница и др. влияют на мозговые процессы. Когнитивные нарушения зачастую возникают как следствие этих проблем. Временный фактор — стресс.
- Сосудистые патологии, включая артериальную гипертензию, перенесенные инсульты и различные заболевания сердца, могут нарушить микроциркуляцию мозга и вызвать когнитивные нарушения. Сахарный диабет, особенно II типа, может подействовать через сосудистые или молекулярные механизмы [7].
Диагностика когнитивных нарушений
Тяжесть и характер когнитивных проблем не всегда зависят от физических повреждений мозга. Нельзя судить о них только по результатам МРТ. Более того, белое и серое вещество может выглядеть нормально, но нервные связи быть нарушенными [10].
Расстройства познания во многом определяют аспекты личности: характер, субъективное отношение, предрасположенность к тому или иному психическому состоянию [4].
Первый шаг в диагностике — прислушиваться к себе. Внимательно отнеситесь к малейшим изменениям в умственной деятельности. Если появились подозрения, но вы не уверены, попросите близких понаблюдать за вами со стороны. Обратите внимание и на другие симптомы РС: депрессию, тревогу, апатию, бессонницу, усталость.
Поделитесь результатами с вашим неврологом. При необходимости он направит вас к клиническому психологу на обследование. Кроме замеченных вами симптомов будут учитываться возраст, стаж болезни, наличие сосудистых нарушений, психоэмоциональных расстройств, рецидивов РС [11].
Медицинская диагностика когнитивных нарушений при РС может включать тесты [12] *:
- MoCA (Монреальская шкала оценки когнитивных функций) — 10-минутное тестирование для выявления дисфункции в различных когнитивных сферах [13];
- PASAT — часть теста MSFC. За 15 минут оцениваются внимание, скорость обработки информации и оперативная память;
- устная версия SDMT — оценивают то же, что и посредством PASAT. Тест занимает около 5 минут. В качестве аналога применяют двухминутный тест PST;
- тест Струпа — определяют устойчивость и избирательность внимания. Требуется 5 минут;
- методики BRB-NT, MACFIMS и BICAMS используют для более подробной диагностики.
Задания даются разнообразные. Просят выполнять какое-нибудь действие, например, резать бумагу или расчесываться. Тесты включают задания на счет, рисование, выбор фигур, запоминание, ориентацию в пространстве и времени. Требуется дать предметам название, повторить фразу, построить ассоциативный ряд [12–13].
Профилактика
Избежать возникновение старческого склероза можно, если выполнять следующие рекомендации:
- Активный образ жизни. Ежедневная прогулка на свежем воздухе – обязательный пункт в режиме дня пожилого человека.
- Позитивное мышление. Положительные эмоции необходимы для функционирования головного мозга так же, как и кислород.
- Соблюдение режима дня. Важное условие для активной работы мозга в престарелом возрасте – сон не менее 8 часов.
- Тренировка памяти. Просмотр образовательных передач, изучение иностранного языка, заучивание стихов и т.д.
- Соблюдение питьевого режима. Употребление 1,5-2 литров воды в день способствует очищению сосудов.
- Режим питания. В престарелом возрасте важно, чтобы рацион состоял из продуктов, богатых белком, клетчаткой и Омега-3. Также необходимо обогатить рацион овощами и фруктами.
Соблюдение этих правил способствует активному функционированию клеток головного мозга и помогает сохранить память на долгие годы.