Сирингомиелия
В большинстве случаев сирингомиелии полости образуются в задних рогах спинного мозга, где находятся чувствительные нейроны, отвечающие за болевую и температурную чувствительность. При этом на коже определяются большие области с выпадением соответствующих видов чувствительности, чаще всего они расположены на верхних конечностях и туловище и при одностороннем поражении имеют вид «полукуртки», а при двустороннем — «куртки». Из-за нарушений чувствительности при сирингомиелии пациенты часто травмируются и получают ожоги, что нередко является поводом для первого обращения к врачу. Но еще до формирования явных выпадений чувствительности, у пациента в этих областях появляются чувствительные нарушения в виде болей и парестезий (жжение, ползание мурашек и т. п.), что также может быть поводом для посещения врача. Проприоцептивное чувство и тактильная чувствительность при сирингомиелии остаются сохранны. Характерны длительные тупые боли ноющего характера в шее, межлопаточной области, руках и грудной клетке. Выпадения чувствительности в нижней части туловища и ногах встречается довольно редко.
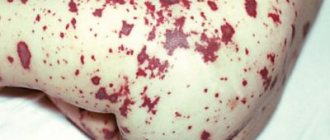
Для сирингомиелии характерны выраженные нейротрофические нарушения: утолщение кожи и ее цианоз, плохая заживляемость даже незначительных ран, деформации суставов и костей, остеопороз. У больных сирингомиелией часто происходят характерные изменения кистей: пальцы утолщены, кожа сухая и шероховатая, видны многочисленные рубцы от ран и ожогов, часто имеются нагноившиеся раны или свежие ожоги, не редки панариции. При поражении боковых рогов верхнегрудных сегментов спинного мозга наблюдается хейромегалия — выраженное утолщение кисти. Трофические поражения суставов (чаще плечевого и локтевого) при сирингомиелии сопровождаются расплавлением их костных элементов с образованием полостей. Характерно резкое увеличение пораженного сустава, при движении боль отсутствует и слышен шум, обусловленный трением костных фрагментов в суставе.
При прогрессировании сирингомиелии образовавшиеся в спинном мозге полости увеличиваются и могут захватывать его передние рога, что приводит к снижению мышечной силы, нарушению движений и появлению мышечных атрофий. Развиваются так называемые вялые парезы конечностей, характеризующиеся понижением мышечного тонуса, атрофиями и снижением глубоких рефлексов. При сирингомиелии шейного отдела спинного мозга отмечается синдром Горнера (опущение века, расширение зрачка, западение глазного яблока). При вовлечении в процесс двигательных проводящих путей отмечается нижний парапарез, иногда сопровождающийся нарушением мочеиспускания.
Если при сирингомиелии полость формируется в стволе головного мозга (сирингобульбия), заболевание начинается с нарушения чувствительности в наружных отделах лица. Позже постепенно нарастают нарушения речи, глотания, дыхания (бульбарный парез), развиваются атрофии языка, мягкого неба и половины лица. При сирингомиелии может произойти присоединение вторичной инфекции с развитием бронхопневмонии или урологических заболеваний (уретрит, пиелонефрит). Развитие бульбарного паралича при сирингобульбии может привести к остановке дыхания и смерти пациента.
Болезненная бесчувственность (о сирингомиелии)
А.С. Кадыков профессор, доктор медицинских наук ГУ НИИ неврологии РАМН
Боль — естественная реакция организма. Она сигнал, предупреждение и в этом смысле — благо. Существует другая боль, которая ни о чем не предупреждает, а изо дня в день изматывает человека. Так бывает при тяжелом и не таком уж редком заболевании — сирингомиелии. Возникает парадоксальная ситуация: рука, нога, какая-нибудь другая часть тела постоянно невыносимо болит, но в то же время не чувствует боли от внешних раздражителей. Ее можно резать, колоть, жечь, и больной этого не ощущает. Не случайно у таких людей почти постоянно на коже можно видеть следы ожогов от горячей посуды, так как, прикоснувшись к горячему больной, не ощущая боли, руку не отдергивает. В медицине это состояние называется «анестезия долороза», то есть болезненная бесчувственность. При этом заболевании нарушается и обмен веществ, и питание тканей. Пораженная нога или рука худеет, кожа на ней со временем приобретает багрово-синюшный оттенок, грубеет, шелушится, покрывается трещинами, ногти теряют блеск. Иногда заметны припухания суставов, отек. Отмечается также повышенная ломкость костей.
Сирингомиелия возникает в результате неправильного развития структур спинного мозга. В спинном мозге таких больных обнаруживаются микроскопические полости, вокруг которых вместо нервной разрастается соединительная ткань, которая сдавливает или прерывает чувствительные пути, проводящие болевые и температурные ощущения. Однако, хотя изменения в спинном мозге являются врожденными, возникновение и развитие сирингомиелии в большинстве случаев связаны с внешними воздействиями. Именно под их влиянием внутренний дефект проявляется, превращаясь в болезнь. Еще первые исследователи сирингомиелии заметили, что в подавляющем большинстве случаев она развивается у людей, занятых тяжелым физическим трудом. В наше время, когда повсеместно внедряется механизация трудоемких процессов, снизилось и количество этих заболеваний. Сегодня в историях болезни страдающих сирингомиелией чаще всего отмечено: перенес (или перенесла) травму, ушиб, работал на холоде, курит, злоупотребляет алкоголем, не обращал внимания на самые первые нарушения чувствительности. Расскажу о двух больных, примеры эти весьма типичны.
Больная Н., 70 лет. Заболела 50 лет назад, когда впервые стала замечать, что в правой руке у нее осязание не такое, как в левой. Несколько раз, прикасаясь правой рукой к горячему утюгу, чайнику с кипятком и не чувствуя жара, получала ожог. Потом в правой руке появилась боль, вначале ломящая, ноющая, затем резкая, что и заставило Н. обратиться к врачу. Проведенное лечение приостановило прогрессирование болезни. Женщине пришлось сменить работу на более легкую. Она была рабочей по ремонту железнодорожных путей, а теперь стала проводницей. И все же временами у нее возникала боль. Регулярно проходила курс лечения, строго соблюдала рекомендации врача. Все это и оптимистическое отношение к жизни позволили Н. долго сохранять работоспособность. Она вырастила детей и теперь помогает растить внуков.
Больной В. поначалу тоже поступил совершенно правильно: рано, уже при первых признаках заболевания, обратился к врачу, который диагностировал у него сирингомиелию. Больному было рекомендовано оставить тяжелую работу грузчика и перейти на более легкую. Врач настоятельно требовал, чтобы больной отказался от курения и алкоголя. Однако он пренебрег всеми советами. К врачу не обращался, а нарастающую боль пытался заглушать пачками анальгина и водкой, которую стал пить чаще, напрасно надеясь на обезболивающий эффект. Заболевание быстро прогрессировало: к боли присоединилась слабость в руке, и через пять лет больной почти полностью потерял работоспособность.
Людям, страдающим сирингомиелией, необходимо избегать переохлаждений. Им ни в коем случае нельзя переносить простудные заболевания на ногах. Даже при небольшом повышении температуры, насморке, першении в горле, недомогании следует обратиться к врачу. Не рекомендуется тяжелая физическая работа, особенно связанная с пребыванием на открытом воздухе или в холодных и сырых помещениях. Даже на ранних стадиях заболевания категорически запрещаются занятия спортом. Всемерно надо оберегать от травмы больную руку или ногу. В связи с тем, что питание тканей нарушено, даже незначительный ожог, порез могут вызвать образование долго не заживающей язвочки. Больным сирингомиелией абсолютно противопоказаны алкоголь и курение. Им необходимо регулярное и полноценное питание, пища, богатая белками (мясо, рыба, творог) и витаминами (фрукты, овощи), черный хлеб, содержащий витамины группы В. Больные должны соблюдать режим труда и отдыха, спать не менее восьми часов в сутки. Предостерегая от физических перенапряжений, следует напомнить и о вреде малоподвижного образа жизни. Весьма полезны прогулки на свежем воздухе, пешие или лыжные (но не бег!), легкие физические упражнения без гантелей и гирь, прохладный душ, хвойные ванны, морские купания, укрепляющие и закаливающие организм. У некоторых больных только благодаря таким мерам развитие болезни приостанавливается.
©
Причины развития сирингомиелии
Причины, которые вызывают разрастание глиальной ткани в спинном мозге, на данном этапе не известны. Тем не менее, в медицине выделяют два типа заболевания, которые характеризуются различными факторами риска его развития.
Истинная сирингомиелия
Это врождённое и наследственное заболевание, дефект развития глиальной ткани. Почему произошёл этот сбой — неизвестно, однако толчком к чрезмерному размножению глиальных клеток может стать инфекционное заболевание, перенесенное матерью во время беременности, либо самим ребёнком в первые месяцы жизни. Также пусковым механизмом может быть травма спинного мозга (например, родовая). Чаще всего истинная сирингомиелия проявляется в позднем дошкольном и раннем школьном возрасте.
Причины возникновения этой патологии
Зная причины возникновения патологии, можно своевременно начать комплексное лечение, чтобы предотвратить возможные осложнения. Болезненный процесс может спровоцировать инфекционное заболевание или травмирующий фактор.
Сирингомиелия имеет врождённую или приобретённую формы:
- Врождённая. Вызывается нарушением формирования спинного мозга и позвоночника на уровне эмбриона. Глиальные клетки, которые защищают нейроны, созревают медленно, большинство из них способны расти только после развития ЦНС,
- Приобретённая. Считается следствием наличия опухолей, серьёзных повреждений позвоночника.
В обоих случаях появляется огромное количество вспомогательных клеток в нервной системе. Постоянное отмирание нормальных клеток приводит к возникновению пустот, покрытых глиальной тканью. Она без труда пропускает жидкость, которая заполняет полости, что приводит к росту объёма кист. Пустоты давят на спинной мозг, снижая чувствительность конечностей.
Выделяют основные причины возникновения сирингомиелии:
- Врождённые аномалии ЦНС.
- Травмирование позвоночника.
- Стеноз.
- Злокачественные образования в области головного мозга.
- Патологическое соединение позвоночника с черепом.
- Чрезмерные нагрузки.
Необходимо признать, что до сих пор, медики не могут определить основные факторы, вызывающие данную болезнь.
Клинические проявления сирингомиелии
Начало заболевания, как правило, постепенное. Иногда манифестацию первых симптомов провоцирует кашель, чихание, физическая нагрузка. К наиболее ранним проявлением относятся похудение, слабость мелких мышц кистей рук и утрата чувствительности в ней. В дальнейшем нарушение чувствительности распространяется на другие части тела. Раньше всего возникает утрата болевой и температурной чувствительности, такие больные могут причинять себе глубокие порезы и ожоги, вовремя не отдернув руку или не отстранившись от источника огня. Поначалу такие травмы игнорируются больными, как бытовые и обыденные, однако патологическая особенность кожи становится очевидной при прогрессировании заболевания. Нередки атипичные формы выпадения чувствительности кожи — в виде «полосок», «пятен», «воротника» на лице, шее, животе. В этом случае участки кожи с отсутствием чувствительности чередуются с нормальными зонами. Ещё одними частыми симптомами являются спонтанные боли, которые могут быть жгучими, острыми или стреляющими. Односторонние боли в лице или руке могут быть даже первыми проявлениями болезни, после которых уже следует нарушение чувствительности.
С прогрессированием заболевания появляются двигательные нарушения — слабость и уменьшения объёма мышц. Снижение мышечного тонуса и слабость появляются в кистях и затем распространяются по всей руке. В дальнейшем отмечается похудение мышц предплечья, плеча, грудной клетки. Наряду с двигательными нарушениями, происходит расстройство потоотделения — уменьшение или отсутствие пота. Однако, возможно и патологическое повышение потоотделения, которое происходит спонтанно или рефлекторно при употреблении горячей или острой пищи. Наблюдается изменение структуры суставов и костей — их атрофия и вымывание кальция, — из-за чего кости становятся хрупкими и подвержены переломам и трещинам. При этом повреждения костей и суставов часто безболезненны.
Сирингомиелия (клиника, диагностика, тактика лечения).
Евзиков Г.Ю.
Сирингомиелия (клиника, диагностика, тактика лечения).
Сирингомиелия – патологическое состояние, которое характеризуется образованием ликворных полостей в спинном мозге в результате расширения центрального канала. Термин «сирингомиелия» (греческ. Syrinx – трубка ) предложил Ollivier в 1824г. Распространенность сирингомиелии в среднем составляет 7-9 на 100 000 населения. Заболевание чаще встречается у мужчин (соотношение мужчины/женщины составляет 2:1). Дебют клинических проявлений сирингомиелии чаще отмечается в молодом возрасте. Средний возраст начала болезни составляет 30 лет. При этом развитие полостей в спинном мозге обычно опережает клинические проявления.
Сирингомиелия — синдром, характерный для различных патологических состояний, приводящих к сдавлению субарахноидального пространства на уровне кранио-вертебрального перехода и спинного мозга. Классификация сирингомиелии, построенная по этиологическому принципу, включает в себя:
— сирингомиелию вследствие аномалий развития задней черепной ямки (аномалия Киари, базиллярная импрессия, арахноидальные кисты в области большой затылочной цистерны) (рис1.);
— посттравматическую сирингомиелию (рис.2);
— сирингомиелию, сопутствующую опухолям спинного мозга (обычно отмечается при интрамедуллярных опухолях, при экстрамедуллярных имеются только единичные описания) (рис.3);
— сирингомиелию вследствие перенесенного спинального менингита и арахноидита;
-идиопатическую сирингомиелию, не связанную с выше перечисленной патологией.
В последние годы в эту классификацию включены стеноз позвоночного канала дискогенной природы на шейном уровне и крупные очаги демиелинизации в спинном мозге при рассеянном склерозе. Наиболее частыми причинами сирингомиелии являются аномалии Киари первого и второго типа. По обобщенным данным 84% всех случаев сирингомиелии связаны с данной патологией. При этом абсолютное большинство среди взрослых составляют пациенты с сирингомиелией на фоне аномалии Киари первого типа, второй тип встречается почти исключительно в детском возрасте.
Патогенез.
Патогенез сирингомиелии до настоящего времени остается предметом дискуссии. Ведущей патогенетической концепцией, начиная с середины прошлого века, стала теория W.J.Gardner 1950г.. Основой данной теории является предположение о том, что затруднение оттока ликвора из большой затылочной цистерны в спинальное субарахноидальное пространство приводит к гидродинамическим ударам систолической ликворной волны из 4 желудочка в стенки центрального канала спинного мозга. Ликворная волна, направленная в каудальном направлении, приводит к постепенному
расширению центрального канала и образованию сирингомиелической полости. Теория W.J.Gardner впервые продемонстрировала патогенетическую связь между аномалией Киари, как причиной затруднения оттока ликвора из 4-го желудочка и сирингомиелией. Позднее эта теория нашла подтверждение в экспериментальной работе В.Williams 1969г., который путем мониторирования давления в желудочках мозга и подоболочечном пространстве спинного мозга показал, что существует диссоциация ликворного давления в черепе и позвоночном канале при блоке
субарахноидального пространства на уровне большой затылочной цистерны. Это приводит к засасыванию ликвора в центральный канал спинного мозга через его устье в области 4-го желудочка. Концепция В.Williams позволяла объяснить факт редкого сочетания сирингомиелии при аномалии Киари 1- го типа с окклюзионной гидроцефалией на уровне 4 – го желудочка. Эти состояния редко связаны между собой вследствие того, что основной причиной сирингомиелии согласно В.Williams является не высокое внутрижелудочковое давление ликвора в области устья центрального канала, способное вызвать дилатацию желудочков, а разница между внутрижелудочковым давлением и давлением в спинальном субарахноидальном пространстве. При этом пассаж ликвора через отверстие Мажанди у больных с аномалией Киари 1-го типа грубо не нарушен, а расстройство ликвороциркуляции ограничено, главным образом, нарушением сообщения большой затылочной цистерны со спинальным субарахноидальным пространством. Возникновение сирингомиелии после травм позвоночника и спинного мозга, при стенозировании шейного отдела позвоночника и интрамедуллярных опухолях показывает, что причиной сирингомиелии может являться не только нарушение проходимости субарахноидального пространства на уровне краниовертебрального перехода, но также и на уровне шейного отдела позвоночника, и в более редких случаях на грудном уровне. Предложенная теория позволила сформулировать концепцию «сообщающейся сирингомиелии», что подчеркивало связь сирингомиелической полости с полостью 4-го желудочка.
Необходимо отметить, что в течение последних десятилетий концепция «сообщающейся сирингомиелии» подверглась серьезной критике. Это связано с широким внедрением в клиническую практику МРТ – исследований позвоночника, спинного мозга и краниовертебрального перехода. В ходе этих исследований у пациентов с сирингомиелией во многих случаях не обнаруживается связи между полостью 4-го желудочка и
сирингомиелической кистой. В ряде случаев отсутствие сообщения подтверждено также морфологически. Эти находки позволили сформулировать концепцию «несообщающейся сирингомиелии». Однако, общепринятой и согласованной патофизиологической модели «несообщающейся сирингомиелии» до настоящего момента не предложено.
Современные МРТ – исследования ликвороциркуляции в области краниовертебрального перехода – фазоконтрастная миелография с использованием высокопольных магнитов у больных с аномалией Киари и сирингомиелией подтверждают значимость нарушения ликвороциркуляции на уровне вклинения миндаликов мозжечка даже у пациентов, не имеющих МР–признаков сообщения между полостью 4 –го желудочка и сирингомиелической кистой.
Т.Мilhorat 2000г. предложил классификацию сирингомиелии, основанную на данных МРТ и морфологических исследований. Он выделил 3 типа поражения: сообщающаяся центральноканальная сирингомиелия, несообщающаяся центральноканальная сирингомиелия, несообщающаяся экстраканальная сирингомиелия. Согласно данной классификации сообщающаяся сирингомиелия составляет 10 – 15% всех наблюдений. Она как правило сочетается с аномалией Киари 2-го типа, гидроцефалией, аномалией Денди – Уокера. Несообщающаяся сирингомиелия составляет 75% всех наблюдений и сочетается с аномалией Киари 1-го типа и базиллярной импрессией, а также различными причинами нарушения проходимости субарахноидальных пространств на уровне позвоночного канала (травмы и дегенеративные стенозы шейного отдела позвоночника, опухоли и т.д.). Несообщающаяся экстраканальная сирингомиелия (около 10% наблюдений) является последствием травм и нарушений кровообращения в спинном мозге с первичным формированием кисты в зоне повреждения мозгового вещества и постепенным ее распространением по длиннику спинного мозга.
Классификация Т.Мilhorat удобна тем, что объединяет все виды кистозной трансформации спинного мозга, включая так называемую гидромиелию (несообщающаяся экстраканальная форма), однако, патогенез и морфология кист, включенных в эту классификацию различны.
В опытах на животных доказано, что в центральном канале существует восходящий ток ликвора. Его нарушение может привести к расширению центрального канала спинного мозга не только выше, но и ниже места препятствия, что хорошо объясняет наличие сирингомиелических полостей ниже уровня патологических процессов, обтурирующих его. Современные МР – исследования также демонстрируют колебательное движение ликвора в полости центрального канала. В систолу ликвороток в нем направлен каудально, а в диастолу – краниально. Однако, причины попадания жидкости в просвет центрального канала ниже его устья в полости 4 желудочка при отсутствии сообщения между сирингомиелической кистой и желудочком до конца не ясны. Существует концепция, предполагающая возможность обмена жидкостью между полостью центрального канала и субарахноидальным пространством спинного мозга через вещество спинного мозга, в частности через зону входа задних корешков, но экспериментального подтверждения она пока не имеет.
До настоящего времени не решен вопрос о возможности спонтанного вскрытия и дренирования сирингомиелических кист в субарахноидальное пространство спинного мозга. В литературе имеются отдельные клинические описания, основанные на данных МР – исследований кист в динамике, демонстрирующие спонтанное уменьшение диаметра кист. Эти описания носят единичный характер и морфологических подтверждений длительно функционирующих спонтанных шунтов не приводится.
Ни одна из современных теорий в отдельности не может полностью объяснить все клинические и патофизиологические аспекты сирингомиелии, поэтому патогенетические аспекты формирования кист требуют дальнейшего изучения.
Патоморфология.
В норме полость центрального канала у детей в течение первой декады жизни сохранена. Начиная со второй декады, она начинает постепенно облитерироваться. Окклюзия центрального канала начинается с нижних отделов спинного мозга и постепенно распространяется краниально.
Имеется оригинальное предположение о том, что процесс облитерации центрального канала характерен только для человека и связан с прямохождением. В процессе жизни центральный канал может облитерироваться полностью или сохраниться в виде небольшой полости. Сохранившаяся полость располагается преимущественно в верхне-грудном и шейном отделах спинного мозга. Таким образом можно объяснить тот факт, что сирингомиелическая полость, представляющая собой расширение необлитерированной части центрального канала, располагается в большинстве случаев в шейном или шейно-грудном отделах спинного мозга. Сирингомиелическая полость может также распространяться на продолговатый мозг (сирингобульбия). В просвете сирингомиелической полости могут обнаруживаться поперечные пергородки, которые придают ей фенестрированный характер. Перегородки, как правило, представлены тонкими мембранами и делят кисту на отдельные камеры с ровными стенками и приблизительно одинаковым поперечным размером. Эндоскопические исследования показывают, что перегородки имеют дефекты, через которые жидкость в кисте свободно перемещается между камерами. Полость с неравномерным просветом и утолщенными перегородками может иметь вид «бус». В стенках полости часто отмечается разрастание глиальной ткани. По современным представлениям, глиоз, выявляемый при морфологическом исследовании стенок сирингомиелической полости, является следствием повышенного давления жидкости в кисте. Разрастание глиальной ткани рассматривается не как фактор, предрасполагающий к развитию полости, а только как ее последствие.
В последнее время в рамках сирингомиелии рассматриваются также кисты в спинном мозге, возникающие как последствие травмы, ишемии или гематомиелии (экстраканальная форма по Т.Мilhorat). Эти кисты, как правило, имеют эксцентричное расположение. До настоящего момента не решен вопрос о том, следует ли включать в их число все участки кистозной трансформации мозга на месте очага некроза или только те кисты, которые имеют тенденцию к постепенному росту с вовлечением участков ранее неповрежденной мозговой ткани.
Клиника.
В большинстве случаев клинические проявления сирингомиелии носят медленно прогрессирующий характер. У 2/3 неоперированных больных естественное течение заболевания постепенно приводит к развитию грубой инвалидизации. Скорость прогрессирования симптомов различна. От момента первых клинических проявлений до развития грубой инвалидизации может пройти от нескольких лет до 3-х десятилетий.
При идиопатической сирингомиелии у 60% больных наблюдается хроническое, медленно прогрессирующее течение, у 25% пациентов эпизоды прогрессирования сменяются периодами стационарного состояния, а у 15% болезнь может стабилизироваться и не прогрессировать в течение длительного времени, при этом больные, как правило, длительно сохраняют трудоспособность.
Неврологическая симптоматика складывается из чувствительных, двигательных, вегетативно-трофических расстройств и болевого синдрома. На начальной стадии заболевания болевой синдром может являться ведущим в клинической картине. В дебюте отмечаются боли тянущего и ноющего характера в шейно-плечевой области и верхних конечностях, реже в спине и в ногах. Возникновение боли обусловлено поражением задних рогов спинного мозга. Достаточно часто боли носят преимущественно односторонний характер, что говорит об ассиметричном расположении кисты и различном влиянии на задние рога правой и левой половины
спинного мозга. В более поздних стадиях заболевания болевой синдром может быть связан со вторичными дегенеративными изменениями суставов позвоночника и конечностей.
Нарушения чувствительности представлены чаще в виде «воротника», «куртки», «полукуртки». Они носят сегментарный — диссоциированный характер — доминируют расстройства болевой и температурной при относительной сохранности глубокой чувствительности. Характерны безболевые ожоги и другие повреждения мягких тканей, которые наблюдаются у 15% больных и отмечаются преимущественно на руках. Расстройства болевой и температурной чувствительности, как правило, возникают в местах, где ранее отмечались боли. Это связано с постепенным разрушением серого вещества задних рогов, примыкающего к области центрального канала. Повреждение спинального ядра тройничного нерва может приводить к выпадению болевой и температурной чувствительности в наружных сегментах лица. Нарушения глубокой чувствительности возникают в поздней стадии заболевания при больших поперечных размерах сирингомиелической кисты. Они относятся к проводниковым нарушениям и связаны с растяжением и компрессией задних столбов. Высокая толерантность задних столбов спинного мозга к компрессии со стороны сирингомиелических кист связана с высокой степенью миелинизации проводников глубокой чувствительности.
Двигательные расстройства имеют место у 60-85% больных. К ранним двигательным нарушениям относятся атрофии мышц вследствие повреждения передних рогов. Поскольку образование полостей начинается в шейно-грудном отделе спинного мозга, первые амиотрофии обнаруживаются в мелких мышцах кисти. Процесс может быть двусторонним с самого начала или развивается последовательно в каждой руке. В дальнейшем отмечается похудание мышц предплечья, плеча, плечевого пояса, верхних межреберных промежутков.
Распространение полостей в продолговатый мозг может приводить к повреждению n. ambiguus с развитием пареза мягкого неба, глотки, голосовых связок. Значительно реже наблюдаются двигательные нарушения со стороны других черепных нервов. Описаны параличи мимических и жевательных мышц, наружной прямой мышцы глаза. Типична асимметричная атрофия языка. Часто наблюдается нистагм, как горизонтальный, так и вертикальный. Разрушение симпатических центров в спинном мозге сопровождается появлением синдрома Горнера с одной или с обеих сторон. В случае проводникового сдавления пирамидных путей в боковых столбах возникает нижний спастический парапарез. Функции тазовых органов нарушаются редко.
Очень характерны трофические нарушения. Гипертрофия тканей может наблюдаться на половине тела, одной конечности или даже в языке. В 20% случаев отмечаются нейроостеоартропатии (суставы Шарко). Наиболее часто поражаются плечевой и локтевой суставы, реже – суставы кисти, височно
нижнечелюстной, грудино-ключичный и ключично-акромиальный. Типично отсутствие боли при грубейших костно-суставных изменениях. Пораженный сустав часто увеличен в размерах, движения в нем сопровождается громкой крепитацией.
Трофические изменения кожи включают цианоз, гиперкератоз, гипергидроз, утолщение подкожного жирового слоя, особенно на руках; распухшие пальцы принимают вид «банановой грозди».
Как упоминалось, утрата болевой чувствительности обусловливает исключительную подверженность повторным травмам; заживление при этом происходит медленно. Может наблюдаться гнойное воспаление мягких тканей дистальных фаланг, некрозы костей.
Наиболее отчетливый симптомокомплекс наблюдается при сирингомиелии на фоне краниовертебральных аномалий и в идиопатических случаях. При развитии кист на фоне стеноза шейного отдела позвоночного канала или интрамедуллярных опухолей клинические проявления сирингомиелии
могут быть выражены слабо, и маскироваться расстройствами, связанными с первичным патологическим процессом .
Отдельно необходимо остановиться на экстраканальной сирингомиелии, возникающей вследствие гематомиелии, ишемии или посттравматического некроза мозговой ткани. При этом ядро клинической картины формируется в момент первичного поражения спинного мозга – травмы или инсульта.
Говорить о клинической значимости сирингомиелии можно только в тех случаях, когда клинические проявления поражения спинного мозга начинают прогрессировать через несколько месяцев или лет после первичного поражения, а при нейровизуализации выявляется интрамедуллярная киста, распространяющаяся за пределы первичного очага поражения. Учитывая эксцентричное расположение подобных кист типичные клинические проявления сирингомиелии (сегментарно-диссоциированные расстройства чувствительности) при этом практически не встречаются.
Нейровизуализация.
Основным методом инструментальной диагностики сирингомиелии является МРТ, при которой доступны оценке размеры, локализация, протяженность и внутренняя структура полости в спинном мозге, состояние субарахноидальных пространств спинного мозга, а также возможные патоморфологические изменения, послужившие причиной развития
сирингомиелии (мозжечковая эктопия, базиллярная импрессия, опухоль спинного мозга и т.д.). МРТ – исследование должно включать в себя сканирование в режимах Т1 и Т2 с обязательным изучением сагиттальных и коронарных срезов спинного мозга. МР – сигнал от содержимого сирингомиелических кист изоинтенсивен по отношению к ликвору.
Исследование должно начинаться с уровня максимально выраженных клинических проявлений. При обнаружении сирингомиелической кисты, верхний или нижний полюс которой не определяются, исследование необходимо расширить с захватом других отделов позвоночника до полной визуализации границ полости. При выявлении сирингомиелии необходимо
также проведение сканирования кранио-вертебрального перехода для выявления возможных аномалий строения этой области и дополнительное введение контраста при подозрении на интрамедуллярную опухоль. Стенки сирингомиелической полости никогда не накапливают контрастного вещества, МР – сигнал от содержимого полости после введения контрастного вещества также не меняется. По форме контуров кисты в сагиттальной плоскости в области ее полюсов можно косвенно судить о давлении в полости. Кисты с округлым контуром полюса имеют высокое давление, с заостренным контуром — низкое.
Компьютерная томография также позволяет визуализировать сирингомиелическую кисту. Она предоставляет информацию на аксиальных срезах, где кистозная трансформация мозга определяется в виде симптома “бычьего глаза». Более информативным является исследование на уровне шейного отдела спинного мозга, однако, сегментарную протяженность кисты по данным КТ – исследования оценить трудно. Сагиттальная реконструкция структур позвоночного канала основывается на аксиальных срезах, а визуализация кисты на грудном уровне затруднительна. Значительно лучше оценивается сегментарная протяженность кист в сагиттальной проекции при проведении МРТ.
Лечение.
Тактика лечения сирингомиелии определяется причинами ее развития и характером течения. При отсутствии прогрессирования симптоматики в идиопатических вариантах и на фоне краниовертебральных аномалий возможно динамическое наблюдение. В случае прогрессирующего течения —
оперативное лечение. При сирингомиелии на фоне стеноза позвоночного канала или опухоли спинного мозга лечебная тактика определяется не сирингомиелическим синдромом, а состоянием патологического процесса, вызывающего сирингомиелию.
Развитие техники хирургических вмешательств при сирингомиелии отражает эволюцию представлений о ее патогенезе. Первые попытки лечения
сирингомиелии были предприняты Abbe и Coley в 1892 году. Они вскрыли и опорожненили сирингомиелическую кисту, образование которой расценивали как дегенеративный процесс спинного мозга. В. 1926 году Puusepp oпубликовал 2 случая вскрытия сирингомиелической полости с последующим улучшением клинического состояния больных. После этого сирингостомические операции начали постепенно внедряться в практику, однако, стойкого клинического эффекта они в большинстве наблюдений не давали т.к. проводились без учета возможных этиологических механизмов развития сирингомиелии.
Патогенетические механизмы, описанные W.J. Gardner и B. Williams явились теоретической базой для возникновения современных методов хирургического лечения сирингомиелии. В настоящее время лечение сирингомиелии имеет два направления: 1)устранение причины сирингомиелии, 2)дренирование сирингомиелической кисты.
В зависимости от этиологии заболевания устранение причин сирингомиелии может заключаться в удалении опухолей спинного мозга, устранении стеноза позвоночного канала, а также в различных модификациях операций при аномалиях краниоспинального перехода. Устранение причин сирингомиелии создает условия для прекращения роста кист. После тотального удаления интрамедуллярных опухолей в большинстве наблюдений отмечается спадение кист.
Наиболее сложной проблемой является выбор метода операции при сирингомиелии, возникающей на фоне аномалий краниовертебрального перехода. W. J. Gardner, в соответствии со своей теорией, предложил операцию, которая была призвана ликвидировать сдавление структур заднего мозга в большом затылочном отверстии, как причинный фактор формирования сирингомиелической кисты. Она заключалась в широкой резекции чешуи затылочной кости и дужки первого шейного позвонка, рассечении спаек и сращений в области отверстия Мажанди, ревизии устья центрального канала и тампонирования его фрагментом мышечной ткани.
Операция завершалась пластикой твердой мозговой оболочки с целью формирования большой затылочной цистерны.
Концепция B. Williams послужила основанием изменения оперативной методики. Для устранения диссоциации краниоспинального давления автор рекомендовал следующие элементы оперативной техники :
1. Экономную резекцию чешуи затылочной кости для предотвращения дальнейшего опускания мозжечка в костный дефект;
2. Резекция миндаликов мозжечка для профилактики вторичной окклюзии ликворных путей;
3. Закрытие входа в центральный канал фрагментом мышцы, которая фиксировалась силиконовым шариком над входом в центральный канал и швом к задней поверхности продолговатого мозга для предотвращения его смещения.
Ранние публикации о результатах операций W.J.Gardner и B. Williams были оптимистичны, однако, в последующем отмечен высокий уровень послеоперационной смертности – 10%, что привело практически к полному отказу от их использования.
В последние десятилетия практика закрытия устья центрального канала была подвергнута серьезной критике. Анализ результатов показал, что закрытие входа в центральный канал не дает преимуществ по сравнению с операциями без этих процедур. Появившаяся в последние годы концепция
«несообщающейся сирингомиелии», подтвержденная данными МР – исследований, полностью отвергает патогенетическую целесообразность тампонирования устья центрального канала у большинства пациентов.
В настоящее время не существует стандартного объема вмешательства на структурах краниовертебрального перехода и задней черепной ямки при сирингомиелии на фоне краниовертебральных аномалий. В наиболее радикальном варианте современные операции включают резекцию задней полудуги атланта (и, если необходимо, второго шейного позвонка), резекцию чешуи затылочной кости с последующим вскрытием ТМО,
рассечением спаек в области отверстия Мажанди и субпиальной резекцией миндаликов мозжечка или без нее. Вмешательство заканчивается пластикой ТМО для формирования большой затылочной цистерны. Однако, значительная часть хирургов считает, что операции подобного объема нецелесообразны. Вмешательство достаточно ограничить дуротомией и пластикой ТМО, но не проводить вскрытия арахноидальной оболочки и манипуляций в области отверстия Мажанди. Данная позиция обосновывается тем, что при аномалии Киари 1-го типа (большинство пациентов с аномалиями краниовертебрального перехода у взрослых) гидроцефалия встречается крайне редко, а значит ликвороток через отверстие Мажанди сохранен, не смотря на опущение миндаликов мозжечка и их спаянность с продолговатым мозгом. Основным препятствием ликворотоку, создающим диссоциацию краниоспинального давления является отсутствие достаточной по объему большой затылочной цистерны и ее связи с ликвороносными пространствами спинного мозга. Поэтому основной целью операции является костно-дуральная декомпрессия краниовертебрального перехода, после которой на фоне снижения давления в этой области цистерна постепенно фомируется за счет растяжения ранее сжатой арахноидальной оболочки. Еще одним аргументом для отказа от вскрытия арахноидальной оболочки, по мнению сторонников сокрашения объема операции, является неизбежность повторного образования спаек вокруг отверстия Мажанди после их однократного рассечения.
В еще более упрощенном варианте исполнения операция при аномалии Киари 1-го типа может быть ограничена костной декомпрессией, рассечением уплотненной атланто-окципитальной мембраны, которая у этих больных часто представлена в виде плотной перетяжки, охватывающей дуральный мешок, и расслаиванием ТМО. Рассечение или удаление наружного листка ТМО, по мнению авторов, дает возможность оболочкам постепенно растянуться самостоятельно под давлением ликвора. После расслаивания ТМО возможно также подшивание оболочки к мышцам без
ее рассечения. В этом случае снижение давления в области краниоспинального перехода происходит на фоне растяжения ТМО за счет специальных швов, наложенных экстрадурально. Таким образом, экстрадуральные операции также подразумевают формирование большой затылочной цистерны, но только за счет растягивания ТМО.
В настоящее время предложено около 20 методик оперативных вмешательств, направленных на улучшение ликвороциркуляции в области краниовертебрального перехода. Имеется большое количество авторских методик, включающих дуротомию и пластику ТМО и не включающих полного рассечения твердой мозговой оболочки. Рандомизированного многоцентрового исследования для сравнения эффективности краниовертебральной декомпрессии с дуротомией и без нее не проведено, что не позволяет судить об эффективности операций с позиции независимой экспертизы. Описание преимуществ и недостатков различных методик, приводимые в литературе, основываются на мнении отдельных авторов, демонстрирующих собственные серии наблюдений. Сторонники вмешательств без рассечения ТМО указывают на более низкую частоту осложнений, легкое течение послеоперационного периода и быструю послеоперационную реабилитацию. Сторонники использования дуротомии и последующей пластики ТМО указывают на более высокую эффективность вмешательства, особенно в отдаленном послеоперационном периоде.
В целом, рассматривая эволюцию хирургических вмешательств при краниовертебральных аномалиях в сочетании с сирингомиелией, можно констатировать, что, не смотря на отсутствие единого стандарта операций, техника вмешательств в последние годы эволюционирует от максимально агрессивных к более щадящим методикам, позволяющим ускорить послеоперационную реабилитацию пациентов.
Отдельно необходимо отметить особенности тактики лечения небольшой группы больных с аномалией Киари в комплексе с сирингомиелией и гидроцефалией (редкие случаи при аномалии 1-го типа и частые при
аномалии 2-го типа, встречаемой преимущественно у детей). В качестве первого этапа операции у этих пациентов целесообразно использовать вентрикуло-перитонеальное шунтирование, при котором возможен регресс сирингомиелического синдрома и спадение сирингомиелической кисты без вмешательства на кранио-вертебральном переходе. Операция на кранио
вертебральном переходе у этих больных может быть проведена вторым этапом при неэффективности шунтирования.
Еще одна группа пациентов, требующая особого подхода к лечению – случаи сочетания базиллярной импрессии, аномалии Киари и сирингомиелии. У этих пациентов уменьшение размеров задней черепной ямки и каудальная дислокация мозжечка с блоком большой затылочной цистерны могут быть связаны с высоким стоянием зуба второго шейного позвонка. В качестве оперативного лечения первым этапом предлагается передняя декомпрессия краниовертебрального перехода — трансоральная резекция зуба, которая может быть выполнена без вмешательства на структурах задней черепной ямки. При отсутствии клинического эффекта от передней декомпрессии операция может быть дополнена стандартной костно-дуральной декомпрессией из заднего доступа. В подобных случаях декмпрессивное вмешательство из заднего доступа должна дополняться фиксирующей операцией.
После операций на краниовертебральном переходе в случаях нормализации ликвородинамики и устранении диссоциации краниоспинального давления клинические проявления сирингомиелии могут стабилизироваться или уменьшаться даже без значимых нейровизуализационных изменений размеров сирингомиелической кисты. Основной целью операции является
профилактика дальнейшего роста кист и прекращение прогрессирования сирингомиелического синдрома.
Со времени признания теории W.J. Gardner отмечено снижение частоты сирингошунтирующих операций, так как наиболее частой причиной сирингомиелии является аномалия Киари, а основой оперативной техники
при этой патологии стали операции на кранио-вертебральном переходе. С развитием микрохирургической техники и применением современных ареактивных шунтирующих систем ряд авторов вновь возвращается к их выполнению. В настоящее время эти операции выполняются, как правило, при идиопатической сирингомиелии или при отсутствии эффекта после операций на уровне кранио-вертебрального перехода. Наиболее распространена техника сирингосубарахноидального шунтирования. Доступ заключается в ляминэктомии (гемиламинэктомии) одного позвонка на нижнем уровне самого широкого участка кисты. Миелотомия длиной 5 мм производится либо в DRERZ-зоне, либо в зоне наиболее истонченного участка спинного мозга. Силиконовый катетер, используемый при люмбо перитонеальном шунтировании, вводится в сирингомиелическую кисту в оральном направлении на 2- 3 см. и подшивается к арахноидальной оболочке в месте миелотомии для предупреждения его смещения. Дистальный конец катетера устанавливается в субарахноидальном пространстве на протяжении 2-3 см., арахноидальная оболочка ушивается. Для предотвращения ликворного рефлюкса (заполнения сирингомиелической кисты из субарахноидального пространства через шунт) предложены сирингоплевральное и сирингоперитонеальное шунтирование, которые также могут быть выполнены с помощью люмбоперитонеального катетера.
К осложнениям, возникающим после сирингошунтирующих операций относят: локальное спадение стенок сирингомиелической полости с последующим развитием спаечного процесса, врастание глиальной ткани внутрь, расположенного в сирингомиелической полости, отрезка шунта, а также неконтролируемое снижение ликворного давления с развитием симптомов ликворной гипотензии при шунтировании в плевральную и брюшную полость.
В результате хирургического лечения симптомы сирингомиелии при аномалиях краниовертебрального перехода и в идиопатических случаях поддаются различной степени регресса у 30-45 % больных, стабилизация
процесса с остановкой прогрессирующего ухудшения отмечается у 45%. Операция не оказывает влияния на характер течения заболевания у 10-20 % пациентов. Летальность при этом виде патологии в настоящее время не превышает 1-2%.
При наличии положительной динамики уменьшение двигательных расстройств происходит у 25 % больных, регресс расстройств поверхностной чувствительности — у 30 % больных, парестезий — у 25 % больных. Рецидивы заболевания и дальнейшее его прогрессирование после временного улучшения или стабилизации наблюдаются у 20-40% больных. Это может быть связано с прогрессированием рубцово-спаечного процесса в области краниовертебрального перехода, дальнейшей каудальной дислокацией мозжечка в костный дефект, развитием спаечного процесса в месте сирингошунтирующей операции, смещением шунта и т.д. Плохими клиническими прогностическими факторами при хирургическом лечении сирингомиелии считают выраженные мышечные атрофии, грубые диссоциированные чувствительные расстройства на большей части поверхности тела, выраженный сколиоз, длительный анамнез заболевания.
Хирургическое лечение сирингомиелии требует детальной оценки морфологических изменений, приводящих к развитию полостей в спинном мозге, и клинических проявлений заболевания. Лучшие результаты хирургического лечения наблюдаются при операциях, выполняемых в ранние сроки после дебюта клинической картины заболевания т.к. при этом можно ожидать более отчетливый регресс неврологической симптоматики.
2.Клиническая картина при сирингомиелии
Симптоматика при сирингомиелии, прежде всего, выражается в выпадении чувствительности – тактильной и температурной – на определённых участках кожи, которые могут быть довольно обширны. Чаще всего это область туловища и рук. Наиболее распространенная шейная форма заболевания приводит к выпадению рефлексов рук и атрофии кистей с одновременным спастическим парезом ног и синдромом Горнера.
Когда же кисты распространяются на ствол мозга, наблюдается следующая картина:
- бульбарные расстройства (трудности с глотанием и речью);
- лицевая диссоциированная анестезия;
- нистагм.
Врождённая сирингомиелия характеризуется аномалиями развития (дизрафическими признаками), затрагивающими всё тело:
- полимастией;
- кифосколоизом;
- непомерно удлинёнными верхними конечностями.
В целом, клинические признаки можно условно разделить на три группы симптомов:
- Сегментарная диссоциированно-заднероговая форма нарушений чувствительности;
- Периферические парезы верхних конечностей;
- Сосудистые и трофические патологии, обусловленные вегетативными нарушениями.
В отличие от опухолевых заболеваний для клинической картины сирингомиелии характерно весьма медленное прогрессирование, но с выпадением чувствительности на больших площадях кожи. Больные до конца жизни полностью не теряют подвижность, хотя заболевание нередко приводит к артропатиям (увеличению и болезненности суставов).
Общесоматические проявления могут включать потерю веса, вялость конечностей и сильное ослабление мышечного тонуса. В сочетании со сниженной или выпавшей кожной чувствительностью такая симптоматика часто приводит к травмам и ожогам.
При сирингомиелии ряд рефлексов претерпевает патологические изменения (например, потоотделение может полностью пропасть или, напротив, усилиться в разы). Из-за нарушений кровоснабжения участки конечностей и туловища могут приобретать синюшный оттенок. Сама кожа при этом порой покрывается гнойниками и фурункулами из-за замедленного метаболизма. Зрачки у больных сирингомиелией сужены, опущено верхнее веко. Костные ткани по мере развития болезни теряют кальций, что приводит к изменениям скелета и травмам. Цереброспинальная жидкость при данном заболевании не изменена.
Посетите нашу страницу Неврология
Результаты и обсуждение
Всем пациентам диагноз СМ установлен после проведения МРТ, при этом клинические проявления заболевания на этот момент обнаружены только у 28 (70%) из них. Остальные пациенты не имели неврологической симптоматики. За период наблюдения пациентам выполнено от 1 до 8 контрольных МРТ исследований. По данным МРТ, сирингомиелия у 23 из них сочеталась с аномалией Киари, у 10 — с признаками арахнопатии, у 1 — с экстрадуральной компрессией, у 4 — с синдромом «укороченной конечной нити». Киста локализовалась на всем протяжении спинного мозга у 6 (15%) пациентов, у 12 (30%) — в шейном отделе, у 9 (22,5%) — на шейно-грудном уровне, у 10 (25%) — в грудном отделе спинного мозга и у 3 (7,5%) — на грудопоясничном уровне.
Симптомы, выявленные при обращении пациента за медицинской помощью, представлены в табл. 2.
Таблица 2. Клинические проявления сирингомиелии у обследованных пациентов
Функциональный статус пациентов был следующим: среднее значение по шкале Карновского — 74,7, среднее McCormick — 1,9, среднее mJOA — 13 баллов. Средняя протяженность сирингомиелической кисты составила 136 мм, а средний индекс Вакуэро — 38,2%.
Период наблюдения за 12 (30%) пациентами без неврологической симптоматики составил 62±13 мес. В течение этого времени только у 1 (8,3%) больной появились нарушения чувствительности в руках, которые со временем стали прогрессировать. Это стало поводом для определения у нее показаний к операции. За остальными больными (91,7%) продолжается динамическое наблюдение. Учитывая полученные данные, можно сказать, что наличие СМ без сопутствующей клинической симптоматики не является показанием к операции, так как состояние пациентов остается стабильным в течение длительного времени. За такими пациентами следует проводить динамичес-кое наблюдение и в случае появления неврологической симптоматики решать вопрос об оперативном лечении. По данным литературы, СМ имеет хроническое прогредиентное течение [1—3, 10]. В нашем исследовании такое течение отмечено у всех пациентов. Молниеносные формы описаны в единичных публикациях. Если организовать регулярное наблюдение за пациентом, то хирургическое лечение будет проведено вовремя, а риск развития необратимых неврологических нарушений минимален.
У 28 пациентов при выявлении СМ имелись те или иные неврологические симптомы. Несмотря на проводимое консервативное лечение, у 17 (60,7%) больных симптоматика стала медленно прогрессировать в динамике. Наиболее часто усугублялись двигательные нарушения. В нашей серии у 8 из 10 пациентов с моторным дефицитом он нарастал. Несколько реже нарастали нарушения функции тазовых органов (у 3 из 5 пациентов), чувствительные нарушения (у 7 из 24 пациентов) и атаксия (у 4 из 11 пациентов). С использованием метода дисперсионного анализа выявлена зависимость — наличие моторного дефицита у больного с СМ является предик-тором прогрессирования заболевания (r=0,68). Других закономерностей статистические методы анализа не выявили.
Функциональные изменения в спинном мозге, возникающие под действием кисты, могут носить необратимый характер, поэтому больным с прогрессированием заболевания показана операция. Целью операции является стабилизация состояния и предупреждение глубокой инвалидизации пациента. Особого внимания заслуживают больные с первичными двигательными нарушениями. Тактика лечения таких пациентов должна быть максимально агрессивна в плане хирургии.
В меньшинстве случаев — у 8 (28,6%) пациентов симптоматика за время наблюдения не изменилась, у 5 больных в этой группе жалобы появились в детстве и не прогрессировали. Улучшение общего состояния отметили 3 (10,7%) пациента, у двоих из них вид сирингомиелической кисты на МРТ не изменился, а у одного больного киста самостоятельно регрессировала через 2,5 года после выявления. Стабильное состояние больных с СМ может рассматриваться как повод для продолжения динамического наблюдения, и лишь при нарастании симптомов или увеличении размеров кисты пациентам показана операция.
Размеры кисты спинного мозга со временем изменились у 15 пациентов. Все изменения произошли у больных с неврологическими проявлениями на начало заболевания. У 1 (2,5%) пациента сирингомиелическая киста исчезла, у остальных 14 (35%) — увеличилась. В среднем киста выросла на 2,1 сегмента, а индекс Вакуэро увеличился на 9,6%. Все изменения в размерах кисты начинались через 32±20 мес. Нами выявлена зависимость между увеличением размеров кисты и прогрессированием клинических проявлений заболевания. У 12 из 14 пациентов с ростом кисты отмечалось прогрессирование неврологической симптоматики. Коэффициент корреляции между этими двумя показателями составил 0,71 (p<0,05). У 2 больных, несмотря на рост полостей в спинном мозге, новых симптомов не появилось. Это свидетельствует о том, что пациенты со стабильным или бессимптомным течением требуют динамического контроля. Учитывая медленное изменение размеров кисты, контрольные МРТ-исследования можно проводить с периодичностью 1 раз в 12 мес. Однако нужно сделать оговорку, что данный период между МРТ целесообразен только у больных со стабильным состоянием.
В результате проведенного анализа анкет выявлено, что 36 (90%) пациентов после МРТ и всестороннего обследования получили одну или несколько консультаций нейрохирурга, 12 пациентам предложена операция, от которой они отказались. Основные причины отказа — страх перед хирургическим вмешательством (66,7%) и недостаточная информированность пациента о заболевании, целях операции и ее риске (15%).
Исходя из сформулированных показаний к операции (появление или прогрессирование неврологической симптоматики), проведен анализ первичной медицинской документации, анкет и данных МРТ. Из 12 пациентов, которым предлагалась операция, мы определили показания только для 8 человек, остальные 4 пациента не имели неврологической симптоматики, а киста у них не увеличивалась в размерах. В то же время среди пациентов, которым, несмотря на полное обследование, операция не предлагалась, выявлено еще 11 человек, которым она была показана. Таким образом, в нашем исследовании показания к оперативному лечению определены у 19 (47,5%) больных.
3.Диагностика и лечение сирингомиелии
Диагноз «сирингомиелия» ставится на основании результатов всестороннего обследования. Общая клиническая картина и динамика в сочетании с данными рентгенографии и МРТ позволяют дифференцировать данное заболевание от других, схожих по симптоматике болезней.
Лечение обычно направлено на сохранение приемлемого качества жизни и снижению частоты периодов обострений, приводящих к выпадению функций и чувствительности на новых участках.
Симптоматическое лечение, а также меры, позволяющие снизить скорость прогрессирования патологии, включают:
- рентгенотерапию (снижает болевые ощущения и восстанавливает чувствительность кожи);
- прозериновую терапию (активизирует процесс межклеточной передачи импульсов);
- применение фосфора и радиоактивного йода для торможения процесса роста глиальных клеток, приводящего к образованию новых кистозных полостей в спинном мозге;
- бальнеотерапию;
- санаторно-курортное лечение.
По показаниям при сирингомиелии может также применяться хирургическое лечение. Целью операции обычно является устранение компрессии спинного мозга, нормализация циркуляции ликвора. Киты могут подвергаться дренированию в субарахноидальное пространство или брюшную полость, что снижает давление ликвора, уменьшает объём кист и скорость из роста.
О нашей клинике м. Чистые пруды Страница Мединтерком!