Невролог
СЕМЕНОВА
Ольга Владимировна
Стаж 5 лет
врач-невролог, заведующий кабинетом диагностики и лечения когнитивных расстройств
Записаться на прием
Полинейропатии (полиневропатии) — группа патологий, поражающих периферические нервы. Клиническая картина определяется формой заболевания, диагностированной у пациента. Специфические признаки — слабость и атрофия мышц, снижение сухожильных рефлексов, нарушение чувствительности, вегетативные расстройства. Лечение полиневропатии осуществляется неврологом. Основной задачей врача становится определение причины развития заболевания. Терапия носит симптоматический характер.
Причины
Причины, приводящие к развитию полинейропатии у пациентов, многообразны. Часто повреждения нервных клеток развиваются на фоне тяжелых отравлений метиловым спиртом, мышьяком или угарным газом. Аналогичным образом на состояние аксонов могут повлиять летучие соединения с высоким содержанием фосфора.
В отдельных случаях симптоматика патологии проявляется на фоне хронических интоксикаций человеческого организма, дифтерии, авитаминоза или сахарного диабета. Заболевание может развиться при уремии, циррозе печени, поражения почек, гипотиреозе или раке. Длительный прием пациентом амиодарона, изониазида или метронидазола может привести к манифестации полиневропатии.
Прогноз
Полинейропатия – опасное для человека заболевание. При отсутствии адекватной терапии заболевание прогрессирует и приводит к серьёзным последствиям. У пациентов может развиться мышечная слабость, снижение тонуса мускулатуры, а затем и полная атрофия мышц.
Пациенты вынуждены менять привычный образ жизни. Они утрачивают способность самостоятельно передвигаться и обслуживать себя в быту. Вследствие этого повышается уровень тревожности, развивается хронический депрессивный синдром. Чтобы избежать нежелательных последствий, улучшить качество жизни, при наличии признаков полинейропатии записывайтесь на приём к неврологу Юсуповской больницы, позвонив по телефону. Специалисты контакт центра предложат удобное время консультации врача, специализирующегося на лечении полинейропатий.
Записаться на приём
Виды
Неврологи выделяют два вида полинейропатий на основании патогенетических признаков поражения периферических нервов — аксональный и демиелинизирующий. Первая форма заболевания поражает длинные цилиндрические отростки нервных клеток, называемые аксонами. Вторая провоцирует утрату миелина миелинизированными нервными волокнами. Поздние стадии аксональных расстройств сопровождаются демиелинизацией. Первичные демиелинизирующие полиневропатии осложняются вторичным поражением цилиндрических отростков нервных клеток.
В процессе диагностики и лечения полинейропатий врачи могут использовать иные классификации заболевания. На основании клинической картины неврологи выделяют моторные, сенсорные и вегетативные полиневропатии. В чистом виде эти типы патологии встречаются редко: у большинства пациентов диагностируется поражение двух или трех видов нервных волокон (моторно-сенсорные, сенсорно-вегетативные и т. д.).
Изучение этиологии заболевания позволяет неврологам выделить наследственные, аутоиммунные, метаболические, алиментарные, токсические и инфекционно-токсические полиневропатии.
Полинейропатия
Полинейропатии, или множественные поражения периферических нервов, являются широко распространенными заболеваниями. Высокая подверженность дистальных участков нервов различным патологическим факторам легко объяснима особенностями строения нервных клеток. Питание и остальные метаболические процессы в отростках периферических нервов осуществляются за счет аксоплазматического тока веществ из тела клетки посредством специальной транспортной системы. А так как длина отростков во много тысяч раз превышает размеры самого тела нейрона, то концевые участки нервов являются чрезвычайно уязвимой зоной. При этом основными патогенетическими процессами чаще всего являются аксонопатия или демиелинизация нервных волокон.
Множество нозологических форм полинейропатий объясняется тем, что, по сути, это заболевание – проявление системного страдания периферической нервной системы при различных неблагоприятных условиях. При этом, несмотря на разнообразие клинических проявлений, синдромальная диагностика полинейропатий не вызывает сложностей. Для синдромаполинейропатии характерно наличие:
- слабости и/или атрофии мышц;
- снижения или выпадения сухожильных рефлексов;
- снижения чувствительности по полинейропатическому типу;
- болевого синдрома в дистальных отделах конечностей;
- вегетативных нарушений в виде расстройств деятельности сердечно-сосудистой, мочевыделительной систем, желудочно-кишечного тракта (ЖКТ), потоотделения и сексуальной функции.
Одними из ключевых критериев, позволяющих выделить полинейропатии из всего спектра поражений периферической нервной системы, являются преимущественно дистальное поражение и относительная симметричность патологического процесса.
Диагностики и причины заболения
Но если диагностика полинейропатии как синдрома, по мнению большинства неврологов, не вызывает значительной клинической сложности, то выделение этиологического фактора, послужившего причиной развития этого процесса, напротив, является относительно трудной задачей. В ряде случаев нозологическая принадлежность полинейропатии так и остается невыясненной. Во многих работах утверждается, что в неспециализированных клиниках количество полинейропатий неуточненной этиологии достигает 50%, а в специализированных – 25% случаев.
При этом поиск причины полинейропатии никак нельзя считать избыточным. Неоспоримым фактом является необходимость выделения этиологического фактора как основного определяющего момента для выработки терапевтической стратегии. Алгоритм диагностики полинейропатий может быть следующим:
- Сбор анамнеза.
- Неврологический осмотр.
- Общий осмотр.
- Электронейромиография (ЭНМГ).
- Лабораторные методы исследования.
- Инструментальные методы исследования.
- Исследование цереброспинальной жидкости.
- Биопсия нервов.
При сборе анамнеза в первую очередь необходимо обратить внимание на недавно перенесенные инфекционные заболевания, длительный прием лекарственных средств, условия работы и проживания, в частности, контакт с токсическими веществами. Семейный анамнез, наличие известных соматических заболеваний и особенности питания также являются определяющими факторами диагностического поиска. Ввиду высокой распространенности алкогольной полинейропатии необходимо особое внимание уделить свидетельствам хронической алкогольной интоксикации. Немаловажными диагностическими признаками являются скорость развития симптомов полинейропатии, течение заболевания и их связь с произошедшими жизненными событиями.
Осмотр пациента и методы исследования заболевания
Неврологический осмотр пациента предусматривает как выявление симптомов, характерных для полинейропатий, так и выделение ведущей формы данной патологии. Среди проявлений полинейропатий принято выделять моторные, сенсорные и вегетативные группы признаков. При этом каждая из этих групп может проявляться как негативными, так и позитивными симптомами (табл. 1).
В ходе неврологического осмотра при неясном характере полинейропатии необходима пальпация доступных нервных стволов. Их утолщение может быть свидетельством специфических видов полинейропатий (при лепре, саркоидозе, болезни Рефсума и т.д.). Обследование других систем и функций нервной системы также может дать возможность поставить нозологический диагноз.
Общий осмотр пациента с полинейропатией в условиях неврологического приема по большей части предусматривает осмотр кожных покровов и слизистых, исследование лимфатических узлов, пальпацию живота и измерение АД и пульса. Наличие отклонений в данных осмотра, свидетельствующее о соматической патологии или интоксикации, требует привлечения специалистов соответствующего профиля. ЭНМГ является одним из наиболее чувствительных методов диагностики полинейропатий и помогает выявить даже субклинические формы. В то же время этот метод исследования определяет неспецифические изменения и не может быть единственным при выставлении нозологического диагноза. Стимуляционная ЭНМГ позволяет оценить скорость и качество проведения импульсов по сенсорным и моторным волокнам периферических нервов, что необходимо для определения уровня и характера (аксонопатии или демиелинизации) поражения.
Лабораторные методы исследования направлены на выявление, в первую очередь, метаболических и токсических нарушений у пациента. Кроме клинического анализа крови целесообразно рекомендовать исследование уровня мочевины, креатинина, гликированного гемоглобина, проведение печеночных проб, ревмопроб. При подозрении на интоксикацию необходимо проведение токсикологического скрининга. При наличии показаний применяются инструментальные методы исследования соматического статуса, которые включают рентгенографию, ультразвуковое исследование и т.д. Отдельно следует отметить способы исследования вегетативной нервной системы, из которых наиболее доступной и информативной является кардиоинтервалография. Она позволяет судить как о состоянии вегетативной иннервации, так и об эффективности ее регулирующего влияния.
Исследование цереброспинальной жидкости вынесено отдельным пунктом в алгоритме обследования, поскольку ее проведение показано при подозрении на демиелинизирующую полинейропатию, острую или хроническую, а также при поиске инфекционных агентов или неопластического процесса.
Последний пункт предложенного алгоритма – биопсию нервов также нецелесообразно рекомендовать в качестве рутинного метода исследования. Однако она входит в перечень общих клинических критериев диагностики периферических нейропатий и может быть использована при необходимости подтверждения диагноза некоторых форм наследственных полинейропатий, поражения периферической нервной системы при амилоидозе, лепре, саркоидозе и т.д. Инвазивность, количество осложнений и побочных явлений при проведении биопсии служат существенными ограничивающими факторами проведения данной процедуры.
В результате проведенного диагностического процесса, как правило, удается выделить тот или иной вид полинейропатии по одному из предложенных способов классификации. Так, присоматической патологии наиболее часто выделяют следующие виды полинейропатий:
- Метаболические: уремическая, печеночная, амилоидная.
- Эндокринные: диабетическая, гипотиреоидная, гипертиреоидная.
- Токсические: алкогольная, лекарственная, свинцовая, мышьяковая.
- Инфекционные: дифтерийная, при лепре, СПИДе и т.д.
- Системные: при системной красной волчанке, узелковом периартериите, склеродермии.
- Паранеопластические.
Краткая клиническая характеристика наиболее часто встречающихся форм полинейропатий
Уремическая полинейропатия встречается практически у половины больных с хронической почечной недостаточностью. Характерны преимущественно сенсорные или сенсомоторные симметричные дистальные нарушения. Заболевание может дебютировать с крампи (болезненные судороги) и синдрома «беспокойных ног». Затем присоединяются дизестезии, жжение и онемение стоп. Гемодиализ, проводимый при данной патологии, имеет неоднозначное влияние. С одной стороны, отмечается его положительный эффект на течение полинейропатии, с другой – до четверти пациентов отмечают усиление сенсорных симптомов после начала этого вида терапии. Кроме того, формирование артериовенозной фистулы, ассоциированной с диализом, приводит к нарастанию ишемических механизмов повреждения периферических нервов. Печеночная полинейропатия возникает как при хроническом, так и при остром поражении печени. Наиболее частыми причинами являются первичный билиарный цирроз, алкогольный цирроз, гепатит С. Клиническая картина чаще всего представлена смешанной сенсо-моторной полинейропатией, которая сочетается с энцефалопатией. Признаки вовлечения вегетативной нервной системы – ортостатическая гипотензия, нарушение моторики ЖКТ – приводят к ухудшению прогноза у этой категории пациентов.
Амилоидная полинейропатия развивается у пациентов с первичным наследственным амилоидозом. Проявляется чаще всего болевыми синдромами в сочетании с нарушениями болевой и температурной чувствительности в дистальных отделах конечностей. Моторные и трофические расстройства возникают на поздних стадиях заболевания.
Диабетическая полинейропатия является наиболее распространенной и изученной формой соматических полинейропатий. Чаще всего представлена в виде дистальной симметричной сенсорной формы, которая отличается медленно прогрессирующим течением, начинается с утраты вибрационной чувствительности и выпадения коленных и ахилловых рефлексов. В то же время может проявляться в виде достаточно интенсивного болевого синдрома, с нарастанием алгий в вечернее и ночное время. Многообразие форм поражения периферической нервной системы при сахарном диабете (СД) не позволяет исключить из списка рассматриваемых полинейропатий и преимущественно вегетативную форму с минимальными сенсорными и моторными нарушениями. Она проявляется периферической вегетативной недостаточностью и помимо снижения качества жизни пациентов существенно ухудшает прогноз в связи с развитием вегетативной кардиальной недостаточности. Проксимальная моторная полинейропатия при СД встречается реже и характеризуется амиотрофией, сопровождающейся алгическими нарушениями.
Разновидности полинейропатии
- Алкогольная полинейропатия
Часто развивается подостро. Характерными симптомами являются парестезии в дистальных отделах конечностей, болезненность икроножных мышц во время пальпации, нейропатические боли, явления сенситивной атаксии. В дальнейшем развиваются слабость и парез конечностей, в частности при поражении малоберцового нерва с развитием перонеальной походки. Быстро развиваются гипотония, атрофия парализованных мышц. Сухожильные рефлексы сначала могут быть повышенными, а в дальнейшем снижаются или выпадают. Очень часто наблюдаются вазомоторные, трофические и секреторные расстройства: гипергидроз, отек дистальных отделов конечностей, нарушение их нормальной окраски, изменение температуры кожи. В дифференциальной диагностике этой формы полинейропатии большую роль играет ее сочетание с корсаковским синдромом.
- Лекарственная полинейропатия
Развивается на фоне длительного приема целого ряда медикаментов. Наиболее часто полинейропатия встречается при приеме изониазида, метронидазола, препаратов золота, кардиологических (амиодарон, гидралазин, пергексилин, новокаинамид), онкологических (винкристин, прокарбазин, цисплатин) препаратов. Главными дифференциально-диагностическими признаками данного вида полинейропатий при всем разнообразии клинической картины являются улучшение состояния после отмены препарата и нарастание симптомов после возобновления терапии.
- Свинцовая полинейропатия
Развивается в основном подостро, на протяжении нескольких недель. Заболеванию предшествуют явления общей астенизации, которые проявляются головной болью, головокружением, повышенной утомляемостью, раздражительностью, нарушением сна, снижением памяти. Клинический рисунок нарушения функции периферических нервов при этой форме полинейропатии характеризуется своеобразием: поражение двигательных волокон лучевых нервов предшествует остальным видам расстройств. Если процесс распространяется на нижние конечности, парализуются прежде всего разгибатели стопы. Вместе с параличом дистальных отделов конечностей возникает боль в конечностях и нарушается чувствительность по полиневритическому типу. Течение заболевания обычно длительное – месяцы, а иногда и годы, даже при адекватном лечении, поскольку свинец выводится из организма медленно.
- Мышьяковая полинейропатия
При повторных воздействиях небольших количеств мышьяка развивается дистальная симметричная сенсомоторная полинейропатия, при которой доминируют боли и нарушения чувствительности. В случае острого отравления развитие клиники полинейропатии следует за латентным периодом в 2–3 нед. При этом мышечная слабость развивается в основном в нижних конечностях. Имеются выраженные вегетативно-трофические расстройства: гиперкератоз, сухость и нарушение пигментации кожи, вазомоторные расстройства, отеки. На ногтях определяют утолщение в виде белой поперечной полоски (полоска Месса). Наблюдаются выпадение волос, трофические расстройства десен и неба (образуются язвы). Восстановление утраченных функций может продолжаться в течение многих месяцев. Диагностика строится на выявлении мышьяка в моче, волосах и ногтях.
- Дифтерийная полинейропатия
Обусловлена не воспалительным процессом, а токсическим влиянием коринебактерии дифтерии и аутоимунными сдвигами. Разрушение миелина со следующей дегенерацией нервных волокон начинается из конечных разветвлений нервов в мышцах. Генерализированная форма постдифтерийной полинейропатии развивается на 4–7-й нед., в период угасания инфекции. Проявляется периферическим парезом конечностей с арефлексией, затем присоединяются нарушения поверхностной и глубокой чувствительности с развитием сенситивной атаксии.
Полинейропатия при СПИДе встречается почти у 30% больных. Проявляется, как правило, дистальной симметричной, преимущественно сенсорной формой. Обусловлена в основном аксонопатией. Начинается с выпадения вибрационной чувствительности, характеризуется гипералгезией с выраженным болевым компонентом. Данное состояние может усиливаться прилечении инфекционной или неопластической патологии в связи с развитием лекарственной полинейропатии, к которой данная категория пациентов особенно предрасположена.
Полинейропатии при системных заболеваниях могут быть как обусловлены самим патологическим процессом, так и являться результатом поражения печеночной, почечной систем и проведенного вследствие этого лечения (препараты золота и др.). Могут наблюдаться поражения одного нерва, множественная мононейропатия, симметричная сенсорная или сенсомоторная полинейропатия. Паранеопластические полинейропатии не являются специфичными и встречаются достаточно редко. Проявляются преимущественно моторными, сенсорными или сенсомоторными симптомами. Для этого вида поражения периферической нервной системы характерно подострое развитие выраженного неврологического дефицита с последующей стабилизацией состояния, сопровождающееся воспалительными изменениями в цереброспинальной жидкости.
Принципы терапии полинейропатий при соматической патологии
Лечебные мероприятия при этой патологии должны проводиться с учетом традиционных направлений терапии: этиологического, патогенетического, симптоматического.
Этиологическое лечение, как следует из названия, будет учитывать ведущий этиологический фактор, вызвавший развитие данного вида полинейропатии. Необходимо отметить тот факт, что в ряде случаев устранение причины заболевания является неотъемлемым условием излечения (как при лекарственной полинейропатии). Но, к сожалению, не всегда это достижимо – например, при СД или системном аутоиммунном заболевании возможен только полноценный контроль симптомов. А иногда, как в случае с интоксикацией мышьяком или при дифтерийной полинейропатии, ведущий патологический фактор уже сыграл свою отрицательную роль, и дальнейшее воздействие на него лишено смысла. Не надо также упускать из внимания тот факт, что достаточно большой процент полинейропатий так и остается несистематизированным. Поэтому этиологическое лечение полинейропатий является желаемым, но не обязательным компонентом лечебного процесса, в отличие от патогенетической терапии.
Для патогенетического лечения необходимо воздействие на основной механизм, послуживший причиной развития полинейропатии. В случае демиелинизации и аксонопатии предпочтение отдается витаминотерапии, антиоксидантам и вазоактивным препаратам.
Из широкого спектра антиоксидантов в терапии заболеваний периферических нервов при соматической патологии различного генеза хорошо себя зарекомендовали препараты α-липоевой кислоты. Изучение механизма действия этого вида терапии у больных полинейропатией показало комплексное воздействие на нормализацию эндоневрального кровотока, редукцию оксидативного стресса и улучшение васкулярной дисфункции.
- В лечении витаминными комплексами при полинейропатиях предпочтение отдается витаминам группы В. Они оказывают метаболическое влияние на аксональный транспорт и процессы миелинизации в периферических нервных волокнах.
- Кроме того, воздействие витаминов группы В, в первую очередь тиамина, на центральную нервную систему опосредовано через метаболизм γ-аминомасляной кислоты и серотонина и вызывает анальгетический эффект.
- Известно, что тиамин, локализующийся в мембранах нервных клеток, оказывает существенное влияние на процессы регенерации поврежденных нервных волокон, а также участвует в обеспечении энергетических процессов в нервных клетках, нормальной функции аксоплазматического тока.
- Пиридоксин поддерживает синтез транспортных белков в осевых цилиндрах, кроме того, в последние годы доказано, что витамин В6 имеет антиоксидантное действие.
- Цианокобаламин влияет на мембранные липиды и участвует в биохимических процессах, обеспечивающих нормальный синтез миелина; необходим для нормального кроветворения и созревания эритроцитов, обладает анальгетическим эффектом.
Коферментные формы цианокобаламина – метилкобаламин и аденозилкобаламин – необходимы для репликации и роста клеток. В этой связи данные витамины группы В часто называют нейротропными. Комбинация этих витаминов оказывает положительное действие и на сосудистую систему: так, например, комбинация различных витамеров пиридоксина угнетает агрегацию тромбоцитов, реализуя свой эффект опосредованно через активацию рецепторов к простагландину Е.
Кроме того, недостаток каждого из витаминов группы В может сыграть свою отрицательную роль в формировании клинических проявлений полинейропатий при соматической патологии. При хроническом дефиците тиамина в пище развивается дистальная сенсорно-моторная полинейропатия, напоминающая алкогольную и диабетическую полинейропатии. Дефицит пиридоксина приводит к возникновению дистальной симметричной, преимущественно сенсорной полинейропатии, проявляющейся ощущением онемения и парестезиями в виде «покалывания иголками». Недостаток цианокобаламина проявляется в первую очередь пернициозной анемией. У многих больных с дефицитом витамина В12 развивается подострая дегенерация спинного мозга с поражением задних канатиков, а у относительно небольшого числа больных формируется дистальная сенсорная периферическая полинейропатия, характеризующаяся онемением и выпадением сухожильных рефлексов.
Таким образом, применение комплекса витаминов группы В нашло место во многих клинических рекомендациях по лечению полинейропатий. И одним из представителей грамотно составленных поливитаминных препаратов является Нейромультивит. Сочетанное применение тиамина гидрохлорида в дозе 100 мг, пиридоксина гидрохлорида – 200 мг, цианокобаламина – 200 мкг позволяет достичь значительного нейротропного эффекта, приводящего к благоприятным изменениям в метаболизме нервных волокон. При полинейропатиях различного генеза применение Нейромультивита способно улучшать как структурное, так и функциональное состояние периферической нервной системы.
Определенным преимуществом обладает и лекарственная форма препарата Нейромультивит – таблетка, покрытая пленочной оболочкой. Для пациентов с комплексной соматической патологией применение инъекционных средств зачастую связано с нарастанием постинъекционных осложнений, болевых ощущений и, как следствие, хронического стресса, который значительно понижает их приверженность к терапии. Прием Нейромультивита 2–3 р./сут во время еды является достаточно удобной формой терапии.
Третье направление терапевтической стратегии – симптоматическое лечение полинейропатий. В этом случае из всего комплекса проблем на первый план выходят нарушения вегетативной функции и болевые синдромы. В ряде случаев противоболевая терапия получает поддержку еще на этапе патогенетического лечения. Так, комплексное применение витаминов группы В оказывает доказанное положительное влияние на антиноцицептивную систему, что является крайне важным при лечении нейропатической боли. Коррекция нейропатического болевого синдрома требует применения специфических анальгетиков – антидепрессантов и антиконвульсантов. Но сочетанное влияние витаминов группы В и нестероидных противовоспалительных препаратов способно существенно уменьшить спектр неприятных ощущений. Так, применение препарата Нейродикловит, в котором комплекс витаминов группы В сочетается с диклофенаком (50 мг), успешно приводит к снижению болевых ощущений у пациентов с различными видами полинейропатий.
Наиболее сложной клинической задачей является терапия вегетативных нарушений у пациентов с различными видами полинейропатий. При этом прогноз у них существенно ухудшается вследствие именно нарушения вегетативной регуляции – из-за его негативного влияния на работу сердечно-сосудистой системы. Единых рекомендаций по коррекции данных патологических состояний в настоящее время не разработано. В основном отдается предпочтение немедикаментозным методам терапии ортостатической гипотензии. Таким образом, диагностика и лечение полинейропатий при соматических заболеваниях являются непосредственной задачей врача-невролога, при решении которой возможно влияние как на состояние периферической нервной системы пациента, так и на прогноз ведущего заболевания и качество жизни этой категории больных в целом.
Литература
- Баранцевич Е.Р., Мельникова Е.В., Скоромец А.А. Патогенетические аспекты неврологических расстройств при сахарном диабете // Ученые записки СПбГМУ им. И.П. Павлова. 1998. Т. 5. № 2. С. 26.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Воробьева О.В. Полинейропатии. Возможности альфа-липоевой кислоты в терапии полинейропатий, ассоциированных с соматическими заболеваниями // Здоровье Украины. 2007. № 6/1. С. 52–53.
- Курушина О.В., Рыбак В.А., Барулин А.Е., Саранов А.А. Психофизиологические аспекты формирования хронических болевых синдромов // Вестник Волгоградского государственного медицинского университета. 2010. № 02. С. 52–54.
- Левин О.С. Полинейропатии. М.: МИА, 2005. 496 с.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
- Вгownlee М. Biochemistry and molecular cell biology of diabetic complication // Nature. 2007. Vol. 414 (6865). Р. 613–820.
- Granados-Soto V., Sanchez-Ramirez G., La-Torre M.R. et al. Effect of diclofenac on the antiallodinic activity of vitamin B12 in a neuropathic pain model in the rat // Proc West Pharmacol Soc. 2004. Vol. 47. P. 92–94.
- Zambelis T., Karandreas N., Tzavellas E. et al. Large and small fiber neuropathy in chronic alcohol–dependent subject // J Periph Nerv Sys. 2005. Vol. 10. P. 375–338.
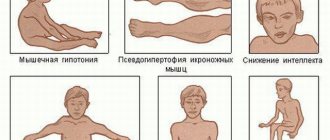
Симптоматика патологии
Во время осмотра пациента невролог выявляет признаки поражения моторных, сенсорных и вегетативных волокон. Степень вовлеченности этих структур в патологический процесс определяет клиническую картину заболевания. Так, при обнаружении у мужчин и женщин профессиональной полинейропатии неврологи фиксируют сенсорно-вегетативные симптомы (которые связаны с регулярной фиксацией мышц в состоянии статического напряжения).
Преобладание моторных признаков патологии становится причиной развития парезов верхних и нижних конечностей. При отсутствии лечения у пациента атрофируются отдельные группы мышц, в т. ч. дыхательные (на фоне синдрома Гийена-Барре). Позднее снижаются сухожильные рефлексы, человек с трудом выполняет элементарные действия — застегивание пуговиц или завязывание шнурков.
Сенсорная симптоматика развивается симметрично, на ранних этапах затрагивая стопы и кисти пациентов. Расстройство чувствительности проявляется по-разному. Пациенты могут ощущать покалывание, жжение, онемение, боль. На поздних стадиях заболевания взрослые и дети сталкиваются с нарушениями болевой и температурной чувствительности кожных покровов.
Вегетативные нарушения сопровождаются иссушением кожи, нарушением регуляции сосудистого тонуса. Со временем у пациентов появляются признаки тахикардии и нестабильной работы желудочно-кишечного тракта. Мужчины могут столкнуться с эректильной дисфункцией.
Лечение полинейропатии
Больному, у которого диагностировали полинейропатию верхних или нижних конечностей, необходимо подготовиться к длительному комплексному лечению, так как дело не ограничивается борьбой с симптомами, которых не видно на фото. При заболевании разрушаются нервные волокна. Чтобы их восстановить потребуется много времени и сил.
Изначально терапия начинается с воздействия на причину, вызвавшую болезнь, то есть с лечения главного заболевания или стабилизации состояния больного. Например, если причиной возникновения стал диабет, то сначала важно снизить уровень сахара в организме, а при инфекционно-аллергической причине полинейропатии следует сначала бороться с инфекцией, а лишь потом купировать симптомы. При дефиците витаминов группы В врачи сначала восполняют нехватку, затем лечат полинейропатию. Если причиной заболевания служат нарушения в правильной работе эндокринной системы, показана терапия гормонами. Если болезнь сопровождается сильным болевым синдромом, то назначается обезболивающее внутрь и местно.
Максимально распространена при лечении полинейропатии терапия витаминами. Положительный результат дают медицинские препараты, которые улучшают микроциркуляцию крови, тем самым воздействуют на качество питания нервных волокон. В ходе лечения широко применяются физиотерапевтические методики, в том числе и электрофорез.
Если лечение увенчалось успехом и нервные волокна восстановились в полном объеме, рано расслабляться и возвращаться к привычному образу жизни. Необходимо провести курс восстановительной терапии, так как при заболевании страдают мышцы, потому что недостаток движения приводит к стремительному ослаблению мышечной ткани. Чтобы вернуть былую подвижность, необходимо провести долгую работу и приложить массу усилий, воспользоваться помощью сразу нескольких специалистов.
При реабилитации показан лечебный массаж. Он может длиться 30, 40 или 60 минут, в зависимости от тяжести проблемы и необходимости. Качественный массаж улучшает эластичность, тонус мышечных и других тканей, уменьшает напряжение, оказывает положительное воздействие на степень подвижности суставов, улучшает обменные процессы и обращение лимфы, снижает уровень стресса и повышает иммунитет.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки. При серьезных поражениях, когда полное восстановление работоспособности верхней или нижней конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий. Схема реабилитационных мероприятий назначается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
При лечении острой полинейропатии важно сохранить у пациента подвижность суставов, даже если у него уже образовались пролежни. Поэтому следует несколько раз в сутки проводить пассивные или активные лечебные упражнения, направленные на увеличение диапазона движения. Важно уделить внимание замещающему лечению в кровати и растяжке. Во время острой фазы необходимо контролировать болевые ощущения и снимать их обезболивающими препаратами.
Пациентам с синдромом Гийена-Барре при необходимости проводить респираторную поддержку. А также следует уделить время обучению пользованию различными вспомогательными средствами.
Лечение хронической полинейропатии заключается в поддержке при ходьбе, назначении прогрессивных тренингов. Особое место при терапии занимает исключение осложнений. При помощи физиотерапевта проводятся специальные упражнения, укрепляющие мышцы и исключающие перенапряжение. Дополнительно применяются такие методы терапии, как:
- ручная;
- изокинетическая;
- изотоническая;
- изометрическая.
При деятельной терапии необходимо научиться правильному использованию вспомогательных средств, в том числе и протезов, компенсирующих слабую работу мышц. Также терапевт обучает правильному поведению в домашних условиях, что уменьшает риск падения и получения бытовых травм и позволяет безопасно справляться с повседневными делами.
Диагностика
Первичные симптомы полинейропатии выявляются неврологом в процессе осмотра пациента. Следующим этапом диагностики становятся лабораторные исследования. Ребенку или взрослому назначаются общеклинический и биохимический анализы крови, генетические и иммунологические тесты. В отдельных случаях выполняется забор биоптата из периферического нерва. Гистологический анализ полученного материала позволит врачам установить характер повреждений нервных волокон.
Ключевым аппаратным методом диагностики полиневропатии остается электромиография. В ходе процедуры врачи исследуют биоэлектрические потенциалы мышц пациента. ЭМГ позволяет оценить интенсивность патологического процесса и исключить из анамнеза ребенка или взрослого другие неврологические заболевания.
Лечение
Терапия наследственных форм полинейропатии носит симптоматический характер. Аутоиммунные расстройства доводятся до стадии ремиссии. Диабетический, алкогольный и уремический типы патологии требуют сочетания медикаментозной терапии и ЛФК. На фоне дифтерийной полиневропатии пациентам назначается искусственная вентиляция легких.
Современная фармакология не может предложить страдающим от полинейропатий лицам препараты, эффективно устраняющие повреждения цилиндрических отростков нервных клеток или миелинизированных нервных волокон. Паллиативная терапия включает витаминные комплексы и нейротрофические средства.
Лечение порфирийных полиневропатий предполагает применение глюкозы и обезболивающих препаратов. При демиелинизирующей форме заболевания пациентам назначается мембранный плазмаферез, дополняемый инъекциями иммуноглобулина. При их недостаточной эффективности врачи применяют глюкокортикостероидные средства — преднизолон или его аналоги.
Лечение диабетической полинейропатии нижних конечностей осуществляется не только неврологом — пациенту необходима консультация эндокринолога. При интенсивных болях мужчины и женщины получают трициклические антидепрессанты, прегабалин и габанетин.
Симптоматика токсических полиневропатий становится менее явной при исключении контактов ребенка или взрослого с токсином. При интоксикации лекарственными препаратами врач корректируют суточную дозу, получаемую пациентом.
Хирургическое вмешательство на фоне полинейропатии выполняется при деформации стоп и развитии контрактур суставов. В этом случае пациенту предстоит длительный период реабилитации. При лечении уремической полиневропатии ребенку или взрослому может потребоваться трансплантация почки.
Симптомы токсической полинейропатии
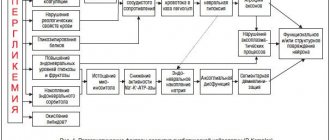
В зависимости от условий воздействия, строения токсического вещества, его нейротоксического потенциала патологические процессы при полинейропатии протекают остро, подостро или хронически. Проявлением острого нейротоксического действия является нарушение проведения нервных импульсов по двигательным и вегетативным волокнам и блокады или извращения поступающей сенсорной информации.
При полинейропатиях – клинических синдромах, характеризующихся диффузным поражением периферических нервных волокон, единицей поражения являются волокна, которые входят в состав различных нервов. Вероятность поражения зависит от их длины, калибра, интенсивности обмена веществ. Клинические проявления при полинейропатиях – распространённых, симметричных, обычно дистальных и прогрессирующих поражениях, широко варьируют. Они различаются скоростью прогрессирования, выраженностью симптомов, соотношением чувствительных и двигательных расстройств, наличием симптомов раздражения.
Токсическая полинейропатия нижних конечностей начинается с парестезий (ощущения ползания мурашек) и болей в стопах, затем в кистях рук. Интенсивность боли быстро становится нестерпимой. У некоторых пациентов в процесс вовлекаются кончик носа, ушные раковины. Их беспокоят боли в зубах и зуд дёсен в области верхней челюсти, непродолжительная заложенность носа.
Процесс при полинейропатии распространяется снизу-вверх: на нижних конечностях – до коленных суставов, на верхних – до плечевого пояса. Сначала обнаруживается поражение нижних конечностей. Неврологи диагностируют угасание ахиллова рефлекса, нарушения чувствительности в виде «носков». Затем развиваются вялые параличи с постепенным угасанием рефлексов. Коленные и брюшные рефлексы сохранены, иногда усилены, симметричны. У пациентов возникает страх возникновения боли от прикосновения к предметам, что приводит к вынужденному положению ног и рук. Отмечаются следующие симптомы:
- болезненность при пальпации кожных покровов конечностей и при надавливании точек выхода второй ветви тройничного нерва;
- гиперестезия (повышенная чувствительность кожи) по типу высоких носков и чулок;
- нарушение проприоцептивной чувствительности (ощущения положения частей собственного тела относительно друг друга и в пространстве);
- снижение мышечного тонуса и силы;
- гипотрофия (уменьшение массы) мышц конечностей.
При прогрессировании заболевания появляются отёки стоп и нижней трети голеней, кистей. У некоторых больных токсической полинейропатией развиваются трофические язвы, раздражение кожи в связи с тем, что они, пытаясь уменьшить боль, принимают холодные водные ванночки для конечностей. У других заболевших наблюдаются атрофические изменения кожи кистей. Иногда отслаивается эпидермис кистей и стоп, гиперкератоз (избыточное разрастание рогового слоя эпидермиса) и мозаичная пигментация. Снижается аппетит, нарушается сон, развивается тяжёлый невроз. Отмечается бледность кожных покровов лица, умеренная тахикардия (учащение частоты пульса).
Периферическую нейропатию иногда вызывают лекарственные препараты:
- хлорамфеникол;
- колистин;
- фенелзин;
- эрготамин.
Смешанная сенсорно-двигательная полинейропатия развивается вследствие неконтролируемого приёма этамбутола, изониазида, метронидазола, стрептомицина, хлорпропамида. Преимущественно двигательную полинейропатию вызывает амфотерицин В, сульфаниламиды, амитриптилин, циметидин, противостолбнячный анатоксин. Нейротоксическое действие является одним из побочных эффектов лекарственных препаратов для лечения злокачественных новообразований и иммуносупрессоров. Полинейропатии нередко встречаются при острых и хронических интоксикациях металлами и солями мышьяка, олова, таллия, парами цинка.
Неврологи Юсуповской больницы устанавливают диагноз токсической полинейропатии на основании характерного анамнеза, выяснения причины хронической интоксикации, данных неврологического исследования. Проводят электроэнцефалограмму, ЭКГ, доплеровское исследование сосудов головного мозга и подтверждением диагноза являются результаты электронейромиографии.