Парестезия представляет собой онемение конечностей или других областей, которое сопровождается субъективными симптомами, например, жжением или покалыванием. Во многих случаях болезнь излечима – для терапии используют лекарственные препараты и физиотерапевтические процедуры. При необходимости может быть назначена хирургическая операция.
Парестезия: что это
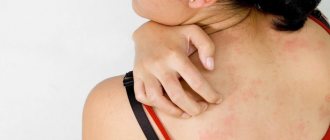
Под этим термином имеют в виду нарушение чувствительности, при котором человек ощущает жжение, покалывание или «ползание мурашек». Это субъективные ощущения, связанные с объективными причинами. Как правило, они связаны с раздражением нерва, который залегает близко к поверхности коже. Это может быть результатом удара, механического давления или на фоне временного нарушения кровоснабжения.
Основные факторы, приводящие к парестезии:
- длительное сдавливание, например, конечности;
- остеохондроз любого отдела позвоночника;
- опухоли разной природы (доброкачественные, онкологические);
- жгуты, которые накладывают для остановки кровотечений;
- травмы нервного окончания;
- ожог, воздействие высокой температуры (из-за этого могут возникнуть проблемы с чувствительностью языка, губ);
- воспаления в тканях сосудов, которые обеспечивают снабжение нервных клеток кровью;
- сахарный диабет и другие гормональные расстройства;
- отравление химическими ядами, биологическими токсическими веществами;
- дефицит отдельных витаминов группы В;
- железодефицитная анемия;
- перемежающаяся хромота;
- атеросклероз;
- неправильное положение ночью (во время сна);
- механические удары.
Перед тем как лечить парестезию конечностей
Очень важно перед тем, как начинать лечить парестезию конечностей, провести дифференциальную диагностику и исключить вероятность развития опасных инфекций и злокачественных новообразований, которые сдавливают нервное волокно. Для диагностики заболевания, вызывающего парестезию конечностей как клинический симптом своего течения, применяется следующие методы обследований:
- рентгенографический снимок позвоночника (при парестезии верхних конечностей нужно сделать снимок шейного и шейно-грудного отдела, при поражении нижних конечностей – поясничного и пояснично-крестцового);
- ангиография и нейромиография – позволяют оценить проводимость нервного импульса и состояние сенсорных аксонов;
- допплерография кровеносных сосудов позволяет исключить атеросклероз, сужение просвета на фоне сахарного диабета и развития варикозного расширения вен;
- УЗИ мягких тканей для исключения риска развития очаговых инфекций и опухолей;
- МРТ и КТ в случае затруднения с постановкой точного диагноза.
Начать диагностику можно с посещения невролога. В Москве этот доктор ведет первичный бесплатный прием пациентов в нашей клинике мануальной терапии. Запишитесь на прием в удобное для визита время.
Виды парестезии
Выделяют 2 основные формы заболевания – проходящая и хроническая. В первом случае покалывание, жжение и другие неприятные ощущения проходят самостоятельно, без применения лекарств и хирургического вмешательства. Например, если человек длительное время пребывал в неудобной позе, достаточно сменить положение, выполнить упражнение, и парестезия пройдет без дополнительного лечения.
Однако бывают и хронические парестезии. Они связаны с поражением разных отделов нервной системы. В свою очередь, их разделяют на несколько типов:
- Первичные – на фоне инфекции, например, ВИЧ, опухолевые или атоуиммунные.
- Вторичные – на фоне алкоголизма, недостатка витаминов группы В, при нарушениях обменных процессов, например, в случае сахарного диабета.
Редко парестезия проникает себя как онемение губ, языка либо подбородка. Причем возникают подобные явления из-за стоматологического вмешательства (удаление зубов мудрости).
Еще одна разновидность – акропарестезия. Это сильные боли в руках или ногах, связанные с болезнью Фабри либо недостатком кальция, нарушениями в работе периферических нервов. Основные симптомы – покалывание, онемение, жжение, а также оцепенелость в конечностях, в особенности в пальцах.
ПОЧЕМУ НЕМЕЕЮТ КОНЕЧНОСТИ?
Парастезии – почему и от чего?
Бывает ли такое, что у вас вдруг немееют руки или «сводит» ногу? Возможно вы спали в неудобной позе, к примеру, свернувшись калачиком в «Сапсане» Питер – Москва или долго сидели, не двигаясь, держа на руках маленького ребенка и понимая, что одно неловкое движение – и он проснется. Неприятное чувство и ощущение беспомощности в такие моменты и болезненно, и довольно сильно раздражает. Многие полагают, что причиной временной «потери» той или иной конечности является препятствие притока крови к ноге или руке, что может вызвать, например, покалывание и неспособность управлять этой частью тела в течение минуты или нескольких минут. Однако, причины онемения конечностей куда более сложны, а в некоторых случаях могут свидетельствовать о серьезных проблемах со здоровьем.
Парестезия — один из видов расстройства чувствительности, характеризующийся спонтанно возникающими ощущениями жжения, покалывания, ползания мурашек, онемения.
ОТДЕЛЯЕМ НЕПРИЯТНОСТЬ ОТ УГРОЗЫ.
Онемение конечностей условно можно разделить на:
- Опасное;
- Безопасное.
Под безопасным онемением или проходящей парестезией врачи-остеопаты и неврологи подразумевают онемение в результате длительного пребывания в одной позе, «тугой» и затянутой одежды, обуви или аксессуаров (к примеру, узкое голенище дорогущих итальянских сапог, туго затянутый ремешок от элитных наручных часов и проч.). Такой вид онемения не вызван внутренними заболеваниями и сопровождается неприятными покалываниями. Но откуда они берутся?
В результате длительного сдавливания (представьте, что вы дремали, подложив под голову руку и проснулись с онемевшей рукой) — нервные пути оказываются зажаты, поверхностно залегающие нервы механически раздражены и временно не в полном объеме посылают «сообщения», мозг на некоторый период теряет «связь» с конечностью. Конечность как будто «спит», а когда мы меняем положение тела и давление исчезает, начинает просыпаться. Этот процесс сопровождается ощущением покалывания, так как нервы конечностей возобновляют связь с мозгом, а как только нормальная связь налажена и импульсы передаются в обычном режиме, ощущение покалывания исчезает. Дискомфорт и болезненные ощущения – это неприятный, но очень эффективный способ, подаренный нам природой, с помощью которого организм предупреждает мозг о том, что что-то не так. Если связь одной из конечностей с мозгом прервана слишком долго, то это может привести к повреждению нервов.
А теперь рассмотрим «опасное» онемение, которое происходит регулярно и само по себе в независимости от внешних факторов, положения тела, позы или сдавливания. Если часто или периодически вы ощущаете онемение в конечностях (руках или ногах) или в любой другой области тела — это может свидетельствовать о самых разных заболеваниях. Подобный вид онемения конечностей называется хронической парестезией. Хронические парестезии часто возникают как симптомы поражений различных отделов нервной системы. Это могут быть первичные расстройства: инфекционные, опухолевые поражения нервной системы, нейродегенеративные или аутоиммунные процессы и ряд других. Парестезии также могут возникать при вторичных поражениях нервной системы, развивающихся как осложнения уже протекающих заболеваний.
В то время как наиболее распространенный способ временно испытать парестезию — долго сидеть со скрещенными руками или ногами, существуют другие формы парестезии, которые могут иметь долгосрочные последствия или наоборот длиться лишь несколько секунд. Страдать от различных невропатий, например, туннельного запястного синдрома можно годами, а вот испытать боль, неприятное покалывание и онемение, ударившись локтем, можно крайне ярко, но коротко. Более того, к парестезии может привести любовь к перцу чили, так как он способна вызвать ощущение покалывания во рту из-за болевого рецептора, который реагирует на капсаицин. Парестезией называют и онемение языка, щеки, подбородка вследствие удаления зуба мудрости.
ЧТО НЕЛЬЗЯ ОСТАВИТЬ БЕЗ ВНИМАНИЯ.
Невропатии (нейропатии) — это поражения одного и более нервов, возникающие, как правило, вследствие их повреждения, сдавливания или интоксикации, а также нарушения питания нервных тканей. Узнайте больше на сайте Специализированного медицинского центра ЭВО.
Периферическая невропатия — это повреждения вне головного и спинного мозга. В зависимости от того, какие волокна (чувствительные, двигательные или рецептурные) повреждены, симптоматика сопровождается снижением чувствительности (вплоть до полного ее отсутствия) и деятельности мышечного аппарата, а в тяжелых случаях — ограничением подвижности конечности и нарушением работы внутренних органов. Первым тревожным сигналом при этом как раз и служат парастезии: ощущение мурашек, внезапная неловкость, онемения и покалывания, непроизвольные сокращения мышц (тики). В более серьезных случаях возникают затруднения при сгибании и разгибании суставов.
Таким образом, если вы не просто «отлежали» ножку или отсидели другое очаровательное место, а стали замечать постоянно возвращающуюся проблему конечностей, то не стоит игнорировать консультацию невролога и врача остеопата с дальнейшей диагностикой и лечением. В наших клиниках ЭВО мы используем комплексные методы лечения, которые направлены на устранение первопричины, снижение болевого синдрома, восстановление функций поврежденного нерва и профилактику рецидива заболевания. Основой нашего подхода к неврологической патологии является не только фармакотерапия, но в первую очередь остеопатическая и мануальная терапия, физиотерапия, рефлексотерапия, апитерапия, гируотерапия, биопунктура, массаж, ЛФК и т.д.
Сопутствующие заболевания
Парестезия нередко развивается на фоне таких патологий:
- ишиас;
- спондилез шейный;
- нейропатия диабетического типа;
- миелит поперечного типа;
- синдром беспокойных ног (покалывание и жжение в ногах).
При возникновении осложнений болезнь может быстро прогрессировать. Поэтому пациенты с перечисленными заболеваниями должны периодически проходить медицинское обследование.
Гиперестезия (повышенная чувствительность зубов) — симптомы и лечение
Лечение гиперестезии направлено на то, чтобы снизить скорость течения жидкости в дентинных канальцах. Этого можно достигнуть следующими способами:
- закупоркой микропор эмали с помощью десенситайзеров — препаратов, снижающих чувствительность зубов;
- уменьшением размеров микропор с помощью минерализующих средств, например, гелей с высоким содержанием фтора и кальция. К ним относятся гели R.O.C.S. Medical Minerals, GC Tooth Mousse;
- закрытием или сужением дентинных канальцев с помощью лазера [14];
- препарированием и пломбировкой зуба при кариозных поражениях;
- операцией на десне при её опущении в результате пародонтоза;
- исправлением прикуса.
В 1935 г. стоматолог L. Grossman выделил основные свойства идеального средства для борьбы с гиперестезией [12]. По его мнению, оно должно быстро и действовать, долгое время быть эффективным, не раздражать пульпу, не провоцировать боль и не изменять цвет зубов. Таких препаратов сейчас довольно много. Десенсибилизирующие средства (снижающие чувствительность зубов) выпускают в форме геля, зубной пасты, ополаскивателя, лака и др. Чаще всего используют зубные пасты.
При гиперестезии лёгкой степени, как правило, достаточно аппликаций различных растворов.
Препарат ремодент в форме 3 % водного раствора для аппликаций наносится на участки гиперестезии на 15-20 мин. Чтобы курс лечения был действенным, необходимо сделать 8-28 таких аппликаций (по одной 2 раза в неделю), пока не будет достигнут положительный результат. Иногда 3 % раствор ремодента используют в качестве ополаскивателя (4 раза в неделю). Полный курс включает около 40 процедур.
Стронция хлорид используется в форме 25 % водного раствора и 75 % пасты. При втирании пасты появляются устойчивые соединения стронция с твёрдой тканью зуба. Это средство является хорошей профилактикой гиперестезии после препарирования зубов и снятия зубных отложений.
Для устранения гиперестезии также используют 30 % водный раствор цинка хлорида. После него проводят аппликацию с 10 % раствором калия ферроцианида. Он запечатывает канальцы образующимся осадком. Длительность аппликаций — одна минута. Также показано использование пасты, в состав которой входят щёлочи: натрия гидрокарбонат, карбонат натрия, калия, магния. Она притягивает к себе дентинную жидкость, которая содержится в микропорах эмали, и снижает чувствительность зубов.
Современным средством лечения гиперестезии является бифлюорид-12 — специальный бесцветный лак, содержащий фтор, и флюокаль — стоматологический гель с содержанием натрия фторида. Они аккуратненько наносится на зубы кисточкой либо поролоновым тампоном. Оба средства создают покрытие, которое насыщает эмаль и дентин ионами фтора, что приводит к снижению чувствительности. Флюокаль также может использоваться в форме раствора для аппликаций. Обычно курс лечения такими аппликациями включает всего 2-3 процедуры. Лак, как правило, используется как вспомогательный метод, усиливающий действие основного препарата [15].
Устранение гиперестезии с помощью лазера, как показали исследования, является предпочтительным методом лечения. Оно направлено на сужение канальцев дентина с помощью объединения белков дентинной жидкости, частичного подплавления твёрдых тканей и расслабления внутренних нервных рецепторов. Побочных эффектов у лазеротерапии нет [15].
Лечение генерализованной гиперестезии направлено на устранение причины заболевания, поэтому оно не только снимает симптомы, но и влияет на ход развития болезни. Лечение должно быть комплексным. Помимо терапии основной причины гиперестезии, необходимо восстановить минеральный состав эмали и дентина, нормализовать содержание фосфора и кальция в организме. Для этого назначают глицерофосфат кальция, кламин или фитолон, а также поливитаминные препараты. Приём фосфорно-кальциевых средств на протяжении всего курса лечения обеспечивает хороший прогноз. В противном случае восстановление нормальной чувствительности будет длительным.
Чтобы устранить боль в начале лечения помимо использования зубной пасты с фосфатом требуется электрофорез 2,5 % раствором глицерофосфата кальция. Курс такой физиотерапии составляет 10 сеансов. При гиперестезии на фоне нарушения неврологического статуса показано использование гальванического воротника по Щербаку (также не менее 10 сеансов).
Как показали исследования, эффект комплексного лечения гиперестезии наступает быстро и сохраняется довольно долго. Содержание фосфата и кальция в тканях зуба увеличивается, уровень кальция и фосфата в крови нормализуется.
Во время лечения гиперестезии любой степени необходимо:
- подобрать средства индивидуальной гигиены;
- контролировать вредные привычки (не кусать ногти, карандаши);
- скорректировать рацион (исключить газировку, липкие сладости, чаще употреблять овощи, фрукты и молочные продукты);
- надевать на ночь каппу (при бруксизме) [14].
Основные симптомы
К основным симптомам заболевания, вне зависимости от вида, относятся:
- онемения – слабые и сильные;
- покалывание;
- чувство жжения;
- ощущение, что по телу «ползают мурашки».
Косвенными признаками являются:
- побледнение кожи;
- ранее не наблюдавшееся выпадение волос;
- снижение температуры (только в пораженной области).
Часто эти симптомы возникают в стопах, в шее, особенно с боку, на кистях рук, в области головы. В норме подобные ощущения постепенно проходят без лечения. Но если они повторяются снова и снова, приобретают выраженный, длительный характер, это явно говорит о развитии заболевания. В таких случаях нужно обратиться к врачу для прохождения диагностики и лечения.
Данный симптом может встречаться в рамках поражения нервной и сердечно-сосудистой систем различной этиологии. Среди наиболее известных причин онемения в руках – остеохондроз шейного отдела позвоночника, туннельные синдромы, синдром Рейно, невриты, диабетическая, токсическая и другие нейропатии, нейроциркуляторная дистония, а также более редкие состояния – рассеянный склероз, атеросклероз сосудов верхних конечностей, опухоли головного мозга и другие заболевания. В некоторых случаях онемение и другие неприятные ощущения могут приводить к значительному снижению качества жизни, в других –приводить к таким осложнениям, как некротическое изменение тканей (например, при атеросклерозе), присоединение других симптомов при опухолях нервной системы – служить плохим прогностическим признаком.
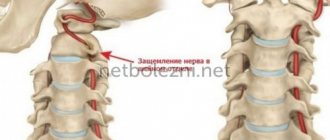
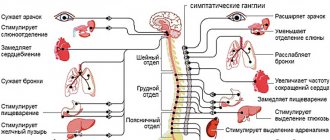
Остеохондроз шейного отдела позвоночника – это хроническое дистрофическое заболевание, которое поражает межпозвонковые диски с постепенным их разрушением (образованием пролапса, грыжевых выпячиваний) и возникновением клинической картины сдавления, растяжения спинномозговых корешков, спинного мозга, а также рефлекторного раздражения мышц и связок. Онемение в данном случае отмечается обычно только с одной стороны (может провоцироваться неправильным положением во время сна), как и другие симптомы: головные боли, напряжение мышц шеи, корешковый болевой синдром. К основным методам диагностики следует отнести методы визуализации шейного отдела позвоночника – рентгенография, КТ и МРТ, которые позволяют выявить характерные изменения (нестабильность пораженного сегмента, снижение высоты межпозвонкового диска, грыжи, поражение связок и мышц). Лечение обычно симптоматическое, включает режим физической нагрузки, ЛФК, мануальную терапию, физиотерапию, болеутоляющие и миорелаксирующие препараты на время обострений, в тяжелых случаях используют методы хирургического лечения.
Одним из самых частых туннельных синдромов является сдавление срединного нерва (карпальный туннельный синдром). К причинам развития данной невропатии относят факторы, приводящие к сужению канала запястья, в котором проходит срединный нерв. Онемение и неприятные ощущения в виде покалывания, жжения локализуются в данном случае в области большого и указательного пальца с ладонной стороны. К основным методам диагностики относят клинический (тест Тинеля) и электронейромиографию. Лечение может быть консервативным (использование глюкокортикостероидов, ношение ортеза), так и хирургическим – иссечение связки, ограничивающей канал.
Синдром Рейно – это состояние, которое возникает в результате нарушения регуляции сосудистого тонуса и сопровождается спастическими реакциями мелких сосудов кисти в ответ на физическое или эмоциональное влияние. Клиническая картина представлена атаками сосудистого спазма в области 1-4 пальцев кисти с характерной сменой окраски кожных покровов (побледнение, посинение и покраснение) с ощущением онемения и жжения. Встречается как первичный синдром Рейно, так и вторичный – на фоне других заболеваний (склеродермия, СКВ, дерматомиозит). Диагностика обычно основана на характерной клинической картине. Для лечения используют препараты – антагонисты кальция, ингибиторы специфических ферментов, аналоги простагландинов, сосудорасширяющие средства.
Сахарный диабет на поздних стадиях может поражать нервные волокна, приводя к развитию как дистальной (нижних конечностей), так и проксимальной (верхней конечности) нейропатии. При этом снижается чувствительность, появляются ощущения жжения, онемения и боли, особенно в ночное время суток, в дальнейшем может присоединяться поражение двигательных нервов со снижением силы в конечностях и деформацией. Диагностика на поздних этапах болезни обычно не представляет трудностей и обычно диагноз уже известен пациентам. В других случаях для постановки диагноза необходимо определить уровень глюкозы, определить функцию внутренних органов, которые могут поражаться при диабете (почки, сетчатка, сердечно-сосудистая система), а также провести электронейромиографию для подтверждения поражения нервов и степени его выраженности.
Атеросклероз сосудов верхних конечностей на первом этапе проявляется судорогами, онемением, жжением и похолоданием конечностей на фоне нагрузки, однако по мере прогрессирования болезни (увеличении атеросклеротической бляшки и все большего ограничения кровотока по пораженному сосуду) симптомы сохраняются и в покое, а в дальнейшем без соответствующего лечения может возникнуть некроз и гангрена пальцев. Диагностика помимо клинического обследования включает визуализацию нарушений кровотока (контрастная ангиография, ультразвуковые методы обследования). Радикальное лечение осуществляется только хирургическими способами (удаление бляшки, пластика сосуда, шунтирующие операции).
Для диагностики и лечения онемения рук на первом этапе необходимо обратиться к врачу-терапевту, который поможет выявить дополнительные симптомы и назначить необходимые методы обследования и консультации других специалистов.
Диагностика болезни
Для определения заболевания врач проводит визуальный осмотр, изучает анамнез и жалобы пациенты. Например, проверяется состояние кожного покрова, его цвет и температура. Также проводятся лабораторные процедуры диагностики:
- анализ крови;
- токсикологический анализ;
- МРТ позвоночника, головы;
- УЗИ шейных сосудов;
- рентген ног;
- диагностика щитовидной железы.