Медуллобластомы- это опухоли мозжечка, которые составляют 30-40% всех опухолей задней черепной ямки у детей. Медуллобластома считается одной из наиболее злокачественных опухолей головного мозга у детей. Новые методы лечения и диагностики больных значительно улучшили прогноз, однако и до настоящего времени не выработано оптимального алгоритма лечения этого заболевания.
В возрасте до 15 лет встречают до 65-85% медуллобластом. Пик заболеваемости приходится на возраст 5-7 лет. Мальчики заболевают чаще девочек и их соотношение колеблется от1,7:1 до 2,5:1.
Этиология
Медуллобластомы относят к группе эмбриональных нейроэпителиальных опухолей. Считается, что медуллобластомы развиваются из клеток наружного зернистого слоя мозжечкаи заднего мозжечкового паруса. Выделяют 2 типа медуллобластом: медуллобластомы «классического» типа и дисмопластические медуллобластом.
Медуллобластомы диссеменируют по ликворной системе, давая метастатические узлы в субарахноидальном пространстве головного и спинного мозга, в стенках желудочков, в области хиазмы, в базальных отделах головного Мозга. Крайне редко метастазы располгаются экстракраниально — в костный мозг, легкие, печень.
Клиническая картина
Для медуллобсластом характерна та же симптоматика, что и для других опухолей данной локализации.
Все признаки растущей опухоли мозжечка можно разделить на три группы:
общемозговые (развиваются из-за повышения внутричерепного давления);
отдаленные (возникают на расстоянии, то есть не непосредственно рядом с опухолью)
очаговые (собственно мозжечковые).
Почти во всех случаях эти три группы симптомов возникают одновременно друг с другом, просто выраженность тех или иных признаков варьируется. Во многом это определяется направлением роста опухоли и сдавлением отдельных рядом расположенных структур.
Особое расположение мозжечка в полости черепа обуславливает некоторые особенности клинического течения его опухолей. Возможна клиническая ситуация, когда первыми признаками опухоли становятся общемозговые и даже отдаленные симптомы. Это связано с тем, что мозжечок располагается над IV желудочком и стволом головного мозга. Поэтому иногда первыми симптомами новообразования мозжечка становятся признаки поражения ствола мозга и нарушения оттока ликвора из IV желудочка, а не самого мозжечка. А поражение ткани мозжечка компенсируется какое-то время, а значит, не проявляет себя ничем.
Очаговая симптоматика :
Мозжечок состоит из нескольких частей: центральной – червя и расположенных по бокам от него гемисфер (левого и правого). В зависимости от того, какую часть мозжечка сдавливает опухоль, возникают различные симптомы.
Если поражается червь, то появляются следующие симптомы: нарушение стояния и ходьбы. Человек покачивается при ходьбе и даже в положении стоя, спотыкается на ровном месте и падает. Походка напоминает передвижение пьяного, на поворотах «заносит» в сторону. Чтобы устоять на месте, ему необходимо широко расставить ноги, балансировать с помощью рук. По мере роста опухоли неустойчивость проявляется даже в положении сидя.
Если опухоль растет в зоне одного из полушарий мозжечка, то нарушаются плавность, точность и соразмерность движений на стороне опухоли (то есть слева или справа). Человек промахивается при попытке взять какой-то предмет, у него не получается выполнить действия, связанные с быстрым сокращением мышц-антагонистов (сгибателей и разгибателей). На стороне поражения снижается мышечный тонус. Меняется почерк: буквы становятся крупными и неровными, как бы зигзагообразными. Возможны нарушения речи: она становится скандирущей, разделенной на слоги. Появляется дрожание в конечностях на стороне опухоли, которое усиливается к концу выполняемого движения.
Поскольку опухоль растет, то постепенно симптомы поражения червя и полушарий перемешиваются, процесс становится двусторонним.
Помимо вышеизложенных признаков, у больного может выявляться нистагм.
Близость опухоли мозжечка к IV желудочку становится причиной нарушения циркуляции спинномозговой жидкости. Развивается внутренняя гидроцефалия с головными болями, приступами рвоты и тошноты. Перекрытие отверстий IV желудочка может сопровождаться синдромом Брунса. Это может возникать при резкой смене положения головы (особенно при наклоне вперед), в связи с чем опухоль смещается и перекрывает отверстия для циркуляции ликвора. Синдром проявляется резкой головной болью, неукротимой рвотой, выраженным головокружением, временной потерей зрения, помрачением сознания. Одновременно появляются нарушения деятельности сердца и органов дыхания, представляющие опасность для жизни.
Отличительной особенностью медуллобластом от других опухолей данной локализации является только короткий анамнез заболевания — чаще всего от 3 меясцев до полугода, реже — дольше( при современных методах диагностики). Как правило, заболевание манифестирует головной болью, тошнотой, появлением мозжечковой и стволовой симптоматики, застойными дисками зрительных нервов, что обусловлено развитием окклюзионной гидроцефалии и непосредственным местным воздействием опухоли. Гидроцефалия различной степени выраженности диагностируют в большинстве случаев ( до 85%).
К особенностям течения опухолей мозжечка
Актуальность проблемы.В структуре опухолей задней черепной ямки новообразования мозжечка занимают около 70,6-73,6% [1]. Опухоли мозжечка могут быть как доброкачественными (астроцитомы), отличающиеся медленным ростом, так и злокачественными, инфильтративно растущими (медуллобластомы). Медуллобластомы составляют около 20,0 % всех первичных опухолей центральной нервной системы у детей. В США ежегодно на 1 миллион белого населения выявляют 2 новых случая медуллобластом, на 1 миллион чернокожего — 1 случай, ежегодно в возрасте до 18 лет выявляют 1700 заболевших детей, [4]. У взрослых они чрезвычайно редки — ежегодно 5—6 новых случаев на 10 миллионов [5,6]. Ежегодно с опухолями мозжечка болеют в России 1,4 на 100000 детей в возрасте до 16 лет, что составляет примерно 450 новых случаев в году [2].
В структуре заболеваемости определяются 2 пика — от 3-х до 4-х и от 8-и до 9-и лет [7]. Синдром внутричерепной гипертензии и гидроцефалия клинически проявляются головной болью, нередко вынужденным положением головы, тошнотой, рвотой. Возможны расстройства сознания, судорожные припадки [8].
Медленный рост опухоли, расположение в непосредственной близости от ликворосодержащих пространств создают хорошие условия для развития компенсаторных механизмов головного мозга, в силу чего клинические проявления возникают на более поздних этапах заболевания, когда опухоль достигает больших размеров и представляет определенные сложности для хирургического лечения [3] .
Поражение мозжечка, прежде всего его червя вызывает нарушение статики тела — способности поддержания стабильного положения его центра тяжести, обеспечивающего устойчивость. При расстройстве указанной функции возникает статическая атаксия. Больной становится неустойчивым, поэтому в положении стоя он стремится широко расставить ноги, балансирует руками. При изолированном поражении гемисфер наблюдаются координаторные нарушения, сопровождающиеся неустойчивостью, раскачиванием тела и падением [4].
До сих пор и нередко больные с такими патологиями принимают неквалифицированное лечение в течение длительного времени у педиатров, инфекционистов, неврологов, госпитализируются в нейрохирургические отделения в запущенных, декомпенсированных состояниях.
Уместно отметить, что несмотря на наличие многочисленных работ, освещающих течение, методов лечения опухолей мозжечка, в них клинические симптомы, особенно, ранние признаки представлены не достаточно и поэтому проведение новых исследований в этом направлении считаем целесообразным.
Цель исследования. Целью нашегоисследования явилось изучение особенностей клинического течения опухолей мозжечка.
Материалы и методы исследования. В настоящее исследование включены данные клинико-неврологических обследований 35 больных (21 женщин, 14 мужчин). Средний возраст пациентов составил 30 лет (соответствующей вариацией от 3 до 69 лет), находившихся в стационарном лечении в отделении нейрохирургии клиники Самаркандского медицинского института (СамМИ) по поводу опухолей мозжечка с 2012 г по 2014 года. В нее вошли 10 (28,5%) пациентов с опухолями, локализующихся в черве мозжечка, 8 (22,8%) пациентов в мосто-мозжечковом углу, 8 (22,8%) пациентов в левой гемисфере, 5 (14,2%) пациентов в правой гемисфере, 4 (11,4%) пациента в IV-м желудочке. Всем больным проводилось комплексное обследование, включая компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Результаты исследования и их обсуждение. Клиническая картина опухолей мозжечка характеризовалась постепенным прогрессированием мозжечковых и мозжечково-вестибулярных симптомов, связанных с локальным поражением мозжечковой ткани, стволовым синдромом, зависящим от сдавления ствола на уровне задней черепной ямки, а также от нарушения функции черепно-мозговых нервов и синдромом повышения внутричерепного давления, обусловленным желудочковой гидроцефалией.
Ранним симптомом заболевания являлся головная боль, которая частенько сопровождалось рвотой. К числу ранних симптомов опухолей мозжечка также можно отнести нарушение координации, нистагм, мышечную гипотонию.
Постепенное прогрессирование внутричерепного давления сопровождалось рвотой у 28 больных (80,0%), она нередко наблюдалось одновременно головокружением у 9 больных (25,7%), вынужденным положением головы и туловища (табл.1).
Таблица 1. Частота встречаемости неврологических симптомов при опухолях мозжечка
Наиболее часто встречаемым симптомом при опухолях мозжечка являлась гипотония мышц в конечностях, которая наблюдалось у 34 больных (97,1%). Нарушение позы и положения выявлено у 32 больных (91,4%), которое проявлялось с фиксированным положением головы и запрокидыванием ее назад или наклоном вперед.
Для опухолей мозжечка характерными были нарушения функции черепно-мозговых нервов (80,0%), среди глазодвигательных нарушений наиболее отчетливыми были четверохолмные парезы и параличи взора вверх, отмечавшихся у 13 больных (37,2%), свидетельствующие о прогрессировании сдавления ствола. Спонтанный нистагм отмечался у 29 больных (82,8%), парез отводящего нерва у 3 больных (8,6%), лицевого у 10 больных (28,6%), слухового и языкоглоточного по 1 больному (2,9%), относящихся к поздним симптомам, при этом парезы мягкого неба выявлялись преимущественно на одной стороне.
Угрожающими для жизни больных с опухолями мозжечка являлся синдром опущения миндалины мозжечка и ущемление ее в большое затылочное отверстие. Симптомы окклюзионного приступа были обусловлены с быстро нарастающей задержкой оттока спинномозговой жидкости из желудочковой системы в результате полной (или почти полной) или временной облитерации (закупорки) путей оттока, наблюдавшихся у 19 больных (54,3%). Продолжительная гипертензия способствовала возникновению окклюзионной гидроцефалии, которая отмечалось у 16 больных (45,7%). Окклюзионная гидроцефалия также сопровождалось внутрижелудочковой гипертензией и сдавлением ствола головного мозга.
Выводы:
1. Ранним симптомом опухолей мозжечка является головная боль, которая сопровождается рвотой, нарушением координации, нистагмом и мышечной гипотонией.
2. Прогрессирование общемозговых симптомов зависит от или полной частичной блокады путей ликвороциркуляции, окклюзии желудочковой системы. К ведущим общемозговым симптомам относятся головная боль (88,6%), рвота (80,0%), головокружение (25,7%).
3. Опухоли мозжечка характеризуется прогрессированием очаговых симптомов. Среди очаговых симптомов доминируют гипотония мышц (97,1%), нарушение координации (91,4%), спонтанный нистагм (82,8%) и нарушение функции черепно-мозговых нервов – парез глазодвигательного (37,2%), лицевого (28,6%), отводящего (8,6%) нервов.
4. Определение закономерностей возникновения, прогрессирования перечисленных симптомов опухолей мозжечка способствует к своевременному выявлению, предотвращению опасных для жизни осложнений опухолей мозжечка.
Диагностика
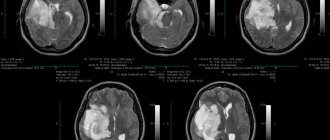
Основными методами диагностики на сегодняшний день являются КТ и МРТ. Как праивло, опухоль располагается по средней линии(85%), реже — в гемисферах мозжечка (15%). Чаще всего это отграниченные, хорошо накапливающие контрасное вещество образования, растущие в просвет либо полностью заполняющие IV желудочек. Гетерогогенность контрастного усиления обусловлена обычно обусловлена участками некроза в опухоли. Наиболее чувствительный меторд визуализации — МРТ с контрастным усилением. На сагиаттальных срезах можно точнее установить отношение опухоли к верхнему червю, покрышке среднего мозга, вене Галена, цервикомедуллярному переходу. Однако, даже МРТ не всегда позвоялет ответить на вопрос, прорастает ли опухоль дно ромбовидной ямки.
На КТ медуллобластомы обычно гипер- или изоплотные, на МРТ в Т1- взвешенном изображении имеют сниженный сигнал, что позволяет отличить их от других опухолей.
Опухоли задней черепной ямки
Эпендимома
Эпендимомы составляют примерно 6–12% всех интракраниальных опухолей и встречаются в основном у детей и подростков (средний возраст около 6 лет). Существует второй возрастной пик – в 30–40 лет.
Эпендимомы возникают из эпендимальной выстилки желудочков и центрального канала спинного мозга. Они являются медленно растущими, солидными, хорошо отграниченными опухолями, которые скорее смещают, чем инфильтрируют окружающую паренхиму головного мозга и классифицируются по системе ВОЗ как опухоли II степени злокачественности.
Радиологические находки
Частыми признаками являются наличие кровоизлияния и кальцификации. Кистозные изменения чаще встречаются при супратенториальных эпендимомах.
КТ
Эпендимомы обычно изоденсивны по сравнению с мозгом при КТ без контраста. Большие участки кальцификации (50%), кисты (15%), кровоизлияния (10%) являются частыми признаками и обусловливают гетерогенный внешний вид опухоли.
МРТ
При МРТ эпендимомы выглядят хорошо отграниченными новообразованями, несколько гипоинтенсивными в сравнении с серым веществом на изображениях при коротком TR и гиперинтенсивными при длинном TR. Кистозные участки (более гиперинтенсивные) и кальцификаты (гипоинтенсивные) создают гетерогенный вид на изображениях при длинном TR. Присутствует умеренное накопление контраста в солидном узле. Распространение через отверстия из четвертого желудочка в мостомозжечковый угол или в большую затылочную цистерну является характерным признаком этих опухолей и может помочь при дифференцировании с другими опухолями ЗЧЯ детского возраста.
Глиома ствола головного мозга
Глиомы ствола головного мозга представляют исключительно гетерогенную группу опухолей головного мозга и составляют примерно 15% всех детских новообразований ЦНС.
Клиническая симптоматика зависит от вовлечения в опухоль ядер черепных нервов и проводящих путей ствола.
Радиологические находки
Глиомы ствола возникают в мосту (наиболее часто), среднем или продолговатом мозге и могут быть диффузными, фокальными и смешанными. Большинство глиом ствола (60%) считаются опухолями низкой степени злокачественности, хотя часто встречается гистологическая гетерогенность даже внутри одной опухоли.
КТ
При КТ в типичных случаях глиома ствола выглядит как фокальная, гипо- и изоденсивной плотности, с расширением моста, с чрезвычайно варьирующим усилением, которое со временем может изменяться. Степень усиления достоверно не коррелирует со злокачественностью опухоли или с уровнем выживаемости. Однако наличие гиподенсивных зон и вовлечение всего ствола мозга коррелирует с неблагоприятным исходом.
МРТ
При МРТ выявляется типичное удлинение T1 и T2. Изображения при длинном TR позволяют лучше оценить истинную распространенность опухоли в силу гиперинтенсивного контраста с нормальным белым веществом. Гидроцефалия – редкий признак глиом ствола вследствие их медленного роста. Кровоизлияния или кисты встречаются в 25% случаев, чаще при фокальном, а не диффузном росте. Примерно одна треть изображений этих опухолей усиливается после введения контрастного вещества. Накопление последнего не является надежным прогностическим признаком.
Гемангиобластома (ангиоретикулема)
Гемангиобластома (ангиоретикулема) – доброкачественная, обычно одиночная опухоль сложного гистогенеза. Наиболее частым местом возникновения опухоли является гемисфера мозжечка, далее следуют шейный отдел спинного мозга, продолговатый мозг и большие полушария (редко). Могут встречаться узловая, кистозная и смешанная формы.
Клинические симптомы связаны с окклюзионной гидроцефалией.
Радиологические находки
МРТ
Наиболее частым видом на изображениях (60% всех случаев) является хорошо отграниченная кистозная опухоль с интенсивно накапливающим контраст муральным узлом. Вследствие того что сосудистое питание опухоли целиком происходит из мягких оболочек, узел, представляющий собственно опухоль, практически всегда располагается поверхностно. При МРТ гемангиобластома выглядит как кистозная опухоль, гипоинтенсивная относительно серого вещества на изображениях при коротком TR и гиперинтенсивная при длинном TR. Окружающий отек может присутствовать или отсутствовать. Иногда выявляется спонтанное кровоизлияние. Вследствие высокой васкуляризованности данного новообразования на изображениях могут выявляться извитые участки отсутствия сигнала от потока в опухолевом узле, отмечается также интенсивное накопление контраста. До 40% гемангиобластом являются целиком солидными опухолями с плохо выявляемыми краями и усилением солидной части.
Ангиография
В клинически подозрительных случаях, если при КТ и МРТ получен негативный результат, может помочь ангиография, выявляющая небольшой (иногда менее 1 см), хорошо васкуляризованный узел.
Источник
- В. Н. Корниенко ОПУХОЛИ ГОЛОВНОГО МОЗГА НИИ нейрохирургии им. Н. Н. Бурденко РАМН, Москва
- Radiopaedia
1. Brain imaging. Laurie A. Loevner. St. Louis : Mosby, c1999. ISBN:032300430X (find it at amazon.com)
- 2. Pediatric neuroimaging. A. James Barkovich. Philadelphia, PA : Lippincott Williams & Wilkins, c2005. ISBN:0781757665 (find it at amazon.com)
- 3. Diagnostic Neuroradiology. Valery N. Kornienko, Igor Nikolaevich Pronin. Springer ISBN:3540756523 (find it at amazon.com)
Стадии опухоли и метастазирование
Среди многих факторов, которые влияют на прогноз болезни, чрезвычайно важным является степень распространенности опухоли. Здесь учитывают два основных параметра: размер и инфильтративность первичной опухоли (Т-стадия) и степень ее диссминации или метастазирования ( М-стадия).
Т-стадия
Т1 — опухоль менее 3 см в диаметре: в крыше IV желудочка, черве, или гемисфере мозжечка.
Т2 — опухоль более 3 см в диаметре, поражает одну близлежащую структуру или частично заполняет IV желудочек.
Т3а — поражает две прилежащие структуры или заполняет IV желудочек с распространением в водопровод мозга или в отверстия Мажанди и/или Люшка.
Т3b — опухоль прорастает дно IV желудочка и заполняет полость IV желудочка.
Т4 — опухоль распространяется далее через водопровод мозга и поражает средний мозг и III желудочек.
М-стадия
М0 — признаков субарахноидальных или гематогенных метастазов нет.
М1 — клетки опухоли в ликворе.
М2 — узел в мозжечке или субарахноидальном пространстве, или в III, или в боковых желудочках.
М3 — узлы в спинальном арахноидальном пространстве.
М4 — экстракраниальные метастазы.
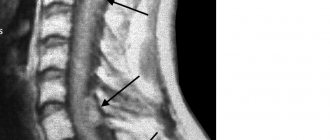
Т-стадию устанавливают в ходе операции, когда хирург может непосредственно определить границы и распространенность опухоли. В большинстве случаев преобладают Т3-Т4 стадии заболевания. Их доля составляет от 50% до 65%. Медуллобластома имеет тенденцию к метастазированию по ликворным путям и реже — экстракраниально. В-целом, на момент постановки диагноза 20%-30% больных уже имеют метастазы. У маленьких детей этот показатель достигает 50%. При этом около 15% метастазов — супратенториальные, около 12% — спианльные. Приблизительно в 10% случаев выявляются экстракраниальные метастазы — чаще всего в костях (до 80%), реже — в легких, печени, по брюшине.
Стадии М2-М3 определяют на основании МРТ и КТ с контрастным усилением головного и спинного мозга, спинальные метастазы выявляют при помощи миелографии.
Экстракраниальные метестазы выявляют путем УЗИ внутренних органов, сцинтиграфии, исследования пункционного биоптатакостного мозга.
Симптоматика
Картина заболевания при мозжечковых новообразованиях состоит из общемозговых, мозжечковых симптомов, явлений повреждения мозгового ствола. Очень часто все три группы признаков проявляются одновременно.
Иногда начало заболевания проявляется симптомами какого-то одного вида. Общемозговые явления возникают первыми, если опухоль локализуется в черве мозжечка. Процесс, проходящий в это время непосредственно в тканях мозжечка, может не давать никаких симптомов и находиться в стадии компенсации длительное время. Симптомы поражения черепно-мозгового нерва или указание на компрессию ствола мозга также могут стать первыми проявлениями заболевания.
Опухолевые заболевания мозжечка имеют такую же общемозговую симптоматику, что и опухоли мозговых полушарий. Пациенты рассказывают о постоянной головной боли, иногда имеющей пароксизмальный, прогрессирующий характер. Головная боль приходит в утренние часы, имеет распространенный характер, реже централизуется в затылке. Чувство тошноты приходит независимо от еды. На пике головной боли возможна рвота, головокружения, состояние оглушения, сонливость.
Больные жалуются на быструю утомляемость. Иногда развиваются галлюцинации обонятельного, слухового или светового типа. Чем больше опухоль перекрывает сосуды, по которым проходит спинномозговая жидкость, тем больше нарастает клиническая картина. Больной вынужден занимать положение, облегчающее его состояние — наклонять голову кпереди или кзади, коленно-локтевое положение с опущенной головой.
Приступы тошноты и рвоты приходят чаще. Если больной резко меняет положение головы, возможно внезапное блокирование, наступление гипертензионно-гидроцефального криза.
Очаговые (мозжечковые) признаки зависят от локализации опухолевого процесса. Мозжечковая атаксия является основным клиническим фактором. Если процесс находится в черве мозжечка, наблюдается неустойчивость, нарушения походки. Больной при походке спотыкается, пошатывается, расставляет широко ноги. Чтобы сохранить равновесие, пациент балансирует руками. На поворотах больного может «заносить».
Наблюдаются непроизвольные движения глазных яблок — нистагм. Развиваются мозжечковые нарушения речи. Она имеет прерывистый и скандирующий характер (разделяется на слоги). Когда в опухолевый процесс вовлекаются полушария мозжечка, со стороны поражения отмечаются расстройства координации, соразмерности движений. Пациент не может выполнить пальценосовую, коленно-пяточную пробы. Наблюдаются изменения почерка на более размашистый, крупный, а также дисметрия, интенционный тремор.
Мозжечковое новообразование может прорастать из одного полушария мозжечка в другое, из полушария — в червя и наоборот. Нарушение координации, смешивание симптомов поражения структур мозжечка проявляются в многообразии клинической картины.
Повреждения ствола мозга имеют свои признаки сдавливания, а также расстройства функционирования отдельных черепно-мозговых нервов. У пациентов наблюдается невралгия тройничного нерва, неврит лицевого нерва, нарушение слуха, патологии вкусовых восприятий, нарушение речи, полная потеря чувствительности мягкого неба.
Рвота, не связанная с головной болью, типичное проявление стволового поражения. Она вызывается раздражением рецепторов задней ямки черепа и может появляться из-за резких движений или сменой положения тела. Длительная компрессия ствола мозга провоцирует двигательные беспокойства, нарушение сердцебиения, двоение в глазах, нарастающий нистагм, глазодвигательные расстройства — парез взгляда, косоглазие расходящегося характера, опущение века, мидриаз.
Вероятны вегетативные расстройства, тонические судороги, аритмия. Нарушение дыхательной деятельности возможно до полной остановки дыхания, которая может привести к смерти пациента.
Лечебная стратегия
Лечение больных с медуллобластомами в настоящее время состоит их трех этапов: хирургическое удаление опухоли и восстановление нормальной ликвороциркулиции, лучевая терапия и химиотерапия.
Комплексную терапию начинают с удаления опухоли. При своевременном комплексном лечении 50летняя выживаемость больных с медуллобластомами составляет 70-80%. Прогресс хирургической техники (использование микроскопа, ультразвукового отсоса), анестезиологии и реаниматологии в значительной степени сказался на снижении операционной смертности, а также на повышении радикальности удаления опухоли.
Лечение опухоли мозжечка
Лечение назначается только после подтверждения диагноза врачом-специалистом. Применяются хирургическое лечение, лучевая терапия, химиотерапия, симптоматическое лечение (гормоны, анальгетики, противорвотные, седативные препараты, диуретики).
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Диклофенак (нестероидный противовоспалительный препарат). Режим дозирования: внутрь, в дозе 200 мг/сут. на 2 приема. На курс 2000 мг.
- Диазепам (транквилизатор). Режим дозирования: внутрь, в дозе 5 мг/сут.
- Галоперидол (антипсихотическое средство). Режим дозирования: внутрь, в дозе 5 мг/сут. на 2-3 приема.
- Амитриптилин (антидепрессант). Режим дозирования: внутрь, в дозе 25 мг/сут.
- Карбамазепин (противосудорожное средство). Режим дозирования: внутрь, в дозе 900 мг/сут. на 3 приема. На курс 12600 мг.
- Преднизолон (глюкокортикостероидное средство). Режим дозирования: внутрь, в дозе 30 мг/сут. на 2-3 приема.
- Домперидон (противорвотное средство). Режим дозирования: внутрь, в дозе 60 мг/сут. на 3 приема. На курс 420 мг.
- Гидрохлортиазид (диуретическое средство). Режим дозирования: внутрь, в дозе 100 мг/сут. в 2-4 приема.