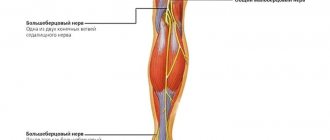
Сдавление локтевого нерва (СЛН) может возникать в двух местах: на уровне локтевого сустава и в районе запястья. СЛН на уровне локтевого сустава происходит в кубитальном канале (синдром кубитального канала). Невропатия локтевого нерва в кубитальном канале – это вторая наиболее частая компрессионная невропатия (первая по частоте невропатия связана с защемлением срединного нерва в карпальном канале). Невропатия локтевого нерва менее часто наблюдается в канале Гюйона (синдром канала Гюйона/локтевой синдром запястья).
Причины возникновения
СЛН в кубитальном канале и канале Гюйона происходят из-за повторяющегося сдавления, вследствие опоры на локти или запястья (парез велосипедиста) или продолжительной флексии локтя. Это также может произойти из-за травмы, отека, перелома, сосудистых и костных патологий/нарушений.
Локтевой синдром запястья возникает, когда локтевой нерв сжимается между отростком (крючком) крючковидной кости и поперечной связкой запястья. Синдром канала Гюйона считается травмой вследствие чрезмерного использования, которая обычно вызывается прямым давлением на руль (например, руль велосипеда, поднятие веса, тяжелое оборудование) и, таким образом, иногда эту травму называют «рулевым параличом». Также данный синдром может быть следствием интенсивного захвата, вращения или повторяющихся движений запястья и кисти. Ущемление может развиться, если кисть согнута, а локоть отведен в течение продолжительного периода времени.
Частота травм, ведущих к компрессии локтевого нерва, неизвестна; однако локтевая невропатия была задокументирована после переломов дистального отдела плечевой кости, среди которых до 10% случаев сопровождались вывихом локтя, а также может развиться вследствие любой сложной травмы локтевого сустава или запястья.
Нейропатия лучевого и локтевого нерва
- Главная
- •
- Диагностика
- •
- Болезни
Нейропатия лучевого нерва
Среди нервов верхней конечности лучевой нерв поражается чаще других. Причины нейропатии лучевого нерва. Часто нерв поражается во время сна, когда больной спит, положив руку под голову или под туловище, при очень глубоком сне, связанном часто с опьянением или в редких случаях с большой усталостью («сонный» паралич). Больной описывает это как «отлежал руку». Возможны сдавление нерва костылем («костыльный» паралич), при переломах плечевой кости, сдавлении жгутом, неправильно произведенной инъекции в наружную поверхность плеча, особенно при аномальных расположениях нерва. Реже причиной являются инфекция (сыпной тиф, грипп, пневмония и др.) и интоксикация (отравление свинцом, алкоголем). Самый частый вариант сдавления – на границе средней и нижней трети плеча у места прободения нервом латеральной межмышечной перегородки.
Симптомы нейропатии лучевого нерва:
Нейропатия лучевого нерва сопровождается двигательными нарушениями и изменением чувствительности в зоне иннервации. Симптомы зависят от уровня поражения лучевого нерва.
При высоком поражении лучевого нерва в подмышечной ямке в верхней трети плеча возникает паралич иннервируемых им мышц — разгибателей предплечья, кисти, основных фаланг пальцев, мышцы, отводящей большой палец супинатора; ослаблено сгибание предплечья. Угасает рефлекс с сухожилия трицепса и несколько ослаблен карпорадиальный рефлекс.
Диагностические тесты
при нейропатии лучевого нерва в подмышечной ямке в верхней трети плеча:
- при поднимании руки вперед кисть свисает («висячая» кисть);
- I палец приведен ко II пальцу;
- невозможны разгибание предплечья и кисти, отведение 1 пальца, наложение II пальца на соседние, супинация предплечья при разогнутой руке: ослаблено сгибание в локтевом суставе;
- утрачивается локтевой разгибательный рефлекс и снижается карпорадиальный;
- расстройство чувствительности I, II и частично III пальцев, исключая концевые фаланги, выражено нерезко, чаще в виде парестезии ползание мурашек, онемение).
При нейропатии лучевого нерва в средней трети плеча сохраняются разгибание предплечья, локтевой разгибательный рефлекс; отсутствует расстройство чувствительности на плече при обнаружении остальных описанных выше симптомов.
При нейропатии лучевого нерва в нижней трети плеча и в верхней трети предплечья может сохраняться чувствительность на задней поверхности предплечья, выпадает функция разгибателей кисти и пальцев и нарушается чувствительность на тыле кисти. Диагностические тесты позволяют обнаружить повреждение лучевого нерва:
1) в положении стоя с опущенными руками невозможны супинация кисти и отведение I пальца; 2) невозможно одновременное прикосновение к плоскости тылом кисти и пальцами; 3) если кисть лежит на столе ладонью вниз, то не удается положить III палец на соседние пальцы; 4) при разведении пальцев (кисти прижаты друг к другу ладонными поверхностями) пальцы пораженной кисти не отводятся, а сгибаются и скользят по ладони здоровой кисти.
Диагноз
ставится при нейрологическом осмотре с учетом жалоб и анамнеза заболевания. Существуют диагностические тесты, которые позволяют достоверно предположить диагноз нейропатии лучевого нерва.
Диагностика глубины повреждения лучевого нерва при нейропатии проводится при помощи ЭНМГ, ЭНМГ проводят и для контроля лечения, выздоровления.
Лечение нейропатии лучевого нерва:
Назначают комплексное лечение: антиоксиданты, сосудистая терапия,дегидротация, антихолинэстеразные препараты, препараты витаминов группы В. Применяют физиобальнеотерапию, массаж, ЛФК, иглоукалывание, стимуляцию нерва и мышц – миотон, стимул. Оперативное лечение нейропатии лучевого нерва проводят только при полном нарушении проводимости по нерву – нарушении целостности нерва.
Нейропатия локтевого нерва
Нейропатия локтевого нерва среди поражений нервов плечевого сплетения по частоте занимает второе место.
Причины нейропатии локтевого нерва
— чаще всего это компрессия нерва в области локтевого сустава, возникающая у лиц, которые работают с опорой локтями о станок, верстак, письменный стол и даже при длительном сидении с положением рук на подлокотниках кресел.
Компрессия локтевого нерва на уровне локтевого сустава может локализоваться в локтевой борозде позади медиального надмыщелка или у места выхода нерва, где он сдавливается фиброзной аркой, натянутой между головками локтевого сгибателя запястья (синдром локтевого нерва). Изолированное поражение нерва наблюдается при переломах внутреннего мыщелка плеча и при надмыщелковых переломах. Компрессия нерва может возникать и на уровне запястья. Иногда поражение нерва наблюдается при сыпном и брюшном тифе и других острых инфекциях.
Симптомы
нейропатии локтевого нерва: появляются онемение и парестезии в области IV и V пальцев, а также по локтевому краю кисти до уровня запястья. По мере развития болезни наступает снижение силы в приводящих и отводящих мышцах пальцев. Кисть при этом напоминает «когтистую лапу».
Вследствие сохранности функции лучевого нерва при нейропатии локтевого нерва основные фаланги пальцев оказываются резко разогнутыми. В связи с сохранностью функции срединного нерва при нейропатии локтевого нерва средние фаланги согнуты, V палец обычно отведен. Отмечается гипестезия или анестезия в области ульнарной половины IV и всего V пальца с ладонной стороны, а также V. IV и половины III пальца на тыле кисти.
Атрофируются мелкие мышцы кисти – межкостные, червеобразные, возвышений мизинца и I пальца. Для постановки диагноза прибегают к специальным диагностическим тестам:
1) при сжатии кисти в кулак V, IV и отчасти III пальцы сгибаются неполностью; 2) при плотно прилегающей к столу кисти «царапание» мизинцем по столу невозможно; 3) в этом же положении кисти невозможны разведение и приведение пальцев, особенно IV и V; 4) при пробе бумага не удерживается выпрямленным I пальцем, не происходит сгибания концевой фаланги I пальца (функция, осуществляемая длинным сгибателем I пальца, иннервируемого срединным нервом).
Лечение нейропатии локтевого нерва
— назначают антиоксиданты, дегидратацию, сосудистую терапию, витамины группы В, антихолинэстеразные препараты.
Применяют физиобальнеотерапию, массаж, ЛФК, иглоукалывание, стимуляцию нерва и мышц – миотон, стимул.
Оперативное лечение проводят только при полном нарушении проводимости по нерву – нарушении целостности нерва, и при наличии тунельного синдрома – Гайона или аркады Стразера – эндоскопическая декомпрессия.
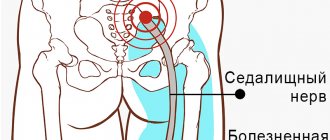
Клиническая картина
Симптомы сдавления локтевого нерва включают покалывание в 4 и 5 пальцах, слабость при захвате предметов кистью, боль и повышенную чувствительность со стороны локтевой поверхности запястья, предплечья и руки, мышечную атрофию, невозможность разогнуть 4 и 5 пальцы (знак благословения).
Локтевой туннельный синдром может проявляться в разной степени выраженности:
Степень I: Слабо выраженные симптомы, такие как:
- Периодически возникающая парестезия.
- Некоторое снижение чувствительности тыльной и ладонной поверхностей пятого и медиальной части четвертого пальцев.
- Отсутствие двигательных нарушений.
Степень II: Умеренные и устойчивые симптомы, такие как:
- Парестезия.
- Гипестезия тыльной и ладонной поверхностей пятого и медиальной части четвертого пальцев.
- Легкая слабость в мышцах, иннервируемых локтевым нервом.
- Ранние признаки мышечной атрофии.
Степень III: Сильно выраженные симптомы, такие как:
- Парестезия.
- Явная потеря чувствительности на тыльной и ладонной поверхностях пятого и медиальной части четвертого пальцев.
- Значительные функциональные и двигательные нарушения.
- Мышечная атрофия глубоких мышц кисти.
- Неспособность разогнуть четвертый и пятый пальцы (знак благословения).
Симптомы синдрома канала Гюйона включают:
- Мышечную атрофию – преимущественно в мышцах гипотенара и межкостных мышцах, не поражая при этом ладонные мышцы:
- слабость при отведении и приведении пальцев (межкостные мышцы);
- слабость при приведении большого пальца (мышца, отводящая большой палец кисти).
- Потеря чувствительности и боль, которая может вовлекать ладонную поверхность пятого пальца и медиальную часть четвертого пальца, при этом тыльная и медиальная части четвертого пальца и тыльная сторона пятого пальца не теряют чувствительности.
- Может присутствовать симптом «когтистой» кисти (знак благословения).
Шваннома: характеристики и симптомы
Шваннома((SCHWANNOMA) — это опухоль, развивающаяся из периферического нерва, который не принадлежит к центральной нервной системе, включающей в себя головной и спинной мозг. Шваннома носит такое название, поскольку она развивается из клеток, составляющих оболочку нерва, — Шванновских клеток.
Шваннома, как правило, развивается как доброкачественная опухоль, однако это не мешает ей вызывать множественные симптомы, особенно на поздних стадиях развития. Шваннома выражается в основном в продолжительных болях и иногда даже в нарушениях чувствительности и слабости, наряду с ощущением дискомфорта на участке, где образовалась опухоль, и вокруг него. Типичный темп роста шванномы очень медленный, поэтому она часто обнаруживается только после достижения относительно больших размеров и после того, как начинает вызывать сильные боли.
Шваннома может развиться и за пределами нервов верхних и нижних конечностей, вокруг плечевого сплетения в области плеча и на нервных волокнах в области копчика в нижней части позвоночника.
Физиотерапевтическое обследование
Локтевой синдром запястья: важно исключить другие диагнозы, которые могут иметь отношение к локтевому суставу. Физическое обследование включает:
- Оценка амплитуды движений запястья и пальцев.
- Мануальное мышечное тестирование мышц локтевого нерва, иннервируемых дистально от канала Гюйона.
- Сенсорное обследование кожных ответвлений локтевого нерва дистально от канала Гюйона
- Оценка атрофии глубоких мышц кисти.
Друзья, 11-12 апреля в Москве состоится семинар Анны Овсянниковой «Основы анатомии и биомеханики кисти. Заболевания и травмы кисти и пальцев». Узнать подробнее…
Специальные тесты
- «Карточный» тест.
- Признак Фромана
- Признак Тиннеля в канале Гюйона.
- Нейродинамический тест локтевого нерва (ULTT3) может усилить симптомы пациента.
Диагностические тесты на определение сдавления локтевого нерва
- Визуализация остеоартрита, остеофитов или костных кист.
- Исследование проводимости нервов (ЭМГ).
- Если есть подозрение на перелом/вывих, обзорная рентгенограмма.
Факторы возникновения новообразований
Если клетки тканей, из которых состоит нерв, начинают бесконтрольно делиться, итогом процесса становится развитие опухолевого патобразования нервных стволов. Из шванновских клеток произрастают невриномы, из соединительных клеток эпиневрия и периневрия — нейрофибромы, из жировых тканей эпиневрия — липомы.
Факторы, вызывающие перерождение нормальных клеток нервных волокон, доподлинно не известны. Так же, как и в отношении других видов опухолей, онкогенными принято считать воздействие радиации, химические интоксикации, экологические проблемы.
Есть доказательства множества медицинских исследований о влиянии на формирование новообразований некоторых вирусов. Слабая работа противоопухолевого иммунитета также способствует возникновению онкологических патологий. Травмы, влекущие за собой повреждение нервных волокон, выступают в качестве провоцирующего элемента. Мутации в структуре 22 хромосомы наблюдаются у больных с нейрофибромой и с болезнью Реклингхаузена, что указывает на дефицит условия ингибиторов опухолевой деформации шванновских клеток.
Критерии оценки
- Ограничения руки, плеча и кисти (DASH) – опросник из 30 вопросов, ориентированный на оценку функции и симптомов пациента.
- Специфическая функциональная шкала пациента (PSFS) – опросник, используемый для оценки ограничений активности и функциональных результатов пациента.
- Критерии оценки DASH – опросник, оценивающий функциональные способности пациента и тяжесть симптомов.
- Функциональная шкала верхних конечностей (UEFI) – опросник из 20 вопросов, ориентированных на выявление тяжести выполнения сложных заданий в течение дня.
Как диагностируется «птичья лапа»?
Позвоните своему врачу, если заметите, что ваша рука начинает напоминать в «коготь медведя». Также следует обратиться к врачу, если симптомы становятся хуже, либо если лечение не помогает.
Врач может поставить диагноз когтеобразной кисти, основываясь на внешнем виде ваших пальцев. Однако, возможно, врачу понадобится провести анализ, чтобы определить причину и тяжесть состояния.
Медицинская история
Врач может задать вам вопросы о вашей истории болезней, чтобы определить, являются ли ваши симптомы результатом прошлой травмы или заболевания.
Медицинский осмотр
Врач может попросить вас согнуть пальцы и взять объект, в дополнение к прочим тестам, чтобы увидеть, сколько силы и гибкости в ваших пальцах и руке.
Электромиография
Электромиографический тест (ЭМГ) проверяет, насколько хорошо работают ваши нервы. Чтобы выполнить ЭМГ, врач введет тонкие иглы через кожу в мышцы вашей руки. Иглы соединяются с машиной, которая измеряет электрические импульсы от ваших нервов при движении. Вы можете почувствовать небольшой дискомфорт от маленьких игл, но это обычно не больно. В течение нескольких дней после теста могут быть небольшие синяки и немного боли.
Если результаты теста ЭМГ показывают, что у вас аномальная нервная активность, врач может провести дополнительные тесты, чтобы определить причину повреждения вашего нерва. Тесты, которые будет выполнять ваш врач, зависят от истории болезни и других симптомов, которые вы можете испытывать.
Физическая терапия
- Может использоваться подход, основанный на оценке нарушений, который позволяет выявить дефицит силы, снижение амплитуды движений и проблемы, связанные с достижением функциональных целей.
- Источник боли должен лечиться совместно с нарушениями.
- После проведения лечения, проведите повторную оценку выполнения функциональных заданий, которые вызывали боль, чтобы определить эффект от лечения.
- Составьте программу упражнений, которую необходимо выполнять на дому, чтобы лечить нарушения и выполнять функциональные задания.
В исследовании, проведенном Свернловым сравнивались три вида лечения пациентов с туннельным синдромом локтевого сустава. Все три группы показали положительные результаты; контрольная группа показала такое же улучшение, как интервенционные группы.
- Протокол группы с лонгетой – каждую ночь в течение 3 месяцев пациенты надевали локтевую лонгету, которая предотвращала сгибание локтя больше, чем на 45 градусов.
- Протокол нервного скольжения – пациенты делали нейродинамические упражнения дважды в день в шести разных положениях, которые удерживали в течение 30 секунд (по три подхода); перерыв между повторениями составлял 1 минуту. Пациенты были проинструктированы как проводить эти упражнения до следующего визита к врачу, который проходил спустя 1-2 недели. Если при следующем визите к врачу не обнаруживалось симптомов, частота выполнения упражнений увеличивалась до трех раз в день с удержанием положения в течение 1 минуты (каждый день в течение 3 месяцев).
- Протокол контрольной группы – контрольная группа получала только обучающие рекомендации.
Согласно докладу об исследовании, сделанному Coppieters, назначение мобилизации суставов локтя, грудного отдела позвоночника и толчковых манипуляций ребер, а также техник скольжения/напряжения локтевого нерва в течение 6 подходов было связано со снижением боли в локтевом суставе и значительным улучшением результатов опросника, ориентированного на оценку шейного отдела позвоночника в течение не менее десяти месяцев наблюдения. Пациенты сообщали об истории возникновения симптомов в течение двух месяцев до начала физической терапии.
Факторы развития заболевания
Существующие факторы, способные привести к развитию невропатии, условно разделяются на 2 группы:
- посттравматические – в этом случае воспаление нерва может быть вызвано разрывом и надрывом связок, спровоцированными боковыми вывихами растяжениями, переломом и подвывихом локтей;
- компрессионные (синдром Гийона)- сдавливание нервных окончаний может наблюдаться при различных патологических процессах, которые сопровождаются отеками и изменениями костных структур в месте прохождения нерва.
Компрессии нерва кубитального канала возможны при длительных внутривенных инфузиях, частых сгибаниях в локтевом суставе и привычкой к постоянному облокачиванию руки на любую поверхность (стол, станок, открытое автомобильное окно и т.д.). Синдром Гийона возможен при использовании трости, управлении велосипедами и мотоциклами, работой с отвертками, молотком, дрелью и т.д.
Помимо этих факторов, невропатии компрессионного характера достаточно часто возникают при ревматоидном артрите, аневризме сосудов, опухолевидных образованиях, деформирующих артрозах и артритах. Развитие негативной симптоматики возможно при деформациях костной и соединительной ткани в локте после переломов, синовиальной кисте и утолщении сухожильной оболочки при развитии теносиновита, хондромаляции и хондроматозе.
Дифференциальный диагноз
Должны быть осмотрены шейный отдел позвоночника и плечевой пояс, чтобы исключить диагнозы, которые могут относиться к локтевому суставу. Существует множество дифференциальных диагнозов при ущемлении локтевого нерва.
- Перелом/вывих локтя.
- Шейная радикулопатия.
- Синдром верхней апертуры грудной клетки.
- Болезнь периферических сосудов.
- Повреждение коллатеральной связки локтевого сустава.
- Ревматоидный артрит.
- Медиальный эпикондилит.
- Острый полирадикулоневрит (синдром Гийена-Барре).
- Невропатия, связанная с употреблением алкоголя (этанола).
- Боковой амиотрофический склероз.
- Опухоль верхушки легкого.
- Первичные опухоли костей.
- Периферическая полиневропатия.
Общие данные
Новообразования периферических нервов считаются не частой патологией. Заболевание может обнаруживаться в любом возрасте, но чаще у взрослых людей. Чаще других диагностируют опухолевые образования срединного, локтевого, бедренного и малоберцового нервов. К доброкачественным образованиям периферических нервов относятся нейрофиброма, невринома, перинейрома. Злокачественные образования — нейрогенная саркома. Многоэлементная природа специфический признак нейрофибром. Как правило, они связаны с развитием нейрофиброматозом Реклингхаузена — в 50% выявленных опухолей.
Доброкачественные новообразования периферических нервов чаще всего произрастают из жировых клеток — липомы и из сосудов наружной оболочки — ангиомы. Дифференциальная диагностика необходима для отличия опухолей от ганглионов, псевдоопухолевых кист нервов. Интраневральный узел — это скопление муцинозного вещества в плотной оболочке.
Основные моменты физической терапии
- Специальные тесты, используемые при диагностике ущемления локтевого нерва, обладают очень высокой чувствительностью – 0,98 и выше – и поэтому очень полезны в постановке диагноза.
- Консервативное лечение эффективно примерно в 50% случаев, в то время как хирургическое вмешательство эффективно в 60-95% случаев.
- Консервативное лечение показало себя эффективным при внедрении использования ортезов и мануальной терапии, включая нейродинамику и мобилизацию суставов; однако недавнее исследование подчеркнуло, что необходимо больше исследований, чтобы знать, когда необходимо консервативное, а когда – хирургическое лечение.
- У пациента, который раньше начинает консервативное лечение шансы избежать операции на 30% выше.
Лечение компрессии локтевого нерва в Израиле
Заболевание может лечиться как консервативно, так и хирургически.
Консервативная терапия
- Применяются противовоспалительные средства – при снятии воспаления уменьшается давление на нерв.
- Холод, покой.
- Иммобилизация конечности.
- Физиотерапия.
Все эти мероприятия эффективны на ранних стадиях, и если они не приносят эффекта, то применяется хирургическое лечение.
Хирургическая декомпрессия локтевого нерва в Израиле
Можно выделить ряд направлений в устранении декомпрессии локтевого нерва хирургическим путем:
- Непосредственно декомпрессия – удаляется сдавливающий фактор.
- Транспозиция нерва кпереди от надмыщелка.
- Удаление надмыщелка.
Декомпресссия нерва.
В настоящее время в Израиле используется метод эндоскопической декомпрессии нерва.
- Операция проводится под проводниковой анестезией плечевого сплетения. Однако при необходимости можно использовать наркоз.
- Производится разметка разреза позади мыщелка.
- Делается небольшой разрез, в котором обнажается локтевой нерв.
- Кожа отделяется от мягких тканей при помощи корнцанга.
- При помощи оптического диссектора и зеркала с подсветкой нерв отделяется от мягких тканей и препарируется в проксимальном направлении на 7-8 см. и то же проделывается в дистальном направлении.
- Затем подкожно вводится оптический диссектор и разделяется фасция мышцы локтевого сгибателя запястья. На этом этапе следует быть осторожным, поскольку можно повредить кожные ветви нерва и подкожные вены.
- Далее нерв препарируется под эндоскопическим визуальным контролем.
После операции вводится дренаж и накладывается эластичная повязка. Дренаж удаляется на следующий день, а повязка сохраняется на 4 недели.
Декомпрессия нерва в кубитальном канале
- Делается разрез между локтевым отростком и надмыщелком.
- Рассекается апоневроз и разводятся головки локтевого сгибателя кисти.
После данных манипуляций давление, оказываемое на нерв, уменьшается.