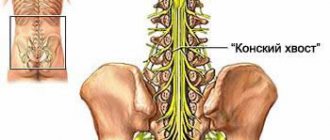
Спинно-мозговые нервы
Количество пар спинно-мозговых нервов и их локализация соответствуют сегментам спинного мозга: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 1 копчиковая пара. Все они отходят от спинного мозга задним чувствительным и передним двигательным корешками. Корешки объединяются в один ствол и выходят из позвоночного канала через межпозвоночное отверстие. В области межпозвоночного отверстия находятся спинальные узлы (ganglion spinale), представляющие собой скопление чувствительных клеток и являющиеся частью задних корешков. От клеток спинального узла начинаются чувствительные волокна, а от клеток переднего рога —двигательные. Объединившись, нервы становятся смешанными. После выхода из межпозвоночного отверстия спинно-мозговые нервы разделяются на задние и передние смешанные ветви. Задние направляются к мышцам и коже задних отделов туловища, а передние иннервируют мышцы переднего отдела туловища и конечности. Объединяясь друг с другом в других отделах, нервы образуют шейное, плечевое, поясничное и крестцовое сплетения.
Шейное сплетение (plexus cervicalis) (рис. 267, 268, 269, 270, 277) образуется в результате объединения ветвей четырех верхних шейных нервов и располагается на глубоких мышцах шеи. Выходя из-под заднего края грудино-ключично-сосцевидной мышцы, ветви шейного сплетения разделяются на чувствительные, двигательные и смешанные.
Чувствительные ветви включают: — малый затылочный нерв (n. occipitalis minor) (рис. 267, 268, 270), направляющийся к коже затылка; — большой ушной нерв (n. auricularis magnus) (рис. 268, 270), который иннервирует кожу мочки уха и выпуклую сторону ушной раковины; — поперечный нерв шеи (n. transversus colli), направляющийся к коже шеи; — надключичные нервы (nn. supraclaviculares) (рис. 267, 268, 273), проходящие под ключицей и над дельтовидной мышцей. Двигательные ветви направляются к глубоким мышцам шеи и мышцам, располагающимся ниже подъязычной кости, а также иннервируют грудино-ключично-сосцевидную и трапециевидную мышцы. Смешанной ветвью шейного сплетения является диафрагмальный нерв (n. phrenicus) (рис. 266, 268, 269, 271). Двигательные волокна диафрагмального нерва направляются к диафрагме, а чувствительные иннервируют плевру и перикард (рис. 266).
| Рис. 268. Схема спинно-мозговых нервов 1 — большой ушной нерв; 2 — малый затылочный нерв; 3 — надключичные нервы; 4 — нервы шейного сплетения; 5 — подключичный нерв; 6 — надлопаточный нерв; 7 — плечевое сплетение; 8 — диафрагмальный нерв; 9 — подлопаточный нерв; 10 — срединный нерв; 11 — мышечно-кожный нерв; 12 — грудоспинной нерв; 13 — подкрыльцовый нерв; 14 — длинный грудной нерв; 15 — медиальный кожный нерв плеча; 16 — большой внутренностный нерв; 17 — лучевой нерв; 18 — локтевой нерв; 19 — медиальный кожный нерв предплечья; 20 — межреберные нервы; 21 — малый внутренностный нерв; 22 — нервы поясничного сплетения; 23 — подвздошно-подчревный нерв; 24 — подвздошно-паховый нерв; 25 — нервы крестцового сплетения; 26 — полово-бедренный нерв; 27 — верхний ягодичный нерв; 28 — нижний ягодичный нерв; 29 — задний кожный нерв бедра; 30 — запирательный нерв; 31 — седалищный нерв |
Плечевое сплетение (plexus brachialis) (рис. 268, 273, 277) образуется ветвями четырех нижних шейных нервов и передней ветвью 1-го грудного нерва. Ветви сплетения выходят на шею между передней и средней лестничными мышцами и направляются в подмышечную область. Сплетение состоит из надключичного отдела, образованного короткими ветвями, направляющимися к плечевому поясу, груди и спине, и подключичного отдела, в состав которого входят длинные ветви, иннервирующие кожу и мышцы свободной части верхней конечности (за исключением подкрыльцового нерва (n. axillaris) (рис. 268, 272, 273), идущего к плечевому поясу).
| Рис. 269. Сплетения спинно-мозговых нервов вид спереди 1 — шейное сплетение; 2 — диафрагмальный нерв; 3 — симпатический ствол; 4 — срединный нерв; 5 — межреберные нервы; 6 — медиальный кожный нерв плеча; 7 — мозговой конус; 8 — подвздошно-паховый нерв; 9 — поясничное сплетение; 10 — латеральный кожный нерв бедра; 11 — крестцовое сплетение; 12 — бедренный нерв; 13 — запирательный нерв; 14 — передние кожные ветви бедренного нерва | |
| Рис. 270. Сплетения спинно-мозговых нервов вид сзади 1 — большой затылочный нерв; 2 — малый затылочный нерв; 3 — большой ушной нерв; 4 — нервы шейного сплетения; 5 — латеральный кожный нерв плеча; 6 — задние кожные ветви грудных нервов; 7 — нервы поясничного сплетения; 8 — нервы крестцового сплетения | |
| Рис. 271. Нервы диафрагмы 1 — мышца, поднимающая позвоночник; 2 — наружная косая мышца живота; 3 — внутренняя косая мышца живота; 4 — грудная аорта; 5 — пищевод; 6 — правый диафрагмальный нерв; 7 — нижняя полая вена; 8 — левый диафрагмальный нерв |
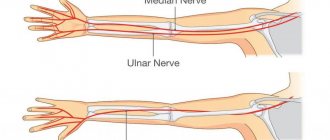
Надключичный отдел включает: — дорсальный нерв лопатки (n. dorsalis scapulae), который направляется к ромбовидной мышце и мышце, поднимающей лопатку; — длинный грудной нерв (n. thoracicus longus) (рис. 267, 268), иннервирующий переднюю зубчатую мышцу; — медиальный и латеральный грудные нервы (nn. pectorales medialis et lateralis) (рис. 267, 272), идущий к большой и малой грудным мышцам; — подключичный нерв (n. subclavius) (рис. 268), который иннервирует подключичную мышцу; — надлопаточный нерв (n. suprascapularis) (рис. 268), следующий к надостной и подостной мышцам; — подлопаточный нерв (n. subscapularis) (рис. 268, 272), направляющийся к подлопаточной мышце и большой круглой мышце; — грудоспинной нерв (n. thoracodorsalis) (рис. 268, 272), который является ветвью подлопаточного нерва и иннервирует широчайшую мышцу спины. Подключичный отдел находится в подмышечной области и состоит из трех пучков: медиального, латерального и заднего. Стволы этих пучков иннервируют подмышечную артерию и являются началом длинных ветвей. Медиальный ствол включает: — медиальный кожный нерв плеча (n. cutaneus brachii medialis) (рис. 268, 269, 272, 273), направляющийся к коже медиальной поверхности плеча; — медиальный кожный нерв предплечья (n. cutaneus antebrachii medialis) (рис. 268, 272, 273), иннервирующий кожу медиальной поверхности предплечья; — локтевой нерв (n. ulnaris) (рис. 268, 272, 273, 274), который является смешанным. Его чувствительные волокна направляются к коже медиальных отделов кисти. На ладонной поверхности они иннервируют кожу V пальца и локтевой стороны IV пальца, на тыльной поверхности — кожу IV и V пальцев и локтевой стороны III пальца. Двигательные волокна на предплечье направляются к локтевому сгибателю запястья и медиальному отделу глубокого сгибателя пальцев. На кисти они иннервируют мышцу, приводящую большой палец кисти, мышцы возвышения мизинца, а также 3—4-ю червеобразные мышцы.
| Рис. 272. Нервы плечевого пояса 1 — латеральный грудной нерв; 2 — подлопаточный нерв; 3 — подкрыльцовый нерв; 4 — грудоспинной нерв; 5 — мышечно-кожный нерв; 6 — медиальный кожный нерв плеча; 7 — лучевой нерв; 8 — срединный нерв; 9 — медиальный кожный нерв предплечья; 10 — локтевой нерв; 11 — латеральный кожный нерв предплечья |
Латеральный ствол включает: — срединный нерв (n. medianus) (рис. 268, 269, 272, 273, 274), который также относится к смешанным. Он выходит из латерального и медиального стволов. Чувствительные волокна направляются к коже латерального отдела ладонной поверхности и коже I, II и III пальцев, а также к лучевой стороне IV пальца и отчасти к тыльной поверхности этих пальцев. Двигательные волокна на предплечье иннервируют сгибатели предплечья, за исключением локтевого сгибателя запястья и глубокого сгибателя пальцев, а также направляются к квадратному и круглому пронаторам. На кисти двигательная часть иннервирует мышцы возвышения большого пальца; — мышечно-кожный нерв (n. musculocutaneus) (рис. 268, 272, 273), являющийся смешанным. Его ветви направляются к сгибателям передней поверхности плеча; — латеральный кожный нерв предплечья (n. cutaneus anterbrachii lateralis) (рис. 272, 273), который является концевой ветвью предыдущего нерва и иннервирует область предплечья. Задний ствол включает: — лучевой нерв (n. radialis) (рис. 268, 272, 273), являющийся смешанным. Чувствительные волокна направляются к коже латеральных отделов тыльной поверхности кисти и I, II пальцев, а также лучевой стороны III пальца. Двигательные волокна иннервируют разгибатели плеча и предплечья; — задний кожный нерв плеча (n. cutaneus brachii posterior), который является чувствительной ветвью лучевого нерва и направляется к коже задней поверхности плеча; — задний кожный нерв предплечья (n. cutaneus anterbrachii posterior), также являющийся чувствительной ветвью лучевого нерва и иннервирующий кожу задней поверхности предплечья. Передние ветви грудных нервов не образуют сплетений. Межреберные нервы (nn. intercostales) (рис. 268, 269, 275, 277) являются смешанными и отходят от задних ветвей. Их чувствительные волокна направляются к коже груди и живота, а двигательные — к межреберным мышцам, мышцам, поднимающим ребра, задним зубчатым мышцам, поперечной мышце груди, а также к поперечной и прямой мышцам живота, наружной и внутренней косым мышцам живота.
| Рис. 273. Схема нервов верхней конечности 1 — надключичный нерв; 2 — плечевое сплетение; 3 — мышечно-кожный нерв; 4 — подкрыльцовый нерв; 5 — медиальный кожный нерв плеча; 6 — латеральный кожный нерв плеча; 7 — локтевой нерв; 8 — срединный нерв; 9 — лучевой нерв; 10 — латеральный кожный нерв предплечья; 11 — медиальный кожный нерв предплечья; 12 — поверхностная ветвь локтевого нерва; 13 — глубокая ветвь локтевого нерва; 14 — общие ладонные пальцевые нервы; 15 — собственные ладонные пальцевые нервы |
Поясничное сплетение (plexus lumbalis) (рис. 268, 269, 270, 277) образуется ветвями 12-го грудного нерва и 1—4-го поясничных нервов и залегает позади и частично в толще большой поясничной мышцы, из-под латерального края которой выходят ветви поясничного сплетения:
— подвздошно-подчревный нерв (n. iliohypogastricus) (рис. 268, 276), относящийся к смешанным. Его чувствительные волокна идут к коже над напрягателем широкой фасции бедра и средней ягодичной мышцей, а также к коже надлобковой области. Двигательные волокна направляются к наружной и внутренней косым и прямой мышцам живота; — подвздошно-паховый нерв (n. ilioinguinalis) (рис. 268, 269, 276), также являющийся смешанным, чувствительные волокна которого иннервируют кожу мошонки у мужчин и половых губ у женщин, а двигательные направляются к подвздошной мышце и квадратной мышце поясницы; — полово-бедренный нерв (n. genitofemoralis) (рис. 268, 276), являющийся смешанным, состоит из двух ветвей. Ответвления половой ветви (r. genitalis) иннервируют мясистую оболочку мошонки и мышцу, поднимающую яичко. Бедренная ветвь (r. femoralis) направляется к коже ниже паховой связки; — латеральный кожный нерв бедра (n. cutaneus femoris la-teralis) (рис. 269, 276), который относится к чувствительным и иннервирует кожу латеральной поверхности бедра; — запирательный нерв (n. obturatorius) (рис. 268, 269, 276), являющийся смешанным. Его чувствительные волокна идут к коже нижнего отдела медиальной поверхности бедра, а двигательные — к мышцам медиальной группы бедра; — бедренный нерв (n. femoralis) (рис. 269, 276), который относится к смешанным и является самым крупным нервом поясничного сплетения. Передние кожные ветви (rr. cutanei anteriores) (рис. 276) являются чувствительными и направляются к коже передней поверхности бедра. Подкожный нерв (n. saphenus) (рис. 276) — самая длинная ветвь бедренного нерва — направляется вдоль большой подкожной вены и дает множество ветвей, идущих к коже переднемедиального отдела голени и медиальных отделов тыльной поверхности стопы. Мышечные ветви (rr. musculares) бедренного нерва направляются к большой поясничной мышце, подвздошной мышце, четырехглавой и портняжной мышцам бедра.
| Рис. 274. Нервы кисти 1 — локтевой нерв; 2 — срединный нерв; 3 — поверхностные ветви локтевого нерва; 4 — общие ладонные пальцевые нервы; 5 — собственные ладонные пальцевые нервы | |
| Рис. 275. Межреберные нервы 1 — спинной мозг; 2 — спинно-мозговой нерв; 3 — центральные межреберные нервы; 4 — грудная аорта; 5 — латеральная кожная грудная ветвь; 6 — наружная межреберная мышца; 7 — передняя кожная грудная ветвь; 8 — внутренняя межреберная мышца |
Крестцовое сплетение (plexus sacralis) (рис. 268, 269, 270, 277) образуют передние ветви 4—5-го поясничных нервов, передние ветви крестцовых нервов и копчиковый нерв. Ветви делятся на короткие и длинные и направляются к большому седалищному отверстию, образуя треугольную пластинку, располагающуюся на передней поверхности грушевидного мускула.
| Рис. 276. Схема нервов нижней конечности 1 — подвздошно-подчревный нерв; 2 — запирательный нерв; 3 — подвздошно-паховый нерв; 4 — бедренный нерв; 5 — полово-бедренный нерв; 6 — латеральный кожный нерв бедра; 7 — седалищный нерв; 8 — задний кожный нерв бедра; 9 — общий малоберцовый нерв; 10 — большеберцовый нерв; 11 — медиальный кожный нерв икры; 12 — глубокий малоберцовый нерв; 13 — подкожный нерв; 14 — поверхностный малоберцовый нерв; 15 — латеральный кожный нерв икры; 16 — икроножный нерв; 17 — медиальная и латеральная подошвенные ветви |
Короткие ветви включают: — мышечные ветви (rr. musculares), иннервирующие квадратную мышцу бедра, верхнюю и нижнюю близнецовые мышцы, грушевидную и внутреннюю запирательную мышцу; — верхний ягодичный нерв (n. gluteus superior) (рис. 268), который иннервирует напрягатель широкой фасции бедра, среднюю и малую ягодичную мышцы; — нижний ягодичный нерв (n. gluteus inferior) (рис. 268), направляющийся к большой ягодичной мышце; — половой нерв (n. genitalis) относится к смешанным. Чувствительные волокна иннервируют кожу промежности и наружных половых органов, а двигательные — мышцы промежности. Длинные ветви включают: — задний кожный нерв бедра (n. cutaneus femoris posterior) (рис. 268, 276), являющийся чувствительным и направляющийся к коже задней поверхности бедра; — седалищный нерв (n. ischiadicus) (рис. 268, 276), который относится к смешанным и является самым крупным нервом в теле человека. От него отходит множество ветвей, направляющихся к мышцам задней группы бедра. Сам нерв опускается до верхней части подколенной ямки, где разделяется на большеберцовый и малоберцовый нервы. Большеберцовый нерв (n. tibialis) (рис. 276) проходит вдоль задней большеберцовой артерии между глубокими и поверхностными сгибателями голени и позади медиальной лодыжки большеберцовой кости выходит на подошвенную поверхность стопы. В области подколенной ямки большеберцовый нерв дает следующие ветви: — медиальный кожный нерв икры (n. cutaneus surae medialis) (рис. 276) направляется к коже заднемедиальной поверхности голени. В нижнем отделе голени объединяется с латеральным кожным нервом икры. Вместе они образуют икроножный нерв (n. suralis) (рис. 276), проходящий позади латеральной лодыжки и иннервирующий латеральные отделы тыльной поверхности стопы; — мышечные ветви (rr. musculares) иннервируют мышцы задней поверхности голени.
| Рис. 277. Проекция нервных сплетений на позвоночный столб 1 — шейное сплетение; 2 — плечевое сплетение; 3 — межреберные нервы; 4 — поясничное сплетение; 5 — крестцовое сплетение |
На голени большеберцовый нерв дает следующие ветви: — медиальные пяточные ветви (rr. calcanei medialis) направляются к коже медиальных отделов пятки; — мышечные ветви (rr. musculares) иннервируют глубокий слой задней группы мышц голени. На поверхности стопы большеберцовый нерв разделяется на медиальную и латеральную подошвенные ветви (rr. plantares medialis et lateralis) (рис. 276), которые являются смешанными и следуют в том же направлении, что и подошвенные артерии. Чувствительные волокна медиального подошвенного нерва направляются к коже медиального отдела подошвы стопы и к коже I, II, III, IV пальцев. Двигательные волокна направляются к короткому сгибателю пальцев, мышце, отводящей большой палец стопы и 1—2-й червеобразным мышцам. Двигательные волокна латерального подошвенного нерва иннервируют короткий сгибатель мизинца стопы, мышцу, отводящую мизинец стопы, мышцу, приводящую большой палец стопы, квадратную мышцу подошвы, межкостные мышцы и 3—4-ю червеобразные мышцы. Общий малоберцовый нерв (n. fibularis communis) (рис. 276) относится к смешанным и в латеральном отделе подколенной ямки разделяется на поверхностный и глубокий малоберцовые нервы. Основными ветвями общего малоберцового нерва являются: — латеральный кожный нерв икры (n. cutaneus surae late-ralis) (рис. 276), направляющийся к коже заднелатеральных отделов голени и объединяющийся с медиальным кожным нер-вом икры; — поверхностный малоберцовый нерв (n. fibularis superficialis) (рис. 276), являющийся смешанным. Его чувствительные волокна иннервируют большую часть кожи тыльной поверхности стопы, а двигательные — длинную и короткую малоберцовые мышцы; — глубокий малоберцовый нерв (n. fibularis profundus) (рис. 276), следующий вдоль большеберцовой артерии. Его чувствительная ветвь дает множество ответвлений в кожу тыльной поверхности стопы в области первого межпальцевого промежутка. Двигательные волокна иннервируют переднюю группу мышц голени и мышцы тыльной поверхности стопы.
| Рис. 278. Область иннервации туловища вид спереди I — кожные ветви шейного сплетения; II — надключичные нервы; III — латеральный кожный нерв предплечья; IV — медиальный кожный нерв плеча; V — передние кожные ветви межреберных нервов; VI — латеральные кожные ветви межреберных нервов; VII — латеральная кожная ветвь подвздошно-подчревного нерва; VIII — передние кожные ветви подвздошно-подчревного нерва; IX — подвздошно-паховый нерв; X — латеральный кожный нерв бедра; XI — ветви полово-бедренного нерва; XII — ветви крестцового сплетения; XIII — передние кожные ветви бедренного нерва; XIV — кожная ветвь запирательного нерва | |
| Рис. 279. Области иннервации туловища вид сзади I — надлопаточный нерв; II — латеральный кожный нерв предплечья; III — латеральные кожные ветви грудных нервов; IV — медиальный кожный нерв плеча; V — задний кожный нерв плеча; VI — боковые кожные ветви межреберных нервов; VII — медиальные кожные ветви грудных нервов; VIII — ветви поясничных нервов; IX — медиальные кожные ветви крестцовых нервов; X — латеральная кожная ветвь подвздошно-подчревного нерва; XI — латеральный кожный нерв бедра; XII — ветви заднего кожного нерва бедра | |
| Рис. 280. Области иннервации верхней конечности А — ладонная поверхность; Б — тыльная поверхность: I — поперечный нерв шеи; II — подключичные нервы; III — латеральный кожный нерв предплечья; IV — ветви грудных нервов; V — медиальный кожный нерв плеча; VI — задний кожный нерв плеча; VII — латеральный кожный нерв предплечья; VIII — медиальный кожный нерв предплечья; IX — ветви срединного нерва; X — ветви локтевого нерва; XI — ветви лучевого нерва; XII — глубокие ветви срединного нерва; XIII — глубокие ветви локтевого нерва; XIV — ветви межреберных нервов; XV — задний кожный нерв предплечья; XVI — глубокие ветви лучевого нерва | |
| Рис. 281. Области иннервации нижней конечности А — передняя поверхность; Б — задняя поверхность: I — латеральная кожная ветвь подвздошно-подчревного нерва; II — ветви полово-бедренного нерва; III — подвздошно-паховый нерв; IV — латеральный кожный нерв бедра; V — кожная ветвь запирательного нерва; VI — передний кожный нерв бедра; VII — ветви подкожного нерва; VIII — ветви общего малоберцового нерва; IX — ветви поверхностного малоберцового нерва; X — ветви икроножного нерва; XI — ветви глубокого малоберцового нерва; XII — ветви поясничных нервов; XIII — медиальные кожные ветви крестцовых нервов; XIV — задний кожный нерв бедра; XV — ветви большеберцового нерва | |
| Рис. 282. Области иннервации головы и шеи I — ветви лобного, глазничного и тройничного нервов; II — ветви скулового, подглазничного, верхнечелюстного и тройничного нервов; III — ветви большого затылочного нерва; IV — ветви ушно-затылочного, подбородочного, нижнечелюстного и тройничного нервов; V — ветви малого затылочного нерва; VI — ветви большого ушного нерва; VII — подкожные ветви дорсального нерва лопатки; VIII — поперечный нерв шеи; IX — надключичные нервы |
Ультразвуковое исследование периферической нервной системы
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Ультразвуковое исследование периферической нервной системы впервые начало применяться для диагностики заболеваний нервных стволов в конце 90-х годов прошлого столетия [1]. С началом использования этого метода стали понятными его неоспоримые преимущества по сравнению с другими способами диагностики. Электрофизиологические методы, такие как электромиография и нейромиография, традиционно признаются «золотым стандартом» для выявления патологии периферической нервной системы. Однако необходимо отметить, что информация, полученная в ходе перечисленных выше обследований, не дает представления о состоянии окружающих тканей, не указывает на характер и причину повреждения нервного ствола и не всегда точно отражает локализацию изменений [2, 3]. В то же время именно эти сведения помогают определить тактику консервативного или оперативного лечения.
Внедрение ультразвуковой сонографии в клиническую практику позволило с успехом восполнить пробелы в диагностике заболеваний периферических нервов. В настоящей статье представлен опыт ультразвукового исследования периферических нервов верхней и нижней конечностей, накопленный в нашей клинике.
Ультразвуковая анатомия периферических нервов в норме
Для ультразвуковых исследований используются датчики с частотой 7-17 МГц, но в некоторых случаях необходимо применение трансдьюсеров с более низкой частотой — 3-5 МГц. В процессе сканирования оценивают анатомическую целость нервного ствола, его структуру, четкость контуров нерва и состояние окружающих тканей. Все перечисленные пункты выше нужно обязательно отражать в протоколе исследования. В случае выявления патологических изменений в структуре нерва указывают вид повреждения (полное или частичное), зону и степень компрессии нервного ствола (отмечают уменьшение диаметра нерва и причину сдавления). При обнаружении объемного образования описывают его размеры и структуру, контуры, взаимоотношение с окружающими мягкими тканями, наличие или отсутствие кровотока.
Ультразвуковое исследование периферических нервов целесообразно начинать с поперечной проекции в точке, где нервный ствол легче всего идентифицировать, смещаясь затем в проксимальном и дистальном направлениях, оценивая структуру нерва на протяжении [3-5].
Изображение нерва имеет ряд характерных признаков. В поперечной проекции он выглядит как овальное или округлое образование с четким гиперэхогенным контуром и внутренней гетерогенной упорядоченной структурой («соль — перец», «медовые соты») [4, 6, 7]. В продольной проекции нерв лоцируется в виде линейной структуры с четким эхогенным контуром, в составе которой правильно чередуются гипо- и гиперэхогенные полосы — «электрический кабель» [7]. Толщина периферических нервов вариабельна и составляет от 1 мм для пальцевых нервов до 8 мм для седалищного нерва.
Залогом успешного проведения ультразвукового обследования служит хорошее знание анатомии исследуемой области.
Основными нервными стволами, доступными ультразвуковому исследованию на верхней конечности, являются лучевой, срединный и локтевой нервы.
Лучевой нерв представляет собой самую большую ветвь задней порции плечевого сплетения. Визуализацию нерва осуществляют на задней и латеральной поверхностях плеча, где он сопровождает плечевую артерию. В средней трети плеча лучевой нерв огибает плечевую кость и непосредственно прилегает к ней в спиральном канале (рис. 1).
Рис. 1.
Поперечная сонограмма лучевого нерва (короткие стрелки) на уровне спирального канала плечевой кости (длинные стрелки — контур плечевой кости).
Именно со спирального канала целесообразнее всего начинать процесс сканирования лучевого нерва. Как правило, для этого используются датчики с частотой 9-17 МГц, и исследование проводится преимущественно в поперечной проекции. Далее, тотчас кпереди от латерального надмыщелка плеча, n. radialis делится на чувствительную (или поверхностную) и двигательную (глубокую) ветви и задний межкостный нерв (рис. 2).
Рис. 2.
Поперечная сонограмма на уровне дистального отдела плеча. Деление лучевого нерва на поверхностную и глубокую ветви (стрелки).
Поверхностная ветвь проходит по медиальному краю плечелучевой мышцы и сопровождается лучевой артерией и веной. В этом месте нерв наиболее доступен ультразвуковому исследованию, но только при условии использования датчиков высокой частоты (свыше 15 МГц), так как диаметр этой ветви очень мал.
Глубокая ветвь лучевого нерва проходит непосредственно в супинаторе, здесь нерв также доступен визуализации из-за разницы сонографической структуры между ним и окружающей его мышцей.
В дистальном отделе на разгибательной поверхности предплечья n. radialis (его поверхностная ветвь) заканчивается делением на 5 дорсальных пальцевых нервов. Ультразвуковое исследование пальцевых нервов можно осуществить только с использованием датчиков высокой частоты, но даже в этом случае получить отчетливое сонографическое изображение этих структур удается нечасто.
Срединный нерв формируется из латерального и медиального пучков плечевого сплетения. На плече n. medianus располагается в медиальной бороздке двуглавой мышцы кпереди от плечевой артерии. Срединный нерв является самым крупным нервом верхней конечности, поэтому его визуализация не представляет сложностей, однако легче всего можно получить ультразвуковое изображение нерва в области карпального канала, где он расположен поверхностно, а также на уровне локтевого сустава. В последнем случае в качестве маркера целесообразно использовать сосудистый пучок. В области локтевого сустава срединный нерв располагается медиальнее по отношению к более глубоко расположенным плечевой артерии и вене (рис. 3).
Рис. 3.
Срединный нерв на уровне локтевого сустава в поперечной проекции (короткие стрелки). Рядом визуализируется плечевая артерия (длинная стрелка).
В проксимальном отделе предплечья нерв обычно проходит между двумя головками круглого пронатора. В области лучезапястного сустава срединный нерв располагается под сухожилием длинной ладонной мышцы и между сухожилиями сгибателей, проходя под удерживателем сгибателей на кисть через так называемый карпальный канал. Общие ладонные пальцевые нервы (их насчитывают три) образуются путем разветвления основного ствола срединного нерва на уровне дистального конца удерживателя сгибателей.
Локтевой нерв является главной ветвью медиального пучка плечевого сплетения. На плече n. ulnaris ветвей не дает. В области локтевого сустава нерв проходит через кубитальный канал, сформированный медиальным надмыщелком плеча и локтевым отростком. Здесь локтевой нерв прилегает непосредственно к кости и сверху покрыт только фасцией и кожей. При ультразвуковом исследовании области локтевого сустава следует обратить внимание на то, чтобы рука пациента располагалась свободно и не была согнутой. Это важно, поскольку при сгибании локтевого сустава до 90 диаметр нерва уменьшается за счет его растяжения.
На предплечье n. ulnaris обычно располагается между двумя головками локтевого сгибателя запястья, а в дистальном отделе предплечья нерв лежит между сухожилием локтевого сгибателя запястья медиально и латерально от локтевой артерии и вены. На кисть локтевой нерв попадает через канал локтевого нерва, называемый каналом Гийона. При прохождении через канал локтевой нерв сопровождается одноименными артерией и веной. В дистальном отделе канала Гийона нерв делится на глубокую моторную ветвь и поверхностную чувствительную, и именно поверхностную ветвь продолжает сопровождать локтевая артерия, что позволяет легче ориентироваться при ультразвуковом исследовании.
На нижней конечности при ультразвуковом сканировании можно без труда идентифицировать седалищный нерв и его ветви. В зарубежной литературе описывается также сонографическое исследование бедренного нерва. Необходимо отметить, что визуализация этого периферического нерва затруднена и лучшим акустическим окном является паховая область, где нерв сопровождает бедренные артерию и вену.
Седалищный нерв — самый большой из периферических нервов в организме человека. Фактически он состоит из двух крупных стволов: кнаружи находится общий малоберцовый нерв, медиально — большеберцовый нерв. Седалищный нерв выходит из полости малого таза через большое седалищное отверстие под грушевидной мышцей.
Уже в ягодичной области нерв доступен визуализации, необходимо только правильно определиться с частотой используемого датчика: при достаточной мышечной массе целесообразно применять датчики с частотой 2-5 МГц, если мышечная масса в ягодичной области не выражена, можно использовать датчики с большей частотой — 5-9 МГц. В области ягодичной складки седалищный нерв располагается близко к широкой фасции бедра, смещается латерально и далее лежит под длинной головкой двуглавой мышцы бедра, располагаясь между ней и большой приводящей мышцей (рис. 4).
Рис. 4.
Седалищный нерв (продольная проекция, панорамное сканирование) в средней трети бедра (стрелки).
В дистальных отделах бедра, чаще в верхнем углу подколенной ямки, нерв делится на две ветви: более толстую медиальную — большеберцовый нерв и более тонкую латеральную — общий малоберцовый нерв. Именно с этой области лучше всего начинать ультразвуковое исследование седалищного нерва и его ветвей.
Общий малоберцовый нерв, отделившись от основного ствола, спускается латерально под двуглавой мышцей бедра к головке бедренной кости. В области головки малоберцовой кости нерв располагается поверхностно, прикрыт только фасцией и кожей, здесь он также хорошо доступен визуализации (рис. 5).
Рис. 5.
Продольная сонограмма общего малоберцового нерва (стрелки) на уровне головки малоберцовой кости (F).
Далее общий малоберцовый нерв проникает в толщу проксимального отдела длинной малоберцовой мышцы и делится на две свои конечные ветви — поверхностный малоберцовый нерв и глубокий малоберцовый нерв. Визуализация конечных ветвей общего малоберцового нерва затруднена из-за их малого диаметра и отсутствия анатомических маркеров при их прохождении в толще мышц голени. Поверхностный малоберцовый нерв делится на конечные ветви (тыльные ветви стопы) на латеральной поверхности нижней трети голени. Глубокий малоберцовый нерв переходит на переднюю поверхность голени и здесь, располагаясь латерально, сопровождает передние малоберцовые сосуды. На тыл стопы нерв попадает под нижним удерживателем разгибателей и под сухожилием длинного разгибателя I пальца. Здесь он делится на концевые ветви. Для визуализации общего малоберцового нерва и его ветвей удобнее использовать датчики с частотой 9-17 МГц.
Большеберцовый нерв по своему направлению является продолжением седалищного нерва. В подколенной ямке нерв располагается над подколенными веной и артерией и несколько кнаружи от них (рис. 6).
Рис. 6.
Сонограммы большеберцового нерва в подколенной ямке (стрелки). Визуализируется подколенный сосудистый пучок — вена (V) и артерия (A).
а)
Продольная сонограмма.
б)
Поперечная сонограмма.
На голень большеберцовый нерв попадает между головками икроножной мышцы и сопровождает задние большеберцовые сосуды, проходя под камбаловидной мышцей. На стопу большеберцовый нерв попадает через так называемый «тарзальный канал» или медиальный лодыжковый канал, образованный медиально внутренней лодыжкой, латерально фасцией удерживателем сгибателей. Этот фиброзный туннель по строению сходен с карпальным каналом на кисти. На выходе из тарзального канала нерв делится на конечные ветви — медиальный и боковой подошвенные нервы. Большеберцовый нерв лучше всего исследовать в подколенной ямке и проксимальных отделах голени, а также на уровне внутренней лодыжки (рис. 7). В средней трети голени нерв располагается достаточно глубоко и его изображение трудно дифференцировать от окружающих тканей.
Рис. 7.
Поперечная сонограмма большеберцового нерва на уровне медиальной лодыжки (стрелки). Визуализируются заднебольшеберцовые вены (V) и артерия (A).
На голени большеберцовый нерв дает кожные и мышечные ветви. Из всех ветвей чаще всего доступен визуализации икроножный (суральный) нерв (рис. 8). Он располагается кнаружи от малой подкожной вены и сопровождает ее до латеральной лодыжки, где делится на конечные кожные ветви.
Рис. 8.
Суральный нерв (стрелки). Ппроекции на уровне средней трети голени.
а)
Продольная проекция.
б)
Поперечная проекция.
Для исследования большеберцового нерва и его ветвей используются датчики с частотой до 9-17 МГц.
Ультразвуковая диагностика заболеваний периферических нервов
Повреждения нервов
Травматические повреждения нервов могут быть разделены на две большие группы: повреждение с полным или частичным нарушением анатомической целости нерва и повреждение внутренней структуры нервного ствола при сохранении целости наружной оболочки нерва. Ультразвуковая картина при повреждениях нервов имеет характерные признаки в зависимости от вида повреждения и является общей для любого периферического нерва. Причины нарушения целости нервного ствола могут быть различными. В нашей практике мы чаще всего встречаемся с последствиями травм: пересечение нерва в результате резаной раны, повреждение отломками кости или ущемление нерва между ними при переломах со смещением, сдавление нерва рубцовой тканью или костной мозолью. Кроме этого, может произойти ятрогенное повреждение нерва при закрытой или открытой репозиции отломков с последующей фиксацией их пластиной, при оперативном вмешательстве на прилежащих непосредственно к нервному стволу мягких тканях.
На верхней конечности чаще всего встречаются повреждения лучевого нерва, связанные с переломом плечевой кости, что прежде всего объясняется близким прилеганием нерва к кости при прохождении через спиральный канал плечевой кости. На нижней конечности наиболее уязвимой в этом отношении областью является головка малоберцовой кости, где к ней непосредственно прилегает общий малоберцовый нерв.
Заключение о нарушении анатомической целости нерва может быть сделано на основании визуализации дистального и проксимального концов нерва с отчетливо выявляемым диастазом между ними. При этом в первые дни после травмы разъединенные сегменты нерва, как правило, не изменены и лишь по прошествии некоторого времени (от 1 до 12 мес) чаще всего в проксимальном конце поврежденного нервного ствола формируется посттравматическая неврома (рис. 9). Дистальный конец полностью поврежденного нерва истончается, в некоторых случаях в нем могут образоваться травматические невромы.
Рис. 9.
Терминальная посттравматическая неврома локтевого нерва. Стрелкой указан проксимальный конец поврежденного нерва, заканчивающийся овальным гипоэхогенным образованием с четким контуром, — неврома. Продольная сонограмма.
Травматические невромы в зависимости от локализации образования и причины, их вызвавшей (полный или частичный разрыв), делятся на терминальные и внутриствольные. Структура невромы гипоэхогенна и однородна, размер невромы зависит от размера поврежденного нерва и количества вовлеченной в повреждение нервной ткани, образование имеет четкие контуры и аваскулярно. При частичном повреждении целости нерва в поврежденной нервной ткани, как уже указывалось выше, может сформироваться внутриствольная неврома (рис. 10). При этом образование визуализируют непосредственно в нервном стволе, оно имеет такие же ультразвуковые характеристики, как и при полном перерыве ствола, размеры невромы вариабельны и могут достигать нескольких сантиметров в длину. В ультразвуковом заключении необходимо указать диастаз между концами поврежденного нерва и структуру проксимального и дистального концов, размеры невромы, ее локализацию.
Рис. 10.
Внутриствольная неврома срединного нерва. Короткие стрелки указывают на проксимальный и дистальный концы поврежденного нерва, гипоэхогенное образование окружено периневрием, имеет четкие контуры — неврома. Продольная сонограмма.
При контузии нерва или его тракции в случае сохранения целости наружной оболочки изменяется внутренняя структура нервного ствола. Происходит утрата дифференцировки на отдельные волокна, нерв становится гипоэхогенным, утолщенным, с нечетким контуром. Перечисленные выше ультразвуковые признаки выявляют непосредственно в месте повреждения, в проксимальном и дистальном направлении нервный ствол, как правило, не изменен. В месте ущемления нервного ствола между костными фрагментами или металлоконструкциями отмечают истончение нерва непосредственно в месте поражения и утрату упорядоченной эхоструктуры (рис. 11). Такую же картину можно увидеть и при сдавлении рубцовой тканью или костной мозолью (при сохранении целости нерва). Проксимальнее места сдавления диаметр нерва увеличивается за счет утолщения отдельных нервных пучков в его составе. При этом ствол имеет нечеткие контуры и структуру пониженной эхогенности. Описанные ультразвуковые признаки обусловлены отеком проксимального по отношению к сдавленному участку сегмента нерва. Дистальнее места повреждения структура нерва может быть не изменена.
Рис. 11.
Ущемление глубокой ветви лучевого нерва (короткие стрелки) на уровне проксимального отдела предплечья костным фрагментом (длинная стрелка). Нерв гипоэхогенной однородной структуры, утолщен, дифференцировка на отдельные волокна отсутствует. Панорамное сканирование.
Синдромы сдавления периферических нервов (туннельные синдромы)
Периферические нервы конечностей могут подвергаться сдавлению в естественных фиброзных каналах, при расположении в толще мышечной ткани и в случае прилегания к кости. На верхней конечности описаны следующие локализации потенциальной компрессии нервных стволов. Для лучевого нерва — это спиральный канал и m. supinator предплечья. Срединный нерв может ущемляться при прохождении между головками круглого пронатора и в карпальном канале. Для локтевого нерва местами вероятного развития туннельного синдрома служат локтевой канал и канал Гийона. На нижней конечности общий малоберцовый нерв чаще всего подвергается сдавлению на уровне головки малоберцовой кости, большеберцовый нерв может ущемляться в дистальном отделе при прохождении через тарзальный канал.
Синдром «карпального канала» — наиболее часто встречающийся синдром сдавления периферических нервов. Эта патология имеет характерную клиническую картину и диагностируется без труда. Ультразвуковое исследование помогает подтвердить сдавление срединного нерва в карпальном канале. К основным ультразвуковым признакам этого туннельного синдрома относятся: утолщение срединного нерва проксимальнее карпального канала, уплощение или уменьшение высоты нерва в дистальном отделе карпального канала, изогнутость удерживателя сгибателей. В проксимальных отделах срединный нерв теряет дифференцировку на волокна, и структура его становится гипоэхогенной (рис. 12). В ряде зарубежных исследований, посвященных проблеме ультразвуковой диагностики синдрома «карпального канала», подчеркивается необходимость количественной оценки изменений срединного нерва. В нашей практике мы используем два основных критерия: увеличение площади поперечного сечения срединного нерва свыше 0,11 см², измеренной на уровне гороховидной кости, и коэффициент уплощения, определяемый как отношение максимальной ширины нерва к его высоте (значения выше 3,3 принимают за патологические). Появление внутриневральной гиперваскуляризации в месте компрессии срединного нерва при исследовании в режиме цветового кодирования также может свидетельствовать о развитии синдрома «карпального канала».
Рис. 12.
Компрессия срединного нерва в карпальном канале. Место сдавления нерва указано светлой стрелкой. Выше места сдавления (темная стрелка) нерв утолщен, контуры его нечеткие, отмечается утолщение отдельных нервных пучков в составе нерва. Продольная сонограмма.
Вторым по распространенности является синдром сдавления локтевого нерва в кубитальном канале. Истинное ущемление в локтевой бороздке происходит при сдавлении нерва рубцовой тканью, костной мозолью, экзостозами или мягкотканными образованиями, такими как организовавшаяся гематома, интраневральные ганглии и внурисуставные ганглии, добавочная локтевая мышца. Внешняя компрессия нерва может развиться при наличии предрасполагающих факторов: мелкой бороздки локтевого нерва, длительного давления на область кубитального канала или подвывих нерва у пациентов, находящихся в коме, или при продолжительном наркозе. Повторяющийся вывих локтевого нерва со смещением его к медиальному надмыщелку плечевой кости может вызвать повреждение нерва или провоцировать постоянную его травматизацию.
Ультразвуковое исследование локтевого нерва при подозрении на сдавление нерва в кубитальном канале начинают в поперечной проекции с дистального отдела плеча. Обычно на этом участке нерв имеет овальную форму, при прохождении через кубитальный канал она становится округлой. Следует еще раз подчеркнуть, что у пациентов могут отмечаться некоторое снижение эхогенности локтевого нерва в этой зоне и небольшое увеличение его размеров без клинических симптомов невропатии. В отличие от здоровых лиц у больных с синдромом кубитального канала увеличение диаметра локтевого нерва находят на уровне медиального мыщелка плеча.
После обследования нерва в кубитальном канале в поперечной и продольной проекциях датчик смещают дистальнее и оценивают структуру нерва в проксимальных отделах предплечья. К основным ультразвуковым признакам синдрома сдавления локтевого нерва в кубитальном канале относят уплощение нерва непосредственно в месте компрессии, утолщение его выше этой зоны, утрату внутренней дифференцировки нерва на отдельные пучки, отек окружающих мягких тканей и гиперваскуляризацию.
При хронической травматизации локтевого нерва в кубитальном канале клинические проявления не отличаются от таковых при сдавлении нерва в этой области, а данные ультразвукового исследования будут иметь другие характерные признаки. Основным из них служит диффузное утолщение нерва на уровне кубитального канала (рис. 13). Кроме того, можно обнаружить увеличение размеров отдельных нервных пучков в составе нерва, размытость контура нерва за счет отека окружающих мягких тканей.
Рис. 13.
Невропатия локтевого нерва на уровне кубитального канала. Продольная сонограмма.
Компрессия локтевого нерва в канале Гийона встречается значительно реже, чем синдром «кубитального канала». Основными причинами ущемления локтевого нерва в канале Гийона являются внешнее сдавление различными образованиями: липомой, внутрисуставным ганглием, аневризмой локтевой артерии. Этот вид туннельного синдрома встречается редко, и ультразвуковые признаки сдавления локтевого нерва в канале Гийона совпадают с описанными выше при других компрессионных синдромах.
При исследовании медиального отдела голеностопного сустава необходимо помнить о таком виде патологии, как синдром тарзального канала. Этот вид туннельного синдрома связан со сдавлением большеберцового нерва в тарзальном канале. Тарзальный канал по структуре аналогичен карпальному каналу на кисти. Сухожилия сгибателей и сосудистонервный пучок заключены в довольно тесное пространство между медиальной лодыжкой и удерживателем сгибателей. При повышении давления в этом пространстве происходит компрессия большеберцового нерва, что клинически проявляется болью и парестезиями в медиальном отделе стопы. Ультразвуковая диагностика этого туннельного синдрома основывается на выявлении дополнительных образований в тарзальном канале: это скопление жидкости, внутрисуставной ганглий, что вызывает сдавление и уплощение большеберцового нерва. Выше зоны компрессии отмечается утолщение нервного ствола с ультразвуковыми признаками его отека.
Объемные образования периферических нервов
Шванномы и нейрофибромы — самые распространенные опухоли периферических нервов. Следует отметить, что их ультразвуковые признаки сходны. Выявляют гипоэхогенные образования овальной или веретенообразной формы, ориентированные по длинной оси нерва и дающие эффект дорсального усиления (рис.14). Контуры образования четкие, ровные, иногда можно лоцировать его капсулу. В структуре опухоли при ультразвуковом исследовании могут определяться неоднородность и жидкостные включения. Размеры образований колеблются от 2 до 5 см. В режиме цветового допплера в опухолях, как правило, выявляется обильная васкуляризация. Поскольку, как отмечалось выше, нейрофибромы и шванномы имеют сходные сонографические характеристики, гистологический диагноз в ультразвуковом заключении не указывают, ограничиваясь подробным описанием выявленного образования.
Рис. 14.
Нейрофиброма большеберцового нерва на уровне подколенной ямки — образование с четкими контурами, веретенообразной формы, гипоэхогенной структуры.
а)
Панорамное сканирование.
б)
При цветовом допплеровском картировании в образовании определяется кровоток.
Злокачественные опухоли периферических нервов, как правило, поражают крупные нервные стволы, такие как седалищный нерв или плечевое сплетение. Кроме того, больные со злокачественными опухолями чаще имеют очерченную неврологическую симптоматику по сравнению с пациентами, имеющими доброкачественные опухоли. Такие ультразвуковые признаки, как размеры опухоли более 5 см, нечеткость ее контуров, гетерогенность структуры с наличием кальцинатов и реакция окружающих тканей в виде отека и инфильтрации, вероятнее всего, свидетельствуют о злокачественности процесса. Перечисленные выше характеристики (за исключением указаний на инвазивный рост) не являются специфичными и не позволяют сделать однозначный вывод о природе опухоли.
Неврома Мортона (периневральный фиброз, фокальный травматический неврит подошвенного нерва) является фиброзным утолщением межпальцевого нерва и относится к опухолеподобным поражениям нервных стволов. Преимущественная локализация этой опухоли между 3-й и 4-й плюсневой костью имеет анатомическое обоснование: здесь образуется своего рода нервное сплетение из разветвления общего подошвенного нерва третьего межпальцевого промежутка и ветвями анастомоза от латерального подошвенного нерва. Ультразвуковое обследование межпальцевых пространств между пальцами ног лучше всего вести со стороны подошвенной поверхности, при этом датчик устанавливается в поперечной плоскости на уровне головок плюсневых костей. Опыт проведения наших исследований показывает, что одного поперечного исследования стопы недостаточно, поэтому необходимо также продольное ультразвуковое сканирование в данной области. Для исследований целесообразно использовать датчики с частотой не менее 12 МГц. Нормальное межпальцевое пространство характеризуется наличием эхогенного материала, включающего жир и соединительную ткань. Неврома имеет округлую или веретенообразную форму и гипоэхогенную структуру, определяющуюся в нижней части межплюсневого пространства между головками плюсневых костей (рис. 15). Всегда следует пытаться установить связь с межпальцевым нервом, что сразу повышает специфичность сонографического исследования. Из-за малого размера подошвенных нервов это достигается далеко не всегда. Неврому можно спутать с воспалением в прилежащей плюсневой сумке. Ультразвуковые отличия состоят в том, что плюсневая сумка расположена кпереди от межпальцевого нерва между плюсневыми головками и при воспалении сумки в ней, как правило, присутствует жидкостный компонент. Кроме того, клиническая симптоматика невромы Мортона достаточно характерна для того, чтобы заподозрить именно это заболевание.
Рис. 15.
Неврома Мортона. Гипоэхогенное образование (темная стрелка) расположено между головками плюсневых костей (белые стрелки). Продольная сонограмма.
Заключение
Ультразвуковое исследование периферической нервной системы с каждым годом приобретает все большее значение в клинической практике. Неоспоримыми преимуществами сонографии по сравнению с другими методами визуализации являются относительная дешевизна исследования и возможность повторять его необходимое число раз. В процессе обследования специалист может оценить структуру нервного ствола на протяжении и состояние окружающих тканей, провести ряд динамических проб. Основным минусом ультразвукового метода является субъективность в оценке полученных данных, связанная с различными практическими навыками и опытом специалистов. Надеемся, что настоящая публикация внесет свою скромную лепту во внедрение ультразвуковой неврологии в широкую клиническую практику и поможет врачам лучше ориентироваться в вопросах диагностики заболеваний периферической нервной системы.
Литература
- Fornage B.D. Peripheral nerves of the extremities: imaging with US // Radiology. 1988. V. 167. N1. Р. 179-182.
- Gruber H., Peer S., Meirer R. et al. Peroneal Nerve Palsy Associated with Knee Luxation: Evaluation by Sonography-Initial Experiences // Am. J. Roentgenol. 2005. V. 185. P. 1119-1125.
- Peer S., Bodner G. High-Resolution Sonography of the Peripheral Nervous System // 2003. Springer. 140 p.
- Еськин Н.А., Голубев В.Г., Богдашевский Д.Р. и др. Эхография нервов, сухожилий и связок // SonoAce International. 2005. Вып. 13. С. 82-94.
- Bodner G., Buchberger W., Schocke M. et al. Radial Nerve Palsy Associated with Humeral Shaft Fracture: Evaluation with US-Initial Experience // Radiology. 2001. V. 219. N3. P. 811-816.
- Миронов С.П., Еськин Н.А., Голубев В.Г. и др. Ультразвуковая диагностика патологии сухожилий и нервов конечностей // Вестник травматологии и ортопедии. 2004. N3. С. 3-4.
- Stewart J.D. Peripheral nerve fascicles: anatomy and clinical relevance // Muscle Nerve. 2003. V. 28. N5. P. 525-541.
УЗИ сканер HS70
Точная и уверенная диагностика.
Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.