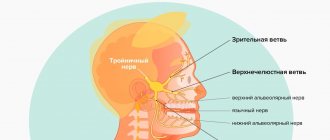
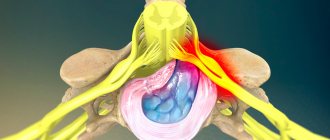
Дентальные имплантаты решают массу проблем при сложном протезировании, когда имеются трудности восстановления приемлемой функции. При установке имплантатов в нижней челюсти возникает значительный риск повреждения какой-либо из периферических ветвей (нижнего альвеолярного, подбородочного, язычного нерва) нижнечелюстной части тройничного нерва.
Хотя нарушение чувствительности является известным и ожидаемым риском некоторых стоматологических (терапевтических и хирургических) вмешательств, несмотря на оказание самой качественной помощи наиболее квалифицированными специалистами, неврологические осложнения в настоящее время являются второй по частоте причиной возбуждения исков против стоматологов в Соединенных Штатах.
Нарушение чувствительности структур полости рта имеет большое значение с психологической и функциональной точек зрения. Анестезия, болезненность или гиперчувствительность могут появляться в области губ, щек, зубов, десен или языка. Слюнотечение, поперхивание кусочками пищи или напитками, прикусывание губ или языка, трудности при выполнении таких ежедневных манипуляций, как бритье, нанесение макияжа, разговор, жевание, проглатывание, поцелуи, курение, являются следствием повреждения нижнечелюстного нерва и, безусловно, доставляют пациенту крайний дискомфорт, особенно, если о таких осложнениях больной не был предупрежден заблаговременно, а также если эти проблемы не разрешаются полностью.
Повреждения нерва не всегда разрешаются самостоятельно. Однако, у некоторых пациентов их можно успешно лечить с помощью использования микрохирургических методик, при условии выполнения их вовремя. У других пациентов симптомы повреждения нерва могут быть эффективно устранены, при применении адекватной нехирургической терапии.
Причины повреждения нерва
Повреждения нижнего альвеолярного, подбородочного или язычного нервов появляются в результате компрессии, размозжения, растяжения, частичного или полного разрыва. В имплантологической практике разрыв нерва может произойти при проведении разреза слизистой или при сверлении кости для подготовки остеотомического отверстия с целью введения имплантата. Растяжение нерва возникает при продолжительной ретракции слизистонадкостничного лоскута. Компрессия или размозжение нижнего альвеолярного нерва происходит в результате установки имплантата большой длины. Инъекция местного анестетика может вызвать повреждение нерва при непосредственной травме иглой или, что более правдоподобно, в результате разрыва перинервальных или эндонервальных кровеносных сосудов с последующим образованием спаек из рубцовой ткани.
Результаты и их обсуждение
Выполнение РБ по общепринятым рекомендациям было эффективно в 88,9 % при окологлазничном доступе к верхнечелюстному нерву, в 71,4% при подскуловом доступе к верхнечелюстному нерву и в 70,6% при блокаде подскуловым доступом к нижнечелюстному нерву. (Таблица №1) Более высокая частота удачных блокад по В.Ф. Войно-Ясенецкому (p<0,05 по сравнению с подскуловыми блокадами), вероятно, была связана с техникой выполнения, которая основана на достижении парестезии при нейростимуляции с уменьшением силы тока до 0,3 мА.
Таблица №1. Частота неудач в зависимости от вида регионарной блокады и достижения парестезии
| Вид регионарного блока | Группа исследования | Парестезия | Частота неудач (%) |
| Окологлазничный блокада верхнечелюстного нерва | 1 | + | 11,1 |
| Подскуловая блокада верхнечелюстного нерва | 2 | — | 28,6* |
| 4 | + | 9,8 | |
| Подскуловая блокада нижнечелюстного нерва | 3 | — | 29,4* |
| 5 | + | 11,8 |
*p<0,05 — по сравнению с группами с парестезией
Высокая частота неудач стволовой блокады верхнечелюстного нерва подскуловым доступом напрямую связана с неправильной трактовкой двигательного ответа на нейростимуляцию. Необходимо помнить, что верхнечелюстной нерв является чисто чувствительным нервов и не содержит двигательных волокон. Поэтому появление двигательного ответа связано с прямой стимуляцией жевательной мышцы, а при проведении иглы в крылонебную ямку со стимуляцией латеральной или медиальной крылонебных мышц [9].
Таким образом, наличие двигательного ответа не должно восприниматься, как эффективная нейровизуализация верхнечелюстного нерва и введение местного анестетика, в таком случае, будет осуществлено в толщу мышцы. В свою очередь, внутри-мышечное введение местного анестетика будет препятствовать его распространению по крылонебной ямке и диффузии к веткам верхнечелюстного нерва.
Высокая частота неудач при блокаде нижнечелюстного нерва по С.Н. Вайсблату, даже при достижении мышечного ответа, связана с анатомическими особенностями отхождения чувствительных и двигательных волокон. Чувствительные волокна начинают отделяться от ствола нижнечелюстного нерва непосредственно после его выхода из овального отверстия [10]. Кроме того, в отличие от регионарных блокад на конечностях, когда эффективность нейростимуляции в проксимальных отделах оценивается по мышечному ответу в дистальных отделах, нейростимуляция нижнечелюстного нерва приводит к мышечному сокращению в той же области. В свою очередь, такое сокращение жевательных мышц в ответ на стимуляцию нерва легко спутать с мышечным сокращением на непосредственное раздражение мышцы.
Таким образом, для эффективной блокады нижнечелюстного нерва необходимо подвести иглу как можно ближе к овальному отверстию и получить парестезию. Введение местного анестетика, ориентируясь на мышечную стимуляцию, может быть связано или с непосредственной стимуляцией жевательной мышцы или со стимуляцией чисто двигательных ветвей или смешанного нижнего альвеолярного нерва [9].
Изменение тактики, которая связана с получением парестезии, способствовало росту числа удачных подскуловых РБ верхнечелюстного нерва до 90,2 % и нижнечелюстного нерва до 88,2 %, соответственно. Вместе с тем, около 10% неудач сохранялись при любых видах блокад, что, вероятно, связано с анатомическими особенностями.
Использование 3D-КТ наведения позволяет избежать подобных неудач. С по-мощью 3D-КТ удается четко идентифицировать первичный ориентир для подскуловых блокад (крылонебный отросток), с последующем проведении иглы в крылонебную ямку при блокаде верхнечелюстного нерва или к овальному отверстию при блокаде нижнечелюстного нерва. Причем во всех удачных случаях (n=4) иглу удалось подвести к необходимому анатомическому ориентиру после второй серии снимков, что позволило избежать чрезмерного увеличения дозы рентгеновского излучения.
3D-КТ наведение на первичный ориентир (наружная пластинка крылонебного отростка) при стволовых подскуловых блокадах верхне- и нижнечелюстного нервов по С.Н. Вайсблату1. Скуловая дуга 2. Крылонебный отросток 3. Скуловая кость 4. Слуховой проход 5. Суставной отросток нижней челюсти 6. Игла 7. Венечный отросток нижней челюсти 8. Ветвь нижней челюсти
3D-КТ наведение при подскуловаой стволовой блокаде верхнечелюстого нерва по С.Н. Вайсблату 1. Скуловая дуга 2. Игла 3. Нижняя челюсть 4. Крылонебное пространство 5. Крылонебный отросток 6. Овальное отверстие
3D-КТ наведение при подскуловой стволовой блокаде нижнечелюстого нерва по С.Н. Вайсблату 1. Скуловая дуга 2. Игла 3. Ветвь нижней челюсти 4. Крылонебный отросток 5. Овальное отверстие
Сочетанное применение нейростимуляции и 3D-КТ сделало возможным безопасное продвижение иглы и позволило избежать повреждения нерва. Иглу располагали таким образом, чтобы получить чувство парестезии при снижении силы тока до 0,3 мА. В этих случаях не было необходимости в рекомендованном ограничении продвижения иглы до границы на уровне наружной пластинки крылонебного отростка в связи с опасностью повреждения верхне- и нижнечелюстного нервов [3].
Кроме того, использование 3D-КТ позволяет понять причины неудач при выполнении РБ на лице. Расположение конца иглы на границе крылонебного отростка, как это рекомендовано в большинстве руководств по РА, приводит к латерализации блока из-за невозможности распространения местного анестетика к внутренним отделам крылонебной ямки. Отклонение конца иглы от овального отверстия, было причиной распространения местного анестетика в зоне отдаленной от основного ствола нижнечелюстного нерва и неэффективной РБ, несмотря на видимый мышечный ответ на нейростимуляцию силой тока 0,3 мА.
Латерализация блока при выполнении стволовой скуловой блокады вехнечелюстного нерва по С.Н. Вайсблату 1. Игла 2. Скуловая дуга 3. Скуловая кость 4. Зона эффективного блока 5. Вырезка нижней челюсти 6. Крылонебное пространство 7. Крылонебный отросток
Отклонение иглы от овального отверстия как причина неудачной стволовой скуловой блокады нижнечелюстного нерва по С.Н. Вайсблату 1. Игла 2. Скуловая дуга 3. Овальное отверстие 4. Сосцевидный отросток 5. Крылонебный отросток
Таким образом, сочетанное использование 3D-КТ наведения и нейростимуля-ции представляет собой новый высокоэффективный метод нейровизуализации при стволовых блокадах верхне- и нижнечелюстного нервов.
Методы профилактики
Тщательное планирование и квалифицированное выполнение манипуляций минимизируют риск повреждения нерва. Панорамные и периапикальные ренгенограммы, дополненные сканированием (при наличии показаний), позволяют определить высоту альвеолярного отростка над нервом, медиальнолатеральную и вертикальную локализацию канала нижнечелюстного нерва и подбородочного отверстия. Аккуратное проведение разрезов мягких тканей помогает избежать прямого контакта с подбородочным и язычным нервом, а нежная ретракция лоскута минимизирует непрямое растягивание нерва. При подготовке остеотомического отверстия и установке имплантата необходимо избегать повреждение канала нижнечелюстного нерва.
При отсутствии достаточной высоты альвеолярного отростка для установки имплантата без риска повреждения канала нижнечелюстного нерва, показана латерализация нижнечелюстного нерва. Имплантаты можно установить во время выполнения этой операции (рис. 1-3).
Рисунок 1. Репозиция нерва. Нижний альвеолярный нерв препятствует адекватной установке имплантата.
Рисунок 2. Трансоральная репозиция нерва и его латеральная ретракция.
Рисунок 3. Имплантаты установлены в желаемом положении и на необходимой глубине, произведена репозиция нерва.
Ветви тройничного нерва: нижнечелюстной нерв
Нижнечелюстной нерв (п. mandibularis) — третья ветвь тройничного нерва, является смешанным нервом и формируется за счет чувствительных нервных волокон, идущих из тройничного узла, и двигательных волокон двигательного корешка (рис. 1, 2). Толщина ствола нерва колеблется от 3,5 до 7,5 мм, а длина внечерепного отдела ствола — 0,5-2,0 см. Нерв состоит из 30-80 пучков волокон, включающих от 50 000 до 120 000 миелиновых нервных волокон.
Рис. 1. Нижнечелюстной нерв, вид слева. (Ветвь нижней челюсти удалена):
1 — ушно-височный нерв; 2 —
средняя менингеальная артерия; 3 — поверхностная височная артерия; 4 — лицевой нерв; 5 — верхнечелюстная артерия; 6— нижний альвеолярный нерв; 7 — челюстно-подъязычный нерв; 8— поднижнечелюстной узел; 9— внутренняя сонная артерия; 10— подбородочный нерв; 11 — медиальная крыловидная мышца; 12— язычный нерв; 13— барабанная струна; 14 — щечный нерв; 15 — нерв к латеральной крыловидной мышце; 16 — крылонёбный узел; 17 — подглазничный нерв; 18 — верхнечелюстной нерв; 19 — скулолицевой нерв; 20— нерв к медиальной крыловидной мышце; 21 — нижнечелюстной нерв; 22 — жевательный нерв; 23 — глубокие височные нервы; 24 — скуловисочный нерв
Рис. 2. Нижнечелюстной нерв, вид с медиальной стороны:
1— двигательный корешок; 2— чувствительный корешок; 3— большой каменистый нерв; 4— малый каменистый нерв; 5— нерв к мышце, напрягающей барабанную перепонку; 6, 12— барабанная струна; 7— ушно-височный нерв; 8— нижний альвеолярный нерв; 9— челюстно-подъязычный нерв; 10— язычный нерв; 11 — медиальный крыловидный нерв; 13 — ушной узел; 14 — нерв к мышце, напрягающей нёбную занавеску; 15 — нижнечелюстной нерв; 16 — верхнечелюстной нерв; 17 — глазной нерв; 18 — тройничный узел
Нижнечелюстной нерв осуществляет чувствительную иннервацию твердой оболочки головного мозга, кожи нижней губы, подбородка, нижней части щеки, передней части ушной раковины и наружного слухового прохода, части поверхности барабанной перепонки, слизистой оболочки щеки, дна полости рта и передних двух третей языка, зубов нижней челюсти, а также двигательную иннервацию всех жевательных мышц, челюстно-подъязычной мышцы, переднего брюшка двубрюшной мышцы и мышц, напрягающих барабанную перепонку и нёбную занавеску.
Из полости черепа нижнечелюстной нерв выходит через овальное отверстие и попадает в подвисочную ямку, где разделяется вблизи места выхода на ряд ветвей. Ветвление нижнечелюстного нерва возможно или по рассыпному типу (чаще при долихоцефалии) — нерв распадается на множество ветвей (8-11), или по магистральному типу (чаще при брахицефалии) с ветвлением на небольшое число стволов (4-5), каждый из которых является общим для нескольких нервов.
С ветвями нижнечелюстного нерва связаны три узла автономной нервной системы: ушной (ganglion oticum); поднижнечелюстной (ganglion submandibulare); подъязычный (ganglion sublinguale). От узлов идут постганглионарные парасимпатические секреторные волокна к слюнным железам.
Нижнечелюстной нерв отдает ряд ветвей.
1. Менингеальная ветвь (r. meningeus) проходит через остистое отверстие вместе со средней менингеальной артерией в полость черепа, где разветвляется в твердой оболочке.
2. Жевательный нерв (п. massetericus), преимущественно двигательный, часто (особенно при магистральной форме ветвления нижнечелюстного нерва) имеет общее начало с другими нервами жевательных мышц. Проходит кнаружи над верхним краем латеральной крыловидной мышцы, затем через вырезку нижней челюсти и внедряется в жевательную мышцу. Перед входом в мышцу посылает тонкую ветвь к височно-нижнечелюстному суставу, обеспечивая его чувствительную иннервацию.
3. Глубокие височные нервы (пп. temporales profundi), двигательные, проходят по наружному основанию черепа кнаружи, огибают подвисочный гребень и входят в височную мышцу с ее внутренней поверхности в переднем (п. temporalis profundus anterior) и заднем (п. temporalis profundus posterior) отделах.
4. Латеральный крыловидный нерв (п. pterygoideus lateralis), двигательный, обычно отходит общим стволом со щечным нервом, подходит к одноименной мышце, в которой разветвляется.
5. Медиальный крыловидный нерв (п. pterygoideus medialis), главным образом двигательный. Проходит через ушной узел или прилегает к его поверхности и следует вперед и вниз к внутренней поверхности одноименной мышцы, в которую проникает вблизи ее верхнего края. Кроме того, вблизи ушного узла он отдает нерв мышце, напрягающей нёбную занавеску (п. musculi tensoris veli palatine), нерв мышцы, напрягающей барабанную перепонку (п. musculi tensoris tympani), и соединительную ветвь к узлу.
6. Щечный нерв (п. buccalis), чувствительный, проникает между двумя головками латеральной крыловидной мышцы и идет по внутренней поверхности височной мышцы, распространяясь далее вместе со щечными сосудами по наружной поверхности щечной мышцы до угла рта. На своем пути отдает тонкие ветви, прободающие щечную мышцу и иннервирующие слизистую оболочку щеки (до десны 2-го премоляра и 1-го моляра) и ветви к коже щеки и угла рта. Образует соединительную ветвь с ветвью лицевого нерва и с ушным узлом.
7. Ушно-височный нерв (п. auriculotemporalis), чувствительный, начинается от задней поверхности нижнечелюстного нерва двумя корешками, охватывающими среднюю менингеальную артерию, которые затем соединяются в общий ствол. Получает от ушного узла соединительную ветвь, содержащую парасимпатические волокна. Около шейки суставного отростка нижней челюсти ушно-височный нерв идет кверху и через околоушную слюнную железу выходит в височную область, где разветвляется на конечные ветви — поверхностные височные (rr. temporales superficiales). На своем пути ушно-височный нерв отдает следующие ветви:
1) суставные (rr. articulares), к височно-нижнечелюстному суставу;
2) околоушные (rr. parotidei), к околоушной слюнной железе. Эти ветви содержат, кроме чувствительных, парасимпатические секреторные волокна из ушного узла;
3) нерв наружного слухового прохода (п. meatus acustuci externi), к коже наружного слухового прохода и барабанной перепонке;
4) передние ушные нервы (пп. auriculares anteriores), к коже переднего отдела ушной раковины и средней части височной области.
8. Язычный нерв (п. lingualis), чувствительный. Берет начало от нижнечелюстного нерва вблизи овального отверстия и располагается между крыловидными мышцами кпереди от нижнего альвеолярного нерва. У верхнего края медиальной крыловидной мышцы или несколько ниже к нерву присоединяется барабанная струна (chorda tympani), которая является продолжением промежуточного нерва. В составе барабанной струны в язычный нерв включаются секреторные волокна, следующие к поднижнечелюстному и подъязычному нервным узлам, и вкусовые волокна к сосочкам языка. Далее язычный нерв проходит между внутренней поверхностью нижней челюсти и медиальной крыловидной мышцей, над поднижнечелюстной слюнной железой по наружной поверхности подъязычно-язычной мышцы к боковой поверхности языка. Между подъязычно-язычной и подбородочно-язычной мышцами нерв рассыпается на конечные язычные ветви (rr. linguales).
По ходу нерва формируются соединительные ветви с подъязычным нервом и барабанной струной. В полости рта язычный нерв отдает следующие ветви:
1) ветви к перешейку зева (rr. isthmi faucium), иннервирующие слизистую оболочку зева и заднего отдела дна полости рта;
2) подъязычный нерв (п. sublingualis) отходит от язычного нерва у заднего края подъязычного узла в виде тонкой соединительной ветви и распространяется вперед по боковой поверхности подъязычной слюнной железы. Иннервирует слизистую оболочку дна полости рта, десну и подъязычную слюнную железу;
3) язычные ветви (rr. linguales) проходят вместе с глубокими артерией и венами языка через мускулатуру языка вперед и оканчиваются в слизистой оболочке верхушки языка и его тела до пограничной линии. В составе язычных ветвей проходят вкусовые волокна к сосочкам языка, переходящие из барабанной струны.
9. Нижний альвеолярный нерв (п. alveolaris inferior), смешанный. Это наиболее крупная ветвь нижнечелюстного нерва. Его ствол лежит между крыловидными мышцами позади и латеральнее язычного нерва, между нижней челюстью и клиновидно-нижнечелюстной связкой. Нерв входит вместе с одноименными сосудами в нижнечелюстной канал, где отдает множественные ветви, анастомозирующие между собой и образующие нижнее зубное сплетение (plexus dentalis inferior) (в 15% случаев), или непосредственно нижние зубные и десневые ветви. Покидает канал через подбородочное отверстие, разделяясь перед выходом на подбородочный нерв и резцовую ветвь. Отдает следующие ветви:
1) челюстно-подъязычный нерв (п. mylohyoides) возникает вблизи входа нижнего альвеолярного нерва в нижнечелюстное отверстие, располагается в одноименной борозде ветви нижней челюсти и идет к челюстно-подъязычной мышце и переднему брюшку двубрюшной мышцы;
2) нижние зубные и десневые ветви (rr. dentales et gingivales inferiors) берут начало от нижнего альвеолярного нерва в нижнечелюстном канале; иннервируют десну, альвеолы альвеолярной части челюсти и зубы (премоляры и моляры);
3) подбородочный нерв (п. mentalis) является продолжением ствола нижнего альвеолярного нерва по выходе через подбородочное отверстие из канала нижней челюсти; здесь нерв разделяется веерообразно на 4—8 ветвей, среди которых различают подбородочные (rr. mentales), к коже подбородка и нижние губные (rr. labials inferiors), к коже и слизистой оболочке нижней губы.
Ушной узел (ganglion oticum) — округлое уплощенное тело диаметром 3—5 мм; располагается под овальным отверстием на заднемедиальной поверхности нижнечелюстного нерва (рис. 3, 4). К нему подходит малый каменистый нерв (от языкоглоточного), приносящий преганглионарные парасимпатические волокна. От узла отходит ряд соединительных ветвей:
1) к ушно-височному нерву, в который поступают постганглионарные парасимпатические секреторные волокна, идущие затем в составе околоушных ветвей к околоушной слюнной железе;
2) к щечному нерву, через который постганглионарные парасимпатические секреторные волокна достигают мелких слюнных желез полости рта;
3) к барабанной струне;
4) к крылонёбному и тройничному узлам.
Рис. 3. Автономные узлы головы, вид с медиальной стороны:
1 — нерв крыловидного канала; 2 — верхнечелюстной нерв; 3 — глазной нерв; 4 — ресничный узел; 5 — крылонёбный узел; 6 — большой и малые нёбные нервы; 7 — поднижнечелюстной узел; 8 — лицевая артерия и нервное сплетение; 9 — шейный отдел симпатического ствола; 10, 18 — внутренняя сонная артерия и нервное сплетение; 11— верхний шейный узел симпатического ствола; 12 — внутренний сонный нерв; 13 — барабанная струна; 14 — ушно-височный нерв; 15 — малый каменистый нерв; 16 — ушной узел; 17 — нижнечелюстной нерв; 19 — чувствительный корешок тройничного нерва; 20 — двигательный корешок тройничного нерва; 21 — тройничный узел; 22 — большой каменистый нерв; 23 — глубокий каменистый нерв
Рис. 4. Ушной узел взрослого человека (препараты А.Г. Цыбулькина):
а — макромикропрепарат, окраска реактивом Шиффа, ув. х12: 1 — нижнечелюстной нерв в овальном отверстии (медиальная поверхность); 2— ушной узел; 3 — чувствительный корешок ушного узла; 4 — соединительные ветви к щечному нерву; 5 — дополнительные ушные узлы; 6 — соединительные ветви к ушно-височ-ному нерву; 7 — средняя менингеальная артерия; 8 — малый каменистый нерв;
б — гистотопограмма, окраска гематоксилин-эозином, ув. х10х7
Поднижнечелюстной узел (ganglion submandibulare) (размером 3,0— 3,5 мм) располагается под стволом язычного нерва и связан с ним узловыми ветвями (rr. ganglionares) (рис. 5, 6). По этим ветвям идут к узлу и оканчиваются в нем преганглионарные парасимпатические волокна барабанной струны. Отходящие из узла ветви иннервируют поднижнечелюстную и подъязычную слюнные железы.
Рис. 5. Поднижнечелюстной узел, вид с латеральной стороны. (Большая часть нижней челюсти удалена):
1 — нижнечелюстной нерв; 2 — глубокие височные нервы; 3 — щечный нерв; 4 _ язычный нерв; 5 — поднижнечелюстной узел; 6 — поднижнечелюстная слюнная железа; 7 — челюстно-подъязычный нерв; 8 — нижний альвеолярный нерв; 9 — барабанная струна; 10 — ушно-височный нерв
Рис. 6. Поднижнечелюстной узел (препарат А.Г. Цыбулькина):
1 — язычный нерв; 2 — узловые ветви; 3 — поднижнечелюстной узел; 4 — железистые ветви; 5 — поднижнечелюстная слюнная железа; 6 — ветвь поднижнечелюстного узла к подъязычной железе; 7 — поднижнечелюстной проток
Иногда (до 30% случаев) встречается отдельный подъязычный узел (ganglion sublingualis).
Анатомия человека С.С. Михайлов, А.В. Чукбар, А.Г. Цыбулькин
Опубликовал Константин Моканов
Классификация повреждений нерва
Seddon описал три типа повреждения нерва: невропраксия, аксонотмезис и нейротмезис. Такая классификация основана на связи между патофизиологией повреждения нерва, способностью нерва к регенерации и клинической симптоматикой, которая формирует основу для определения прогноза спонтанного восстановления чувствительности, показаний и сроков хирургического вмешательства или другой терапии.
Невропраксия является доброкачественным состоянием. Существует временное нарушение чувствительности, но нет анатомического повреждения нерва. Возможно спонтанное восстановление чувствительности в течение 4 недель.
Аксонотмезис представляет собой более серьезное состояние, при котором имеется частичное анатомическое нарушение целостности нерва и неполная дегенерация нерва дистальнее повреждения. Первоначальные симптомы восстановления чувствительности не появляются раньше, чем через 6-8 недель после повреждения. Восстановление может быть неполным (гипоестезия) и часто сопровождается болезненными ощущениями (дисестезия).
Невротмезис — это полное пересечение нерва или другое полное нарушение его целостности с тотальной дегенерацией участка нерва дистальнее повреждения. Имеется небольшая надежда или даже нет никакой надежды на спонтанное восстановление. Если у пациента сохраняется полная анестезия в течение 3 месяцев после повреждения, чувствительность редко восстанавливается в значительной степени. Часто развивается персистирующая и выраженная дисестезия. Прогрессирующая недостаточность поддерживающих нерв структур и их замещение рубцовой тканью ведет к тому, что, в конечном итоге, через 1 год после повреждения даже хирургическое вмешательство не может восстановить функции нерва у человека.
Лечение невралгии тройничного нерва в Саратове, как лечить невралгию тройничного нерва в России
Сарклиник проводит комплексное лечение невралгии тройничного нерва у детей, у взрослых, лечение воспаления тройничного нерва (нервит, первой, второй, третьей ветви) в Саратове, в России, которое включает в себя эффективные рефлексотерапевтические методы. Вылечить невралгию тройничного нерва можно в Саратове!
Сарклиник знает, как лечить воспаление тройничного нерва, как вылечить невралгию и неврит тройничного нерва! Проводится лечение следующих видов невралгии: невралгия 1 (первой) ветви тройничного нерва, невралгия 2 (второй) ветви тройничного нерва, невралгия 3 (третьей) ветви тройничного нерва у детей и у взрослых. На сайте sarclinic.ru Вы можете бесплатно онлайн доктору. Если у Вас наблюдается невропатия, поражение нерва, боль, простужен, болит тройничный нерв слева, справа, вы его застудили, простуда, воспаление на лице, паралич, парез, не знаете, как снять боль, то обращайтесь к врачу в Сарклиник.
Запись на консультации. Имеются противопоказания. Необходима консультация специалиста.
Фото: Aniram | Dreamstime.com \ Dreamstock.ru. Люди, изображенные на фото, — модели, не страдают от описанных заболеваний и/или все совпадения исключены.
Похожие записи:
Энурез, ночное недержание мочи у детей, лечение, ребенок писается ночью
Плохое внимание: рассеянность, истощаемость, сужение объема, тугоподвижность, отвлекаемость
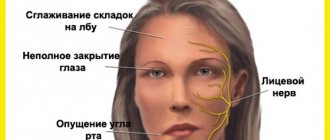
Лицевой нерв, неврит лицевого нерва, лечение, воспаление, парез, неврит, невропатия, невралгия лицевого нерва
Навязчивый невроз: навязчивых состояний, движений, лечение в Саратове, России
Невралгии и невриты, межреберная невралгия: симптомы, лечение в Саратове
Комментарии ()
Оценка
Документация факта повреждения нерва необходима для оценки дефицита чувствительности, решения о целесообразности и сроков проведения операции или другого вида лечения, а также из юридических соображений.
В анамнезе необходимо отметить причину проведения операции, дату повреждения и симптомы изменения чувствительности (если таковые имеются).
Проводится исследование с целью оценки выраженности нарушения чувствительности, для чего используют нейросенсорные тесты (реакция на раздражающие стимулы, статичное электричество, виталометр и др.). Повторная оценка проводится через каждые 4 недели до того момента, как чувствительность станет приемлемой или не возникнет необходимость в проведении другого хирургического вмешательства.
Показания к микрохирургии
Показания к проведению хирургического вмешательства с целью устранения последствий повреждения нерва основываются на собственном опыте автора, включающем наблюдение за более чем 1000 пациентов и выполнение 375 микрохирургических вмешательств с целью устранения повреждений нерва, 21 из которых возникло в результате установки дентальных имплантатов в период с 1987 по 1996 год. Мнение автора относительно показаний к проведению оперативных вмешательств разделяют многие специалисты в области микрохирургии.
- Открытое (визуализируемое) повреждение нерва должно быть устранено как можно раньше. Такие повреждения обычно встречаются во время операций с целью установки имплантатов.
- Закрытые (не визуализируемые) повреждения необходимо устранять в следующем порядке:
- Анестезия, продолжающаяся более 3 месяцев, устраняется ушиванием или трансплантацией нерва.
- Дисестезия, неприемлемая для пациента и продолжающаяся более 4 месяцев, устраняется при открытой ревизии нерва путем его внешней декомпрессии, внутреннего невролиза, иссечения невромы, ушивания и трансплантации нерва.
- Тяжелая гипоестезия, неприемлемая для пациента и продолжающаяся более 4 месяцев, может быть устранена посредством удаления или частичного вывинчивания имплантата, а также с помощью открытой ревизии нерва и выполнения описанных выше манипуляций.
- В общем, пациенты, у которых нормальная чувствительность не восстанавливается чере 4 недели после операции, должны быть направлены к специалисту в области микрохирургии, который сможет наблюдать пациента и вовремя изменять план лечения, по необходимости.
Воспаление, невралгия тройничного нерва симптомы
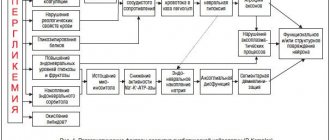
Невралгия тройничного нерва клинически проявляется кратковременными приступами мучительных болей чаще в области 2-й и 3-й ветвей тройничного нерва. Для нее характерно наличие курковых (триггерных) зон на коже и в слизистых оболочках. Прикосновение к ним провоцирует возникновение приступов боли. В большинстве случаев приступ болей сопровождается выраженными местными и общими вегетативными расстройствами, следующими симптомами: гиперемия лица (покраснение лица) и отек на стороне поражения, слезотечение, ринорея (выделение водянистого слизистого отделяемого из носа), гиперсаливация (слюнотечение, повышенная секреция слюнных желез), возможно повышение артериального давления (АД), ознобоподобное дрожание, затруднение дыхания.
Другие методы лечения
В общем, удаление имплантата не способствует устранению повреждения нерва при раннем лечении повреждения нерва. Повреждение нерва чаще происходит при проведении разреза, ретракции лоскута или во время подготовки остеотомического отверстия. Компрессия нерва имплантатом, если только не слишком выраженная, редко приводит к постоянной травме нерва.
Дисестезия средней степени или синдром продолжительного (более 1 года) болезненного повреждения нерва иногда успешно устраняются с помощью проведения нехирургических методов лечения. Антиневралгические лекарственные средства (карбемазепин, фенитоин, клоназепам, баколофен) или антидепрессанты (амитриптилин, нотриптилин, имипрамин), местные аппликации (капсаицин) или составляющие местных анестетиков (микселитин), принимаемые перорально, помогают пациентам с тяжелой дисестезией, которым хирургическое лечение не показано или не помогло. Другие методы терапии (например, акупунктура, чрезкожная электрическая стимуляция нервной деятельности, психологическая или психиатрическая терапия, физиотерапия) могут играть определенную роль в лечении болезненных проявлений повреждения нерва.
Результаты
Прогноз относительно улучшения или восстановления чувствительности после микрохирургии зависит от возраста пациента, технических навыков хирурга, продолжительности периода между фактом повреждения и оперативным вмешательством, направленным на устранение его последствий.
Из опыта автора, у 80-90% пациентов, страдающих невротмезисом (чаще выражается анестезией), прооперированных в период до 6 месяцев после повреждения, удавалось улучшить или восстановить чувствительность. Вмешательства, выполненные позже чем через 6 месяцев после травмы, приводили к улучшению у меньшего количества пациентов. При выполнении операций через 1 год после факта повреждения и позже приводили к улучшению состояния менее 10% пациентов. Больные, подвергшиеся хирургическому вмешательству с целью устранения дисестезии через 9 месяцев, достигали улучшения в 70% случаев, с ухудшением результатов при увеличении срока до операции.