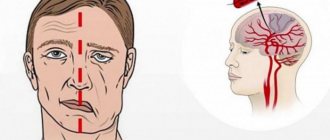
Инсульт (апоплексия, удар) — нарушение мозгового кровообращения — считается болезнью преклонного возраста, так как основными факторами риска являются сердечно-сосудистые заболевания, атеросклероз, гипертония. Однако сейчас все чаще пациентами неврологов становятся трудоспособные люди.
Инсульт у молодых в настоящее время не является чем-то необычным. Это заболевание стремительно «помолодело». Печально, что врачи экстренных служб часто воспринимают симптомы удара за признаки других заболеваний, в том числе психогенных.
Причины инсульта в молодом возрасте
- повышенный уровень белка в крови, болезни кровеносной системы;
- патологии сердечной мышцы и сосудов;
- сахарный диабет;
- различные инфекционные заболевания;
- доброкачественные и злокачественные опухоли;
- побочные действия препаратов;
- вредные привычки.
Повышенный уровень белка в крови — это тревожный симптом, который является важным показателем белкового обмена. Чем выше уровень протеинов, тем серьезнее болезнь. Это может быть аутоиммунный процесс или бактериальное заболевание, а также некоторые хронические патологии, например, полиартрит. Высокий уровень белка — это причина закупорки артерий и образования микротромбов.
Инфекционные болезни также могут стать фактором риска возникновения приступа — они оказывают влияние на биохимический состав крови. Примеры таких инфекций — энцефалит, менингит, герпес.
Сахарный диабет как первого, так и второго типа поражает сосуды и сердце. Патология в системе и вызывает нарушения мозгового кровотока.
Опухоли (доброкачественные и злокачественные) при увеличении в размерах непосредственно влияют на кровообращение, механически сдавливают кровеносные сосуды.
Среди побочных действий некоторых лекарственных препаратов могут быть состояния, приводящие к инсульту. В последнее время с развитием соцсетей и интернета проблема приобрела устрашающие масштабы. На заочном приеме «специалисты» назначают лекарства, даже не глядя на анализы пациента. Сами же больные могут и без помощи врачей найти описание любого препарата, назначить его себе (опять же без анализов и обследований) и купить без рецепта (тоже через интернет).
Безусловно, прием не всех препаратов имеет такие серьезные последствия. Особенно внимательно нужно относиться к гормонам (или тем веществам, которые влияют на их уровень), в том числе к противозачаточным таблеткам.
Неправильный образ жизни — это тема, которую готов поддержать специалист любого профиля. Употребление спиртных напитков, курение, гиподинамия — главные факторы риска. Добавим к этому постоянные стрессы, нервное напряжение и отсутствие привычек правильного питания (в частности, недостаток белка в пище и большое количество полуфабрикатов и фаст-фуда) — и вот мы уже имеем все шансы получить инсульт в молодом возрасте, причины которого настолько банальны, что многие даже не верят в это.
Мнение эксперта
Автор: Полина Юрьевна Вахромеева
Врач-невролог
Инсульт в молодом возрасте, согласно ВОЗ, переносится пациентами в промежутке от 15 до 45 лет. Молодые пациенты редко могут заподозрить у себя острые нарушения мозгового кровообращения, так как традиционно инсульт считается заболеванием пожилых людей. Частота встречаемости ишемического инсульта у людей молодого возраста составляет 5-14%, причем женщины более подвержены заболеванию, чем мужчины. Пороки сердца, операции на этом органе, нарушения гормонального фона значительно повышают риск развития ишемического инсульта среди молодежи. Причиной чаще всего является диссекция интракраниальных и экстракраниальных артерий. На втором месте — кардиогенная эмболия.
У пациентов молодого возраста механизм возникновения инсульта другой, чем у пожилых больных, поэтому требуется иной подход к диагностике и терапии. В Юсуповской больнице по протоколам обследования и ведения таких пациентов учтена специфика инсульта молодого возраста. Назначаются те исследования, которые наиболее целесообразны при подозрении у молодых пациентов острых нарушений мозгового кровообращения. В период реабилитации с больными работают инструкторы ЛФК.
Профилактика инсульта у пациентов с факторами риска включает контроль артериального давления, уровня сахара крови, отказ от курения, коррекцию необходимой медикаментозной терапии, адекватную физическую нагрузку и диету.
Прогнозы
Как это ни парадоксально, снижение смертности от инсульта не может служить основанием для надежд на скорое решение проблемы одного из наиболее тяжелых заболеваний. Легко предположить, что с увеличением численности населения и продолжительности жизни абсолютное число людей, умерших от инсульта будет расти, как будет расти и заболеваемость. Прогноз US Census Bureau (США) предполагает, что количество больных, умерших от инсульта в 2050 будет в 3 раза больше, чем в 2000 (Рис.3).
| Рис.3. Прогноз числа умерших от инсульта до 2050 г (США). |
С разной степенью отклонения, но эта тенденция будет характерна и для других стран. Сегодня в Китае абсолютное число инсультов сопоставимо с количеством ОНМК во всем остальном мире. Необходимо иметь в виду, что снижение смертности влечет за собой увеличение вероятности повторных нарушений мозгового кровообращения и, увеличение количества больных с хроническими формами недостаточности мозгового кровообращения. Существует множество убедительных объяснений «инсультного парадокса». Наиболее обоснованной представляется связь инсульта с продолжительностью жизни [12,17]. Ежегодный риск инсульта в возрастной группе 45-54 года составляет 0,1%, 65-74 –1%, старше 80 лет –5% [18]. Следовательно, если в среднем возрасте инсульт настигает только одного из 1000 человек, то после 80 лет каждый четвертый становится жертвой мозгового удара. По данным Фрамингемского исследования, вероятность инсульта удваивается каждое десятилетие жизни после 55 лет. По другим расчетам, вероятность смерти от инсульта увеличивается на 11% в год начиная с 69 лет, этот риск удваивается каждые 6,6 лет [11]. Совершенно очевидно, что с увеличением средней продолжительности жизни возрастает и абсолютное число больных с ОНМК. Изменяется и «половая принадлежность» инсульта – в старших возрастных группах инсульт чаще встречается у женщин, что связано с двумя обстоятельствами: большей продолжительностью жизни женщин и отсутствием протективного влияния женских половых гормонов в старших возрастных группах. Относительно быстрые изменения демографической ситуации (в сопоставлении с тысячелетиями становления и развития цивилизации) оказались характерными для ХХ столетия. Они заключались не только в быстром приросте населения, но и в изменениях соотношений разных возрастных групп. За последние 40 лет число жителей планеты увеличилось вдвое и достигло 6 млрд. человек [12]. В странах с развитой экономикой уменьшилась рождаемость, но увеличилась продолжительность жизни. В развивающихся странах, с меньшими темпами, но продолжительность жизни так же увеличивалась, кроме того, высокой сохранялась рождаемость. Средняя продолжительность жизни в ряде Европейских стран достигла 78-84 лет. В середине 50-х годов прошлого века средний американец мог рассчитывать только на 47 лет жизни. По данным национального центра медицинской статистики США в 2005 г средняя продолжительность жизни американцев достигла 77,5 лет. В 2000 г в этой стране было 4,3 млн. человек старше 85 лет, предполагается, что в 2050 году их будет – 19,4 млн. В России отчетливо прослеживается основная мировая демографическая тенденция последних десятилетий — быстрое увеличение доли пожилых в общей структуре населения. Уже сегодня пятую часть населения страны составляют люди пенсионного возраста, из которых около 11% — старше 80 лет. В крупных городах около 20% жителей – пожилые люди. По сравнению с 1979 годом численность лиц старше 85 лет удвоилась. В 1939 году в Росси пожилых людей было 4,1%, в 1999 – 12,2%. Общие мировые тенденции роста старших возрастных групп в структуре населения некоторых стран представлена в Таблице 1 [12].
Необходимо отметить, что даже эта картина не вполне корректна, поскольку в прошлом веке «пожилыми» считались те представители популяции, которые в настоящее время относятся к людям среднего возраста. Пересмотр возрастных критериев в сторону их увеличения (Доклад ВОЗ «Старение и здоровье человека», 2001), который относит к категории пожилых людей старше 65 лет, не меняет сути дела, хотя и представляет ситуацию не такой тревожной [12]. В ближайшей перспективе существующая демографическая тенденция, по-видимому, сохранится. В среднем, продолжительность жизни человека в последние десятилетия увеличивается на 0,5-1% в год. На первый взгляд демографическая ситуация последних лет легко объясняет обостряющуюся ситуацию с цереброваскулярной патологией. Однако современная картина инсульта содержит множество противоречий и труднообъяснимых фактов, которые необходимо понять для того, чтобы построить эффективную систему профилактики [17]. Одно из таких противоречий заключается в том, что не весь рост заболеваемости И можно связать с увеличением доли пожилых в структуре населения. Инсульт молодеет — за последние пять лет третью часть от общего числа больных с нарушениями мозгового кровообращения составляли люди в возрасте до 50 лет [2,10]. В последние годы артериальная гипертония у подростков стала обнаруживаться в 3 раза чаще. За период с 1990 по 2000 год в России абсолютное число ежегодно умирающих от болезней системы кровообращения возросло более чем на 307 тысяч человек, при этом сохраняется устойчивая тенденция к уменьшению возраста заболевших [2,7]. За эти годы смертность в возрасте от 20 до 24 лет выросла на 82%, в возрасте 25 – 29 лет – на 76%, 30 – 35 лет – на 63%. В 2003 году в нашей стране умерло в связи с заболеваниями сердца и сосудов 1 млн. 330 тысяч человек (Чазов Е.И., 2004). Очевидно, что заболеваемость инсультом увеличивается вместе с увеличением кардиоваскулярной патологии в общей структуре заболеваемости. Следовательно, заболеваемость инсультом зависит не столько от возраста, сколько от синдромов кардиоваскулярной патологии, характерных для определенного возраста, но все чаще проявляющих себя в разных возрастных группах. И если эти синдромы обнаруживаются в молодом возрасте, то возрастает и абсолютное число ОНМК. Этот предварительный вывод поддерживают результаты Фрамингемского исследования, которое выявляет связь инсульта с артериальной гипертонией, нарушениями ритма сердца, гипертрофией левого желудочка сердца [15]. Динамика смертности от заболеваний сердечно-сосудистой системы (Рис. 1) иллюстрирует не только факт очевидных достижений в борьбе с сердечно-сосудистой патологией в конце прошлого века, но и труднообъяснимое благополучие в начале века. Есть все основания полагать, что могут существовать и общие, не зависящие от человека, причины повышения уровня сердечно-сосудистой патологии. Известно, что заболеваемость (как и многие другие биологические процессы на планете) подвержена флюктуациям. Периодичность и цикличность глобальных процессов, связанных с солнечной активностью, геомагнитными изменениями, оказывают определенное влияние на заболеваемость. Интересно, что периоды роста заболеваемости в целом совпадает с периодами солнечной активности, отмеченными еще в работах А.Л.Чижевского [19]. Если расчетные таблицы, оканчивающиеся у автора в начале 30-х годов продолжить, сохранив выявленные закономерности, то пики солнечной активности попадают на начало 50-х годов и начало 80-х прошлого столетия. Современный период характеризуется выраженной солнечной активностью, сохраняющейся с начала 90-х годов ХХ века. Разумеется, влияние глобальных космических и геофизических процессов на заболеваемость инсультом связано гемодинамическими, биохимическими, иммунными, гематологическими и другими системными изменениями. Странно, что существующие прогностические концепции полностью игнорируют внешние биофизические факторы, способствующие декомпенсации мозгового кровообращения. Современные исследования полностью подтверждают наблюдения естествоиспытателей прошлого века Н.П.Кравкова, Ш. Нордманна и других, обнаруживших сосудодвигательные реакции, изменения вязкости крови и микроциркуляции при воздействии электромагнитных полей. Установлено, что колебания электромагнитного поля Земли влияет на продукцию мелатонина, секреция которого оказывает влияние на выделение оксида азота и состояние агрегации эритроцитов [20]. Увеличение показателя заболеваемости, как ни парадоксально, можно связать с развитием новых медицинских технологий. Последние десятилетия прошлого века характеризовались революционными изменениями в диагностике заболеваний сердечно-сосудистой системы. Широкое внедрение в медицинскую практику ультразвуковых методов исследования сделало доступным многократное, безопасное исследование сердца и сосудов. и МРТ, ангиография – лишь некоторые, наиболее яркие технологические достижения, переместившие диагностику сосудистых заболеваний сердца и мозга на совершенно новый качественный уровень. Считается, что примерно 40% ОНМК с очаговыми повреждениями мозга, не могли быть верифицированы без КТ и МРТ [11]. Нагрузочные пробы и различные методы мониторирования электрокардиограммы и артериального давления, безусловно, улучшили диагностику сердечно-сосудистой патологии и, в некоторой степени… увеличили статистический показатель заболеваемости. Новые функциональные и лабораторные методы исследования сделали раннюю диагностику достоянием клинической практики. Полноправным стало понятие доклинической диагностики заболеваний и синдромов. Ранняя диагностика отразилась не только на увеличении первичной заболеваемости, но и на уменьшении смертности, поскольку своевременное лечение улучшает исходы заболеваний и предупреждает осложнения. По-видимому, благодаря развитию методов ранней диагностики в последние десятилетия изменилась и структура ОНМК: снизилась доля больных с кровоизлияниями в мозг, уменьшилось количество фатальных инсультов. В целом риск смерти при инсульте уменьшился по сравнению с 1971 годом на 25% [13,15,16]. Отчасти увеличение показателей заболеваемости можно объяснить улучшением выявления и учета случаев ОНМК. Этому способствовало развитие информационных технологий и общих взглядов специалистов, стандартов диагностики и лечения наиболее распространенных заболеваний и синдромов. Определенную роль сыграли и ставшие массовыми клинические испытания лекарственных средств, многоцентровые межнациональные исследования, проводившиеся по высоким стандартам диагностики. Весьма существенными в объяснении снижения смертности и летальности в госпитальном периоде следует считать причины, связанные с более эффективным предупреждением и лечением осложнений инсульта. Появление новых поколений антибиотиков, антикоагулянтов и дезагрегантов, наряду с улучшением ухода, питания — существенно повлияли на динамику этих показателей. Наиболее значительно смертность снизилась в начале 80 годов и вышла на плато с начала 90-х. Но, летальность от инсультов достигла низшей точки в 1992-1993 году, после этого впервые после 1915 года отмечается повышение [2,21]. По-видимому, снижение летальности в остром периоде заболевания ниже порога в 8-10% в ближайшие годы маловероятно. Принципиально новых методов лечения инсульта и его осложнений в настоящее время нет. Основные возможности уже существующих методов (и лекарственных средств) исчерпаны. В Обновлениях, разработанных Советом по инсульту Американской ассоциации сердца в 2003 году, анализируются методы лечения инсульта и их эффективность. Характеризуя эффективность наиболее распространенных методов лечения инсульта, Совет признает, что в настоящее время не существует лекарственных средств, доказавших свое влиняие на исходы заболевания. Не улучшают исходов и хирургические вмешательства на сосудах мозга в остром периоде инсульта [22]. Современные медицинские технологии, применяемые в реанимационных отделениях, мало изменяют общую картину. В большинстве случаев тяжелые исходы заболевания наступают вне стен неврологического стационара в течение первого года. Но именно эти потери сокращают число людей, выживших после инсульта до 60%. Недавние популяционные исследования показали, что новые методы исследования, существенно повлияв на диагностику, не привели к заметному увеличению выживаемости после инсульта [21,22]. С учетом роста заболеваемости И, даже наиболее очевидное достижение в борьбе с этим заболеванием (снижение летальности) выглядит достаточно скромно. Обращает на себя внимание очевидное несоответствие фундаментальных теоретических, а так же технологических достижений в медицине с конечными результатами (Табл. 2).
| Наиболее значимые достижения | Новые методы диагностики | Новые возможности лечения | Результаты |
| Ангиография, ультразвуковая допплерография, КТ, МРТ, ПЭТ, качественно новые лабораторные методы исследования; | Хирургия коронарных и церебральных сосудов; Новые высокоэффективные лекарственные средства для коррекции артериального давления, гемостаза, дислипидемий и лечения недостаточности кровообращения; | Снижение летальности в остром периоде инсульта |
Последние десятилетия ХХ столетия существенно изменили взгляды ученых на проблему инсульта. Фундаментальные исследования в области атерогенеза, патогенеза артериальной гипертонии, концепция факторов риска, концепция гетерогенности инсульта – лишь небольшая часть фундаментальных теоретических исследований и обобщений в области кардиологии и ангионеврологии. Принципиально новые методы диагностики и фантастические возможности сосудистой хирургии казалось бы, должны привести к закономерной победе над инсультом, оставив это заболевание в истории как малярию или чуму. Но этого не произошло. Достижения медицинской науки не только существенно не повлияли на эффективность профилактики инсульта, но не принесли в практику надежных методов лечения. Увеличение заболеваемости и стабилизация показателя смертности в течение последнего десятилетия неизбежно ставит вопрос о нагрузке от инсульта, которая зависит от абсолютного числа заболевших и выживших. В самых общих чертах это понятие можно определить как сумму экономических, медицинских и социальных затрат, связанных с диагностикой, лечением и реабилитацией больного с ОНМК. Поскольку число заболевших и выживших увеличивается, увеличивается и нагрузка от инсульта [23]. Увеличение нагрузки от инсульта неизбежно приводит к снижению качества медицинской помощи в связи с возрастающей экономической составляющей проблемы. Попытка более детального анализа нагрузки от инсульта приводит к дальнейшему углублению инсультного парадокса. Несомненно, диагностика цереброваскулярной патологии становится более надежной, однако и стоимость диагностических исследований возрастает многократно. Достаточно сравнить объем диагностических исследований больного с инсультом в середине и в конце ХХ века. В первом случае это рутинные анализы крови и в некоторых случаях рентгенография органов грудной клетки, во втором – развернутые биохимические тесты с исследованием показателей гемостаза, рентгенкомпьютерная и магнитнорезонансная головного мозга, ультразвуковые исследования сосудов. В лечении больных ОНМК применяются современные антибиотики, фракционированные гепарины, активаторы плазминогена, разнообразные средства коррекции гемодинамики и нейрометаболические препараты. Все эти прогрессивные изменения повлияли на результаты лечения, но не в такой степени как увеличились затраты на ведение больных с ОНМК. Не менее драматична ситуация с лечением больных, перенесших инсульт. В России основная нагрузка по экономическим затратам и уходу за больными падает на родственников пострадавших. Реальное время ухода за больными на дому составляет 10 – 15 часов в день в течение каждого дня недели. Непрямые затраты семьи, связанные с лечением больного, перенесшего инсульт, трудно учитываемы. По существу они должны учитывать потерю зарплаты опекунов, оплату консультаций и ухудшение состояния здоровья лиц, ухаживающих за больными [24]. Дальнейшее развитие инсультного парадокса заключается в том, что больные, перенесшие инсульт увеличивают нагрузку от инсульта. Другими словами, любые достижения в области повышения эффективности лечения инсульта при увеличении заболеваемости только увеличивают значение этого показателя. Активное лечение и реабилитация в течение первого года заболевания составляет примерно 22% общих затрат [25]. Учитывая сложившуюся ситуацию и современные тенденции, можно сделать обоснованный, хотя и банальный по своей конечной формулировке вывод: предупреждение инсульта – самый надежный и наименее затратный способ решение проблемы, имеющей национальное значение. Очевидно и другое – упрощенно-примитивный подход к организации первичной и вторичной профилактики инсульта, основанный на рекомендациях по здоровому образу жизни и устранению так называемых факторов риска – недостаточно эффективен. Профилактические программы работают там, где в полной мере используются возможности превентивной кардиологии и ангионеврологии в рамках вновь организованных центров по борьбе с инсультом. Уже организованные и активно действующие в течение последних лет центры инсульта в разных регионах России демонстрируют новые возможности предупреждения тяжелой цереброваскулярной патологии. С 2002 г в Центре эндохирургии и литотрипсии функционирует специализированная междисциплинарная служба «СТОП-ИНСУЛЬТ». В течение трех лет по специальной программе в этом центре прошли комплексное обследование более 3 000 пациентов с высоким риском инсульта. Современные лабораторные тесты, ультразвуковые методы исследования сердечно-сосудистой системы, суточное мониторирование АД и ЭКГ включены в скрининговые исследования для пациентов определенных возрастных групп. Коронарная и церебральная ангиография и малоинвазивная ангиопластика составляют неотъемлемую часть превентивной программы лечения для больных с высоким риском инсульта. В результате заболеваемость инсультом среди пациентов, находящихся под наблюдением не превышает 1,7 на 1000. Опубликованы результаты профилактической программы Краснодарского центра инсульта [25]. Заболеваемость ОНМК в регионе снизилась на 54% — с 3,2 до 2,1 на 1000 населения, смертность от инсульта — на 20%. Таким образом, нарастающая угроза инсульта требует развития индивидуального направления профилактики, основанного на современных методах диагностики доклинических проявлений наиболее опасных патологических процессов и синдромов. Практика показывает, что лечебная коррекция выявленных нарушений может быть весьма эффективной и способна существенно повлиять на заболеваемость инсультом.
Факторы риска инсульта у молодых
Генетика
Метаанализ двенадцати исследований с участием почти 60 тысяч человек показал, что есть четыре гена, которые влияют на предрасположенность к апоплексии. Говоря простыми словами, если ваши родители (или бабушки с дедушками) перенесли приступ, то вам стоит очень внимательно следить за своим здоровьем.
Патологии, аномалии и болезни сердца и сосудов
Люди, имеющие проблемы с сердцем (ишемия, фибрилляция предсердий, патологии клапанов) и аномалии развития этого органа, обязательно должны отслеживать свое состояние и регулярно проходить обследования.
Заболевания вен и артерий также являются факторами риска, но если у вас или у ваших близких они уже диагностированы, то важно следить за качеством и количеством пищи, включить в режим физическую активность и регулярно посещать специалистов, чтобы предотвратить осложнения.
Пол — фактор риска
В пожилом возрасте фактор риска — мужской пол, однако в молодом возрасте в зоне риска оказываются женщины, особенно принимающие гормональные препараты и курящие. Дело в том, что эти два фактора влияют на свертываемость крови — повышают ее и, соответственно, могут стать причиной ишемического инсульта.
К группе риска также относятся женщины, которые недавно родили. Беременность и роды — очень сложные процессы, и зачастую организм повышает свертываемость крови (особенно после родов), чтобы избежать большой кровопотери. Это и становится причиной тромбообразования.
Нарушения метаболизма
Широкий спектр проблем с обменом веществ приводит к развитию инсультов в любом возрасте. Печальная статистика показывает, что в настоящее время очень большое количество далеко не пожилых людей страдает от метаболического синдрома и сахарного диабета второго типа. Эти состояния негативно сказываются на состоянии сосудов.
Проблема с метаболизмом — это проблема снижения общего качества жизни: гиподинамия, дисбаланс БЖУ, полигиповитаминозы. И это тот фактор, на который мы можем влиять, например, отказаться от вредных привычек, наладить питание, больше двигаться. Все эти советы мы слышим регулярно, но мало кто до конца понимает их важность.
Эмоциональный фактор
Многие заболевания списывают на стресс. И не зря. Первое, чем опасно хронические нервное напряжение (и недосып), — изменение уровня кортизола, который «тянет» за собой другие гормоны. Постоянное пребывание «на нервах» — прямая дорога к неврологу. Повышенное давление, головные боли, синдром хронической усталости, постоянные перегрузки — таковы страшные реалии современного мира.
Контроль эмоций и образа жизни — это те факторы, на которые мы также можем влиять. Но, к сожалению, редко на них обращают внимание в погоне за успехом, карьерным ростом. Еще печальнее, что даже после того, как приступ уже случился, молодые люди продолжают жить так же, чего вообще нельзя допускать.
Какими видами инсульта страдают молодые
Ишемический инсульт
Это нарушение кровоснабжения с поражением тканей мозга и изменением его функций. Ишемический инсульт в молодом возрасте сопровождается размягчением участков тканей мозга. Причина ишемического удара — недостаточность кровоснабжения вследствие развития тромбоза или эмболии. Кстати, среди молодежи ишемический тип чаще встречается у женщин.
Если говорить простыми словами, то в сосуды мозгового круга кровообращения попадают тромбы (кровяные сгустки) или посторонние предметы (эмболы), которые в нормальном состоянии в кровотоке (или лимфтоке) не должны присутствовать, и перекрывают его. Это и приводит к недостатку питания мозга, кислородному голоданию и отмиранию тканей.
Ишемические инсульты составляют до 85% случаев всех ударов и находятся на втором месте среди причин смерти. Этот вид приступов чаще встречается у больных старше 60 лет, но и более молодые пациенты могут стать жертвами.
Геморрагический инсульт
Раньше этот инсульт называли кровоизлиянием. Собственно, это и есть геморрагический тип удара, когда вследствие повышенной проницаемости стенок сосудов или их разрыва кровь изливается на мозг.
Чаще всего кровоизлияние развивается днем на фоне сильного стресса (что называется «перенервничал», «психанул»).
Почему происходит инсульт?
Ишемический инсульт (ишемия – снижение уровня кровотока) развивается из-за закупорки сосуда, питающего кровью участок головного мозга. Чаще всего сосуд закупоривается тромбом, который образовался на месте или принесен током крови из другого органа. Тромб – это сгусток крови, образованием которого свертывающая система отвечает на повреждение сосудистой стенки. Для того, чтобы возник тромб, должны быть предпосылки – атеросклероз, сахарный диабет, варикозная болезнь, гипертония или другие состояния, при которых повреждается внутренняя стенка сосуда. Массивное тромбообразование начинается только на стенке сосуда, которая потеряла гладкость, изрыта и изъязвлена. Чаще всего тромбы образуются в мозговых артериях, а именно в средней мозговой, и в сосудах и полостях сердца. Может оторваться не только тромб, но и кусочек атеросклеротической бляшки (микроэмболия). В здоровом сосуде тромб никогда не образуется.
В ЦЭЛТ вы можете получить консультацию специалиста-невролога.
- Первичная консультация — 4 000
- Повторная консультация — 2 500
Записаться на прием
Признаки инсульта у молодых людей
Резкое нарушение кровообращения имеет свои признаки, связанные с изменениями функций мозга:
- немеет правая или левая сторона тела;
- резкое ухудшение зрения (на один или оба глаза) и слуха;
- головокружение, сильная головная боль, потеря сознания;
- холодный пот, тахикардия, сухость во рту;
- провалы в памяти;
- нарушения речи.
Даже один из этих симптомов должен вызвать как минимум беспокойство, и человек должен обязательно посетить специалиста и пройти обследование.
Как определить, что у человека удар. Попросите его улыбнуться — при нарушении кровообращения одна сторона лица «не работает» и улыбка получится кривой. Также можно попросить поднять руки. Спросите у человека, как его зовут, какой сегодня день — спутанность сознания и потеря памяти при инсульте случаются очень часто.
Если при наличии всех симптомов человек утверждает, что с ним все хорошо, посветите фонариком в глаза. При нарушении кровоснабжения зрачки будут реагировать по-разному. Но в любом случае помните, лучше перестраховаться и вызвать скорую помощь, назвав все симптомы и время, когда они были обнаружены.
Отдельно стоит поговорить о том, насколько халатно порой мы относимся к головным болям. «Сейчас пройдет», «дайте что-то от головы/давления», «голова кружится», «я устал(а)» и еще много фраз, которые мы слышим или сами произносим. Если вы стали замечать регулярные головные боли, вялость, усталость, то нужно идти не в аптеку за очередным обезболивающим или списывать все на тяжелую работу, а обратиться к врачам.
Часто мы переоцениваем свои силы и действительно устаем, но, как говорят врачи, лучше перестраховаться, потому что бороться с последствиями будет гораздо сложнее.
Лечение ишемического инсульта
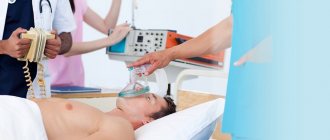
Лечение любого инсульта – дело сложное, которое не всегда заканчивается успешно. Врачи стремятся уменьшить зону размягчения с помощью лекарств. В момент сосудистой катастрофы нужно поддерживать жизненно важные функции – работу сердца, дыхание, обменные процессы. Требуется массивная инфузионная терапия, использование аппарата искусственного дыхания. Все это делается в стационаре, иногда в отделении реанимации. Часто удается растворить тромб лекарствами. Однако событие уже случилось, и не все удается вернуть на прежний уровень.
С момента стабилизации состояния требуется восстановительное лечение, направленное на возобновление утраченных функций. В последние годы доказано, что головной мозг имеет нейропластичность – нервные клетки умеют «переобучаться», менять специализацию. При гибели клеток, управлявших движениями, их функцию берут на себя «соседи», ранее занимавшиеся чем-то другим, или неактивные. Для этого применяются методики лечебной физкультуры.
Чтобы предупредить инсульт, нужно обратиться к неврологу при появлении непонятных расстройств – упорной головной боли, неловкости в руке, нарушении речи, забывчивости, нечетком зрении, высоком артериальном давлении. Можно упредить ишемию, но для этого нужна своевременная консультация. Жизнь без ограничений возможна, если ее беречь.
Запишитесь на прием через заявку или по телефону +7 +7 Мы работаем каждый день:
- Понедельник—пятница: 8.00—20.00
- Суббота: 8.00—18.00
- Воскресенье: выходной
Ближайшие к клинике станции метро и МЦК:
- Шоссе энтузиастов или Перово
- Партизанская
- Шоссе энтузиастов
Схема проезда
Лечение инсульта у молодых людей
При быстром определении приступа и госпитализации пациента прогноз лечения благоприятный. И все меры направлены на устранение последствий и профилактику повторного удара.
В некоторых случаях необходимо оперативное вмешательство (при кровоизлияниях), затем уже приступают к терапии. Огромное значение имеет медикаментозное лечение сразу несколькими группами препаратов:
- ангиопротекторы (для защиты сосудов и исключения повторного приступа);
- антикоагулянты (для снижения свертываемости крови и предотвращения образования тромбов);
- иммуномодуляторы (так как в молодом возрасте инсульт часто является следствием проблем с иммунитетом, особенно у женщин);
- лекарства, которые предотвращают отмирание тканей;
- витамины.
Полный комплекс препаратов назначает только невролог и обязательно после обследования, ведь в зависимости от типа болезни лечение может отличаться.
Важное (если не решающее) значение имеет образ жизни после приступа. Соблюдение баланса макронутриентов, контроль за поступлением микроэлементов — это ключевые факторы, которые нужны для профилактики и повышения качества жизни. Обязательно пересмотрите список лекарств, которые вы принимаете постоянно и, если необходимо, исключите или замените их.
Для пациентов любого возраста в реабилитационный период есть три ключевых совета — следить за питанием, добавить физическую активность и избегать перенапряжения.