Доктор медицинских наук, профессор, онколог, гематолог, радиолог (лучевой терапевт) высшей категории Александр Павлович Серяков в интервью порталу издания «Комсомольская правда» рассказал о причинах и симптомах развития онкологического заболевания, методиках диагностики и лечения.
Доктор медицинских наук, профессор, онколог, гематолог, радиолог (лучевой терапевт) высшей категории Александр Павлович Серяков в интервью порталу издания «Комсомольская правда» рассказал о причинах и симптомах развития онкологического заболевания, методиках диагностики и лечения.
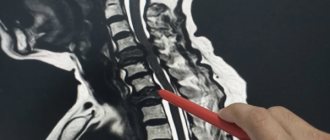
Среди всех опухолей в области центральной нервной системы поражения спинного мозга занимают примерно 12% у взрослых и около 5% у детей. В чем причина этих патологий и как их лечат?
Наиболее часто опухоли, локализованные в области спинного мозга, выявляются у людей в возрасте от 30 до 50 лет. Преимущественно, примерно в 85% случаев, они поражают оболочки мозга и окружающие его структуры.
Что такое опухоль спинного мозга
– Опухоли спинного мозга, – говорит врач-онколог Александр Серяков, – это патологические новообразования злокачественной и доброкачественной природы, которые локализуются в области спинного мозга. Они встречаются редко. По расположению бывают:
- интрамедуллярные (18 — 20% случаев) – растут внутри спинного мозга;
- экстрамедуллярные (80 — 82% случаев) – располагаются возле спинного мозга, развиваются из близлежащих тканей.
Среди доброкачественных поражений чаще всего встречается эпендимома (63%), астроцитома (30%). Намного реже встречаются незлокачественная гемангиобластома, и злокачественная олигодендроглиома.
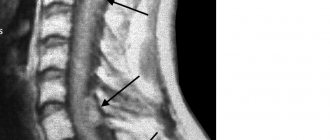
Поражение шейного отдела спинного мозга
Возникать опухоль может как в верхнешейном, так и нижнешейном отделе. Коварные процессы в данной зоне протекают особенно тяжело. При поражениях шейной части позвоночного столба отмечается ранний корешковый синдром, проявляющийся стреляющими болями в затылке. Когда верхний полюс новообразования сосредоточен в полости черепа, а нижний – в спинномозговом канале, наблюдается внутричерепная гипертензия. Шейные ОСМ провоцируют нарушение функций дыхания (диспноэ) из-за паралича диафрагмальной зоны грудного отдела, опухоли зачастую вызывают повреждение языкоглоточного, подъязычного и блуждающего нерва с нарушением глотательных, речевых и дыхательных функций. Более того, распространенными явлениями при подобном расположении болезни являются:
- вялые парезы рук вместе с истощением мышц;
- корешковые боли и онемения в руках;
- двигательная несостоятельность верхних конечностей;
- слабость кистей рук.
Шейный отдел позвоночника.
Патологии, находящиеся в шейном отделе, способствуют снижению остроты зрения и слуха, появлению проблем с памятью и концентрацией внимания, возникновению тяжелых расстройств со стороны вестибулярного аппарата.
Причины опухоли спинного мозга у взрослых
Истинные причины опухолевого роста, который возникает в области спинного мозга, на сегодняшний день не определены. Учёные выделяют ряд факторов риска, которые могут повышать вероятность опухолевого роста у детей или взрослых, но однозначно не приводят к образованию патологии. Сюда включают:
- наследственную предрасположенность (особенности генов, переданные от родителей детям);
- воздействие веществ, обладающих канцерогенными эффектами (химические красители, продукты переработки нефти);
- развитие лимфомы (это злокачественное поражение в области лимфатической системы);
- наличие болезни Гиппеля-Ландау (по наследству передаётся склонность к росту опухолей, как доброкачественных, так и раковых);
- развитие нейрофиброматоза 2-го типа (это заболевание, связанное с поломками генов, при котором формируются множественные опухоли – шванномы либо менингеомы в области нервов и нервной системы);
- воздействие вредных факторов экологии (химические загрязнения, радиационное воздействие);
- ведение нездорового образа жизни – курение, приём алкоголя, нерациональное питание;
- постоянные стрессы;
- резкое снижение иммунитета;
- избыточный загар (в солярии, на пляже).
Нередко влияют сразу несколько факторов и должны создаться особые условия для начала роста опухоли.
Причины
Опухоли позвоночника могут исходить из спинномозгового тяжа, в пределах мягких мозговых оболочек, покрывающие спинной мозг (интрадуральные), между мягкими мозговыми оболочками и костями (экстрадуральные) позвоночного столба, или они могут локализоваться в других местах.
Большинство опухолей позвоночника располагается экстрадурально. Это могут быть первичные опухоли, берущие начало в позвоночнике, или вторичные опухоли, которые являются результатом распространения рака (метастаза) из других органов (прежде всего легких, молочных желез, простата, почек или щитовидной железы).
Любой тип опухоли может встречаться в позвоночнике, включая лимфому, лейкозные опухоли, миеломную болезнь и другие. Небольшой процент опухолей позвоночника встречается в пределах расположения непосредственно нервов спинного мозга (чаще всего, это эпендимомы и другие глиомы).
Причина первичных опухолей спинного мозга и позвоночника неизвестна. Некоторые опухоли связаны с генетическими дефектами. Опухоли позвоночника и спинного мозга встречаются гораздо реже опухолей головного мозга.
По мере роста опухоли, происходит вовлечение тканей спинного мозга, корешков спинного мозга, кровеносных сосудов позвоночника и костных тканей. Воздействие опухоли вызывает симптомы, аналогичные другим компрессионным синдромам (травмам позвоночника). Кроме того, происходит ишемия тканей за счет инвазии опухолевых клеток или за счет давления на сосуды.
Факторы риска
Большинство из нас знает о некоторых из факторов риска, которые связаны с раком. Курение неправильное питание, химическое и радиационное воздействие, наличие у родственников рака, такого как рак молочной железы или рак яичника и гиперинсоляция являются общими факторами риска рака. Эти виды рака вообще встречаются в различных органах, метастазируют в позвоночник только после длительного развития в первичном очаге. В позвоночнике хорошо развита кровеносная система, и опухолевые клетки могут метастазировать в позвоночник из других органов гематогенно (с током крови). Боль в пояснице обычно не является первым симптомом злокачественного рака, исходящего из другой части тела. И поэтому, врачи обследуют пациента на потенциальное развитие первичного очага рака, но не наличие рака у пациента с болью в пояснице. Регулярные обследования молочной железы (маммографии), мазки (для определения рака шейки матки), рентгенография легких (для выявления рака легких), анализ кала на скрытую кровь (для выявления рака кишечника).
Симптомы опухоли спинного мозга у взрослых
Нет типичных или характерных симптомов только для опухоли, все признаки могут имитировать и другие болезни, особенно на ранних стадиях. Поэтому стоит обращаться к врачу, чтобы определить или исключить проблему при следующих жалобах.
- Болевой синдром. Наиболее частым проявлением опухоли становится боль, которая возникает в области позвоночника, где начала свой рост опухоль. В ранней стадии боль может быть лёгкой или более сильной, но выраженных неврологических симптомов при этом нет. По мере прогрессирования опухоли возникают расстройства чувствительности и движения, боль становится сильнее на фоне кашля или резких движений, чихания, физической нагрузки, ночью и при движениях, наклонах головы.
- Двигательные расстройства. Возможна также слабость мышц, которая возникает в сочетании с расстройствами чувствительности, явления атрофии мышц, резкие и внезапные ее сокращения, подергивания мышечных групп, которые расслаблены.
- Расстройства чувствительности. Иногда болевых ощущений нет, но могут страдать поверхностная чувствительность, на фоне сохранения глубокого тактильного чувства. Пациент может не ощущать боль, температуру, прикосновения, но воспринимает давление, вибрации.
- Проблемы с работой сфинктеров. Возможны нарушения мочевыделительных функций, реже – опорожнения кишечника. Это приводит к задержке мочи или стула.
Также по мере прогрессирования процесса может возникать сколиоз позвоночника, который формируется из-за болевых ощущений, расстройств двигательной функции или разрушения тел позвонков.
Внешне определить опухоли спинного мозга невозможно, они расположены достаточно глубоко в области спинномозгового канала.
Симптомы
- повышение температуры (по большей части до уровня субфебрильной, 37,5-38,2о);
- отсутствие аппетита, снижение массы тела;
- физическая слабость, заторможенность;
- головные боли.
Начало заболевания, как правило, проходит незамеченным, и сигналом тревоги становится постоянная боль в спине, которая усиливается в ночное время, при ходьбе и нарастающие признаки общей интоксикации. Длится такое состояние может по-разному: от 10 дней и до одного месяца, в зависимости от тяжести процесса.
Самый распространенный симптом спондилодисцита боль в спине, однако некоторые пациенты могут не испытывать болевых ощущений . Болевой синдром выражается в тупых тянущих болях с приступами при поворотах и наклонах.
Болевой синдром зависит от локализации и распространенности патологического процесса в позвоночнике. Самая частая локализация болей и, соответственно, поражения — в поясничном отделе, реже — в грудном и очень редко — в шейном. Боли в грудном отделе позвоночника могут напоминать пневмонию или плеврит, в нижнегрудном и поясничном отделах имитируют острый живот, динамическую непроходимость, паранефрит, остеохондроз. Это приводит к ошибкам в диагнозе или даже к ненужной операции .
Лихорадка менее распространенный симптом, который наблюдается примерно у половины пациентов. Реже всего лихорадка встречается при спондилодисците туберкулезной этиологии.
Распространение инфекционного процесса на позвоночный канал сопровождается развитием радикулярного синдрома с ограничением двигательной активности, признаками раздражения или угасания рефлексов, нарушениями чувствительности в зонах пораженных корешков.
При прогрессировании заболевания могут появляться признаки компрессии спинного мозга: развитие парезов конечностей с нарастанием неврологического дефицита до плегии, нарушение функции тазовых органов с задержкой мочеиспускания и дефекации.
Деформация позвоночника в виде кифоза чаще встречается при туберкулезном поражении.
Спондилодисцит шейного отдела может проявляться дисфагией или кривошеей.
Воспаление мягких тканей в паравертебральной области определяется по отечности и повышенной кровенаполненности пораженного участка. Спазмы глубоких мышц, соединяющих поперечные отростки, искажают осанку и стесняют движения пораженного отдела позвоночника. Длительное спазмирование и дорсомиалгия (болезненные ощущения в мышцах спины) приводят к нарушению кровообращения, с чего и начинается дистрофия мышечных волокон.
Классификация опухолей спинного мозга у взрослых
Существует достаточно много вариантов классификации опухолей, локализованных в области спинного мозга. Возможно разделение на группы по ряду признаков – расположение опухолевого очага относительно спинного мозга, позвоночника или мозговых оболочек, особенности гистологической картины, а также конкретная локализация поражения.
Если делить опухоли по происхождению, их можно отнести к двум группам:
- первичные – это ткань опухоли, которая развилась из клеток самого спинного мозга, его корешков или оболочек;
- вторичные – это опухоли иной локализации, поражающие спинной мозг (в том числе – метастатические).
По расположению опухоли можно разделить их на несколько групп:
- экстрадуральная опухоль – очаг над областью твердой мозговой оболочки;
- интрадуральная – опухоль под твердой оболочкой;
- интрамедуллярная – растет внутри спинного мозга, происходя из его клеток.
Опухоли могут располагаться сзади от спинного мозга, спереди, по бокам, поражая шейный или грудной, поясничный или крестцовый отделы.
По происхождению и типу клеток классификация очень большая, опухоли определяют по данным биопсии.
Ликворея. Разновидности, основные симптомы, лечение
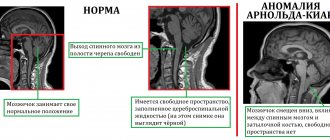
Ликвор (спинномозговая или цереброспинальная жидкость) – вещество, постоянно омывающее головной мозг и циркулирующее по ликворопроводящим путям в субарахноидальном (расположенном под паутинной оболочкой) пространстве спинного и головного мозга. Ликворная жидкость защищает спинной и головной мозг от механических повреждений, поддерживает постоянное внутричерепное давление, метаболические и трофические процессы между кровью и клетками мозга.
Ликворея – истечение (потеря) спинномозговой жидкости вследствие нарушения целостности твердых мозговых оболочек через естественные или образовавшиеся после травмирования отверстия в черепных костях или позвоночнике или после нейрохирургических операций.
В естественном состоянии ликвор представляет собой бесцветную прозрачную маслянистую жидкость. При подключении воспалительных процессов он может приобретать помутнение или становиться кровянистым. Достаточно часто истечение цереброспинальной жидкости протекает практически незаметно для больного, например, через носовые ходы в носоглотку или через ушные раковины или просачивается в подкожную клетчатку и накапливается там.
Причины возникновения заболевания
Основным условием возникновения ликвореи является разрыв или дефект твердых мозговых оболочек, который может произойти при:
- черепно-мозговых травмах с повреждениями костных структур основания (например, дна переднечерепной ямки, костей височной пирамиды и пр.);
- черепно-мозговых травмах с повреждениями костей свода черепа (пазухи лобной пластины);
- повреждении костей решетчатой пазухи, расположенной в носоглотке после выполнения ЛОР-процедур (промывания, дренирования) или хирургических вмешательств;
- после нейрохирургических операций на позвоночнике, спинном или головном мозге с наложением швов, через которые просачивается ликвор;
- инвазивно разрастающихся опухолях, локализующихся у основания черепа;
- врожденных аномалиях развития центральной нервной системы (например, черепно-мозговые и спинномозговые грыжевые выпячивания с разрывом оболочек) и пр.
Истечение ликвора опасно не только резким снижением внутричерепного давления, но и высокой вероятностью инфицирования ликворопроводящей и кровеносной системы, спинного и головного мозга. Тяжелыми осложнениями заболевания могут быть: менингит, энцефалит, миелит.
Разновидности ликвореи
В зависимости от места локализации патологических процессов разделяют ликворею:
- Назальную или носовую (наступает при повреждении или переломах пластин решетчатой кости или клиновидных костей носоглотки). Ликвор выходит в полость носоглотки не только в горизонтальном положении, но и в вертикальном, раздражает верхние дыхательные пути, вызывая кашель и хронический бронхит.
- Ушную (наступает при переломах пирамиды височных костей). Цереброспинальная жидкость выходит наружу через слуховой ход, увлажняя подушку.
- Послеоперационную (проявляется при недостаточно туго наложенных послеоперационных швах или при начавшихся воспалительных осложнениях после перенесенного хирургического вмешательства). Жидкость вытекает через швы.
- Травматическую. В месте повреждения травмой (перелом позвоночника или костей черепа) мозговой оболочки.
В зависимости от проявления признаков:
- Скрытую. Истечение ликвора происходит в замкнутую полость тела, накапливается, образуя гематому и очаг воспаления, невидимый невооруженным глазом.
- Явную. Например, при спинномозговой грыже могут образовываться мешочки с накопившейся жидкостью, затем переходить в свищи, через которые и будет выходить ликвор.
Выход спинномозговой жидкости наружу происходит с характерной периодичностью (в зависимости от локализации патологии) от нескольких секунд до1-2 минут. При этом истечение может быть капельным или струйным, прекращаться при изменении положения тела или головы, и усиливаться при резких движениях или напряжении.
Первичная ликворея наступает сразу же после наступления травматического повреждения или после проведения операции. Вторичная – возникает через некоторое время после дефекта мозговых оболочек, жидкость скапливается подкожно, а затем образует свищ.
Основные симптомы
Ликворея проявляется следующими признаками:
- Истечением цереброспинальной жидкости из носа и ушных раковин преимущественно с одной стороны. Выход жидкости происходит из травматически поврежденных кожных покровов или через послеоперационные швы.
- Истекаемая жидкость прозрачная. Если она имеет мутноватый, бледно-розовый или с кровяными вкраплениями цвет, то в организме уже присутствует воспаление.
- Выход жидкости усиливается при наклонах головы вперед и/или в стороны, напряжении тела, резких движениях, физических нагрузках.
- Возникают нарушения сна, тупая головная боль или тянущее ощущение в затылке, связанное со снижением внутричерепного давления.
- Хронический кашель из-за постоянного раздражения истекаемым ликвором слизистых оболочек носоглотки и верхних дыхательных путей.
Назальные и ушные ликвореи чреваты развитием бронхитов и пневмонии, при попадании в желудочно-кишечный тракт могут вызвать гастрит, дисфункцию или воспаление кишечника. Однако самым опасным осложнением считается воспаление головного или спинного мозга и пневмоцефалия (проникновение воздуха в полость черепа).
Диагностика и лечение
Для уточнения диагноза ликвореи и с целью выявления возможных аномалий и повреждения костей черепа проводят серию рентгенографических томограмных снимков. Для исключения серозного ринита проводят забор отделяемой жидкости и исследуют ее на содержание сахара (сахар содержится в спинномозговой жидкости и дает отрицательный результат при рините).
Церебральная фистулоцистернография проводится при помощи введения в подпаутинное пространство оболочек спинного мозга контрастного изотопного вещества. Наблюдение за передвижением контраста к головному мозгу и в нем проводится рентгенографическими аппаратами в прямой и боковой проекции. Направление перетекания раствора регулируется наклонами и поворотами головы пациента.
При травматических повреждениях позвоночного столба или черепа используют обычные рентгеновские снимки, а для уточнения изображения – МРТ или КТ исследования. При подозрении на образование воспалительных процессов проводят люмбальную пункцию (забор ликвора для лабораторного обследования).
Пациенты с ликвореей немедленно госпитализируются в неврологическом или нейрохирургическом отделении. При назальном истечении голове придают возвышенное положение и начинают дигедратирующую терапию (обезвоживание организма). Постельный режим сохраняется на протяжении двух-трех недель. Не рекомендуется делать резких движений или напрягать тело, необходимо найти положение, при котором выход ликвора прекращается или становится минимальным.
При необходимости проводят наружное дренирование ликворного скапливания для предотвращения закрытия свища, что может случиться при активизации воспалительных процессов. Обязательно подключают противовоспалительную антибактериальную и сульфаниламидную терапию, а по мере необходимости вводят обезболивающие препараты общего или местного назначения.
При несостоятельности консервативного лечения на протяжении длительного периода пациенту предлагается хирургическая операция по герметизации черепной полости, пластической коррекции твердых мозговых оболочек или позвоночного канала костями позвоночника. Ликворные свищи могут быть закрыты наложением более глубоких швов в мягких тканях посредством нейрохирургических манипуляций.
Но и классическое лечение и операция требуют полного покоя больного, положительного психологического настроя, ухода медперсонала, ограничения физических нагрузок и длительного времени реабилитации.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Диагностика
Проведение диагностики – это поэтапный процесс, который позволяет определить размеры, тип опухоли и составить план её лечения. Прежде всего, врачу важны жалобы пациента, имеющиеся у него симптомы, история болезни. Важно, когда развились симптомы, как они изменялись со временем.
Также проводится полное неврологическое обследование – определение тонуса мышц, рефлексов, силы мышц, подвижности позвоночника, чувствительности.
Для утонения патологии необходимы:
- МРТ с контрастом – метод помогает определить состояние всего спинного мозга, его структур и определить опухоль;
- КТ-миелография – это методика оценки границы опухоли;
- диффузно-взвешенная и диффузно-тензорная МРТ;
- сцинтиграфия;
- прямая ангиография.
После уточнения типа, локализации и размеров опухоли составляется план её лечения.
Современные методы лечения
– Основной вид лечения, – рассказывает врач-онколог Александр Серяков, – это нейрохирургическая операция, при которой полностью удаляется новообразование и выполняется декомпрессия (устранение сдавления) спинного мозга. Используются часто микро-нейрохирургические техники, интра-операционная нейровизуализация и нейронавигация.
При злокачественных опухолях спинного мозга кроме хирургического лечения пациенту могут назначить химиотерапию и лучевую терапию (стереотаксическая радиотерапия и радиохирургия на линейных ускорителях типа «Кибер-Нож»).
Лечение отека спинного мозга
Отёк спинного мозга угрожает жизни человека, поэтому терапевтические мероприятия проводятся экстренно и комплексно. В основе лечения лежит восстановление церебрального перфузионного давления, т. к. из-за его сбоев нарушается кровообращение, и нейроны не получают должного питания. Для этого назначается медикаментозная терапия, оксигенация. Обязательно контролируется температура тела.
Медикаменты применяются исключительно на ранних стадиях отёчности СМ. В других случаях целесообразно проведение хирургического вмешательства. Если внутричерепное давление невозможно снизить медикаментами, проводится резекция костного лоскута. При обнаружении опухоли её удаляют.
Консервативное лечение
Медикаментозная терапия предназначена для устранения причины возникновения отёка и купирования неприятной симптоматики, а также недопущения развития осложнений. В зависимости от степени тяжести и разновидности патологического состояния назначаются следующие средства:
- Чтобы восстановить электролитный дисбаланс используется Верошпирон или Бринальдикс.
- Снизить выработку цереброспинальной жидкости помогут Ацетазоламид и Диакарб.
- Чтобы сформировать форсированный диурез и вывести лишнюю жидкость применяются диуретические средства (Фуросемид, Лазикс и т. д.). Принимать препараты необходимо под строгим контролем лечащего доктора, так как возможно множество побочных реакций.
- Для стабилизации клеточных мембран и предупреждения увеличения количества катехоламина назначают глюкокортикостероидные лекарства: Дексавен, Гидрокортизон, Дексаметазон, Кортеф.
- В качестве протекторов мембран клеток используются ноотропы: Луцетам, Пирацетам, Ноотропил, Гаммалон, Винпотропил.
- Ускорить кровообращение и устранить скопление экссудата помогают реологические медикаменты: Курантил, Трентал, Реополиглюкин.
- Для купирования болевого синдрома понадобится Лидокаин, Допамин, барбитураты и гиалуронидазы.
- Для улучшения клеточного обмена веществ, ускорения микроциркуляции крови, насыщения организма полезными веществами назначается витаминная терапия: Цианокобаламин, Аскорбинка, Тиамин, Пиридоксин.
- При параличе и парезе необходимы миорелаксанты: Панкуроний, Тубокурарин.
- При онкологических новообразованиях показана химиотерапия. В организм вводятся внутривенно или внутримышечно полипрепараты или монолекарства.
Чтобы повысить давление кислорода проводится оксигенация гипербарического типа, то есть больного помещают в барокамеру и вводят под высоким давлением кислород. Благодаря этому ускоряется кровообращение, ткани и клетки получают питательные вещества.
Хирургическое вмешательство и реабилитация
Оперативные действия проводятся в исключительных случаях – при запущенном течении, невозможности купировать внутричерепное давление, наличие опухолевых новообразований. Хирургическое вмешательство проводится под общей анестезией.
Методы:
- Трепанация черепа. Позволяет значительно снизить давление.
- Аспирация ультразвуковая. Посредством лазерного луча удаляется новообразование. Методика малоинвазивная и безопасная. Противопоказана при труднодоступном расположении опухоли.
- Лучевая терапия. Назначается преимущественно после удаления новообразования (в том случае, когда остались опухолевые клетки) и при невозможности проведения операции из-за удаленности очага. Принцип процедуры заключается в воздействии на пораженный участок излучением, которое останавливает развитие и рост патогенных клеток, приводит к их гибели.
- Устранить опухоль можно при помощи радиотерапии. Гамма-лучи уничтожают ДНК раковых клеток.
В реабилитационный период больной обязан соблюдать постельный режим и находиться в стационарных условиях. Чтобы регулировать процесс мочеиспускания, устанавливается катетер. С пациентом проводят дыхательную гимнастику, физические упражнения. Обязательно назначаются физиотерапевтические процедуры.