Общее представление
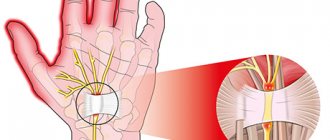
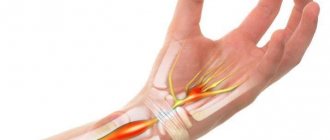
Синдром запястного канала (кистевой туннельный синдром) — это комплекс характерных симптомов, которые возникают при сдавлении срединного нерва в области запястья, код по МКБ-10: G56.0. Включает в себя онемение, парестезии и боль в зоне иннервации срединного нерва. Эти ощущения могут сопровождаться объективными изменениями чувствительности и силы в руке.
Диагностика
На первой линии диагностики при онемении пальцев рук в нашей клинике стоит электронейромиография, особенно это актуально для синдрома запястного канала. Для постановки диагноза необходимо сочетание характерных клинических признаков и отклонения от нормы, найденные при электронейромиографии. Также электрофизиологическое тестирование позволяет исключить другие неврологические проблемы (например, в шейном отделе позвоночника). При этом исследовании можно оценить тяжесть поражения нерва, что помогает в выборе дальнейшей тактики лечения и определяет прогноз заболевания. Ультразвуковое исследование может выявить объемные образования, оказывающие давление на нерв.
МРТ при туннельном синдроме назначается исключительно для предоперационного планирования при значимом повреждении сустава или при новообразованиях.
Лечение
Есть данные о пользе аэробных упражнений и контроле массы тела при карпальном синдроме. Велосипед или велотренажер — этом не лучший вариант упражнений, так как при этом руки испытывают постоянное напряжение.
Использование физиотерапии, например ультразвука, может дать временное облегчение.
Многие люди с начинающимся синдромом (по данным ЭНМГ) обычно хорошо реагируют на использование ночной шины для нейтрального положения кисти во время сна (минимум три недели).
Инъекция (блокада) с глюкокортикоидами, например с дипроспаном, показывает хорошие результаты, если более консервативные средства не работают.
Пациенты, которым не помогают консервативные методы, или те, кто изначально пришел с тяжелой степенью заболевания, направляются для оперативного лечения.
Операция при синдроме запястного канала (СЗК) заключается в рассечении ладонной связки, которая сдавливает срединный нерв. Вероятность успеха весьма велика (более 90%), а риск осложнений минимален. Рецидив после полного рассечения ладонной связки кисти случается крайне редко. Успех операции для пациентов с нормальными данными электронейромиографии менее вероятен.
Симптомы невропатии лучевого нерва руки
Клиническая картина невропатий лучевого нерва верхних конечностей будет зависеть от места компресси нерва.
Первый тип невропатии лучевого нерва руки
При данном типе повреждается подмышечная впадина. В народе заболевание называют «костыльный паралич». Мышцы предплечья обездвиживаются и происходит процесс нарушения разгибания и сгибания верхней конечности. Атрофируется трехглавая мышца.
Симптомы:
– Свисание кисти при поднимании руки;
– Сомкнуты первый и второй пальцы;
– Появляется сложность в разгибании кисти;
– Теряется чувствительность у пальцев, появляется состояние онемения.
Второй тип невропатии лучевого нерва
Наверное, самая распространенная лучевая невропатия рук. Возникает при случайном повреждении нерва:
– во время крепкого сна;
– при переломе плеча;
– длительное неудобное положение руки;
– при наложении жгута.
При сильном сдавливании в области средней части предплечья могут быть такие симптомы невропатии, как чувство онемения кисти с тыльной стороны. Кроме того, нет возможности разогнуть пальцы. Однако, разгибательные движения в предплечье сохраняются.
Третий тип лучевой невропатии верхних конечностей
Данное заболевание подразумевает повреждение заднего отростка нерва. Это проявляется в повреждении верхней конечности в районе локтя. Довольно часто можно наблюдать хроническое течение нейропатии из-за ослабления связок сустава и изменений в работе мышц кисти. Если разгибать локоть, то ощущаются болевые ощущения в мышцах предплечья. Также, ощущается боль при движении кисти.
Есть также общие симптомы при невропатии лучевого нерва руки
Наблюдая каждый тип невропатии, могут возникнуть сопутствующие и основные симптомы. Основные симптомы были перечислены выше.
Сопутствующие симптомы:
– отечность в месте поражения;
– возникновение трудностей при совершении двигательных действий руками;
– нарушенная координация движения руками;
– уменьшение чувствительности;
– спазмы и судороги.
Если имеются подобные симптомы и признаки, следует срочно принять меры и начать лечение невропатии лучевого нерва кисти.
Причины и патофизиология процесса
До изобретения электронейрофизиологических исследований в 1940-х онемение пальцев чаще связывали со сдавлением плечевого сплетения шейными ребрами или другими структурами в передней части шейного отдела позвоночника. Сейчас мы достоверно знаем, что срединный нерв сдавливается в нерастяжимом жестком запястном канале, происходит демиелинизация (повреждение оболочки нервного окончания), а затем и повреждение самого аксона. Сначала повреждаются чувствительные волокна, двигательные позднее. Окончательный механизм повреждения — это еще предмет для обсуждения. На данный момент считается, что основная проблема — это повышенное давление внутри запястного канала. Это давление блокирует венозный отток, отек нарастает и происходит еще более сильное сдавление, что в результате приводит к ишемии (недостаточности кровоснабжения) нерва. Риск возникновения может быть связан со многими факторами: генетическими, медицинскими, социальными, профессиональными и демографическими. Различные сочетания этих факторов риска и приводят к развитию туннельного синдрома запястья, однако с уверенностью назвать простую и ясную причину мы на данный момент не можем.
Описание невропатии
Компрессионно-ишемическая невропатия лучевого нерва – одна из наиболее распространенных форм данного типа расстройств. Возникновение невропатии часто связывают с травмами верхних конечностей. Проблема возникает даже из-за неправильного положения руки во время сна.
Характер клинической картины при невралгии лучевого нерва определяется зоной поражения. Нарушение иннервации пальцев и зоны со стороны ладони поврежденной конечности приводит к развитию паралича лучевого нерва, при котором происходит снижение или полная утрата чувствительности. Однако, в данном случае разгибание предплечья не нарушается.
Подбирая методы лечения, важно установить наличие именно повреждения лучевого нерва, так как снижение чувствительности мизинца и других пальцев нередко объясняется нарушением проводимости других нервных волокон.
Эпидемиология
Частота заболевания
Наиболее точная статистика есть по Соединенным Штатам Америки, там регистрируется порядка 1–3 новых случая заболевания на 1000 человек в год. В среднем порядка 50 человек из 1000 страдают синдромом запястного канала.
Есть некоторый недостаток международной статистики в этом вопросе, однако распространенность синдрома в развитых странах схожа с США, например, в Голландии регистрируется порядка 2,5 новых случаев в год, а в Великобритании порядка 70–160 из тысячи человек когда-либо обращались за помощью. О карпальном синдроме практически не слышали в развивающихся странах, к примеру, среди коренного населения ЮАР.
Смертность/угроза здоровья
Заболевание не смертельно опасное и не может привести к фатальному исходу, однако может приводить к серьезным необратимым нарушениям функции кисти, если не было проведено корректное лечение.
Чаще возникает у белых людей европеоидной расы.
Считается, что женщины болеют синдромом карпального канала в три раза чаще, чем мужчины.
Пик возникновения приходится на 45–60 лет. Только 10% пациентов с данным диагнозом младше 31 года.
Симптомы заболевания
Зачастую история и жалобы заболевания руки важнее, чем данные обследования при диагностике туннельного синдрома кисти.
Онемение и покалывание
Чаще всего люди жалуются на то, что у них из рук выпадают предметы, руки становятся “ватными” и “слабыми”, иголки и мурашки могут стать частыми гостями в пальцах.
Признаки синдрома запястного канала проявляются при определенной работе или активности:
- за рулем;
- при чтении книги/газеты;
- при работе за компьютером;
- во время письма или рисования.
Ночью неприятные ощущения заставляют проснуться и встряхнуть кистью. Некоторые отмечают, что им надо походить, опустить руку в холодную/горячую воду. Двусторонний туннельный синдром встречается довольно часто, при этом доминантная рука обычно страдает раньше и сильнее, чем другая.
Локализация
Жалобы должны быть сосредоточены на ладонной поверхности запястья и кисти в 1-2-3 и половине четвертого пальцах, это зона иннервация срединного нерва. Онемение мизинца, тыла кисти — это зона ответственности других нервов, и не характерно для синдрома карпального канала. Удивительно, что многие пациенты не могут локализовать свои симптомы и жалуются на онемение/слабость во всей руке, что не исключает данный диагноз.
Боль
Нарушение чувствительности может сопровождаться жгучей болью в ладони, которая часто распространяется в пальцы или по предплечью, иногда до локтя.
Боль в область надмыщелков локтя и выше в плече или в шее заставляет задуматься о других проблемах опорно-двигательного аппарата, с которыми туннельный синдром может сочетаться. Выявление причин этих болей требует более детальной диагностики.
Признаки, связанные с вегетативной нервной системой
Нередко пациенты жалуются на всю руку: ощущения распирания, отечности кисти и пальцев, рука может мерзнуть или, наоборот, чувствоваться горячей. Многие реагируют на окружающую температуру, плохо переносят холод. Иногда замечают изменение цвета кожи. В редких случаях появляются жалобы на изменение потоотделения на ладони. Все это связано с нарушением парасимпатической иннервации, поскольку срединный нерв содержит немалое количество вегетативных нервных волокон.
Слабость, нарушение координации
Снижение силы в руке, особенно при захватах с использованием большого пальца часто сопутствует заболеванию. Это может быть связано с потерей чувствительного ответа или болью. Объективно слабость длинного сгибателя первого пальца и глубокого сгибателя второго пальца происходит при сдавлении срединного нерва выше уровня запястного канала. При осмотре доктор поможет выявить уровень компрессии и подобрать необходимое для вас лечение.
Диагностика неврита лучевого нерва
Повреждение лучевого нерва (в результате операции, ранения, в том числе после инъекции препарата, удары и длительные пережатия, переломы костей и вывихи суставов) сопровождается воспалительными изменениями в нём и проявляется как нарушение двигательной и чувствительной функции в зоне его иннервации на руке.
Двигательные волокна лучевого нерва иннервируют разгибатели предплечья, кисти и пальцев, супинатор предплечья, мышцу, отводящую большой палец и мышцу, принимающую участие в сгибании предплечья. Чувствительные волокна лучевого нерва иннервируют кожу задней поверхности плеча, задней поверхности предплечья, сторону тыльной поверхности кисти и частично I, II и иногда III пальцев.
При поражении спинальных нервов С7 или среднего ствола плечевого сплетения выпадает основная функция лучевого нерва в комбинации с частичным поражением срединного нерва, его верхней ножки. Невропатия лучевого нерва на этом уровне проявляется как ослабление вращения предплечья кнутри и ладонного сгибания кисти. При поражении заднего пучка плечевого сплетения выпадают те же основные функции лучевого нерва, но в комбинации с поражением подкрыльцового нерва.
Диагностика уровня повреждения лучевого нерва при неврите производится при помощи электронейрографии (ЭНГ).
При высоком поражении лучевого нерва в подмышечной ямке, в верхней трети плеча возникает паралич разгибателей предплечья, кисти, основных фаланг пальцев, мышцы, отводящей большой палец супинатора; ослаблено сгибание предплечья. Угасает рефлекс с сухожилия трицепса и несколько ослаблен карпорадиальный рефлекс.
Чувствительность выпадает на задней поверхности плеча, предплечья, отчасти кисти и пальцев. Зона чувствительных расстройств на кисти нередко бывает значительно уменьшенной из-за перекрытия зоны иннервацией соседних нервов. Суставно-мышечное чувство не страдает. При более низких уровнях поражения функция лучевого нерва страдает ограниченно, так как сохраняются выше отходящие ветви лучевого нерва, что облегчает врачу неврологу и нейрохирургу задачи топической диагностики его повреждения.
Зоны иннервации кожи лучевым нервом.
Повреждение лучевого нерва (травматический неврит лучевого нерва) в месте перелома плечевой кости.
При поражении лучевого нерва, весьма частом, на уровне средней трети плеча сохраняется функция разгибания предплечья и разгибательно-локтевой рефлекс с трицепса и не нарушается чувствительность на плече.
При поражении лучевого нерва в нижней трети плеча может оказаться сохранной функция сгибания предплечья и чувствительность на задней поверхности предплечья, так как соответствующие ветви отходят от основного ствола нерва выше, в средней трети плеча.
Применение иглоукалывания очень эффективно при лечении неврита лучевого нерва.
При поражении лучевого нерва на предплечье функция сгибания предплечья, как правило, сохраняется; двигательные нарушения при таком повреждении лучевого нерва ограничиваются поражением разгибателей кисти и пальцев с нарушениями чувствительности только на кисти. При поражении же лучевого нерва еще ниже, на уровне средней трети предплечья, нарушения двигательной функции могут быть еще более ограниченными, при сохранности разгибания кисти может страдать только разгибание основных фаланг пальцев.
При поражении лучевого нерва (невропатия лучевого нерва) развивается слабость разгибателей кисти, возникает типичная падающая или свисающая кисть.
Среди многочисленных описаний проб или тестов, определяющих двигательные расстройства при поражении лучевого нерва можно отметить:
- Невозможность разгибания кисти и пальцев
- Невозможность отведения большого пальц.
- При разведении сложенных вместе ладонями кистей с выпрямленными пальцами, пальцы пораженной кисти не отводятся, а согнутые — как бы «скользят» по ладони здоровой, отводимой кисти
Что можно найти при осмотре?
Клинический осмотр очень важен для исключения другой патологии опорно-двигательного аппарата или нервной системы. Также при осмотре можно выявить характерные признаки заболевания для составления дальнейшего плана обследования.
Тесты на чувствительность
Изменения чувствительности могут отмечаться по ладонной поверхности 1-2-3 пальцев и по лучевой поверхности четвертого пальца. Существует тест Semmes-Weinstein, двухточечный дискриминационный. Чаще всего в практике используется тест с уколом.
Оценка чувствительности подтверждает, что зоны вне иннервации срединного нерва в норме.
Тесты на силу
Ослабление или выпадение функции следующих мышц: 1-2 червеобразных, противопоставляющей первый палец, короткого сгибателя и короткой отводящей первый палец, указывают на повреждение моторных волокон срединного нерва дистальнее запястного канала.
Специальные тесты
Не существует 100% уверенных клинических тестов для подтверждения туннельного синдрома, оценивается их комбинация.
- Симптом Тинеля. Аккуратное постукивание над запястным каналом вызывает прострелы в пальцы. Это самый частый симптом в повседневной практике, несмотря на его низкую чувствительность и специфичность.
- Симптом Фалена. Покалывания/онемение появляется в пальцах при сгибании запястья в течение 1 минуты. Чувствительность этого теста 80%, специфичность несколько ниже.
- Тест с давлением на запястье. При надавливании на область запястья большим пальцем в течение 30 секунд появляются/усиливаются симптомы, характерные для сдавления нерва. Чувствительность 89%, специфичность 96%.
- Пальпация. Окружающие запястье мягкие ткани пальпируются на предмет новообразований или других механических причин для сдавления нерва. Чувствительность достигает 90%, специфичность 75% и более.
- Измерения для исключения “квадратного запястья”. Если толщина запястья по отношению к его ширине имеет пропорцию более 0,7, то вероятность развития туннельного синдрома составляет порядка 70%.
Симптомы
При невритах повреждается нервное волокно, в связи с чем страдают функции, основными из них являются чувствительная, двигательная и трофическая, поэтому клинически отмечаются следующие симптомы:
- В фазе раздражения нервного волокна: боль, жжение, чувство «ползание мурашек», чувство «как будто колют множество иголок».
- В фазу выпадения функций: снижение силы в мышцах, атрофия мышц, снижение рефлексов, снижение чувствительности, атрофия тканей в том числе кожи, подкожно жировой клетчатки, мышц, костной ткани.
Причины
С самого начала стоит упомянуть, что туннельный синдром может быть ассоциирован с различными факторами. С одной стороны, можно отметить, что симптомы сильнее выражены после или во время нагрузки на кисть, с другой стороны, нельзя утверждать, что нагрузка на руку является причиной или вызывает заболевание. Ассоциируется не значит является причиной.
Демография:
- Пожилой возраст
- Женский пол
- Повышенный индекс массы тела, особенно после быстрого набора веса
- “Квадратная” форма запястья
- Брахиморфный тип строения тела (короткие руки, короткие ноги)
- Доминантная рука
- Белая европеоидная раса
Многие факторы передаются по наследству (“квадратное” запястье, толстая ладонная связка, тип строения тела). Также ассоциированные с синдромом карпального канала состояния имеют наследственную предрасположенность (диабет, болезни щитовидной железы, нефропатии, нейропатии).
Заболевания/медицинские проблемы:
- Переломы дистального отдела лучевой кости
- Острая травма запястья (резкое сгибание/разгибание)
- Новообразования, повреждения, занимающие место в запястном канале (теносиновит сгибателей, гигромы, гематомы, аневризмы, аномальные мышцы, различные опухоли, отеки)
- Диабет
- Расстройства щитовидной железы (обычно микседема)
- Ревматоидный артрит и другие воспалительные заболевания лучезапястного сустава
- Недавняя менопауза
- Гемодиализ
- Акромегалия
- Амилоидоз
Синдром запястного канала в результате специфической нагрузки на руку:
- Длительный силовой хват
- Длительное нахождение в крайнем неудобном положении
- Многократное повторение одинаковых движений
- При длительной работе с мышью и клавиатурой
- Длительное воздействие вибрации/холода
Прочие факторы развития:
- Недостаток аэробной нагрузки
- Беременность и кормление грудью
- Использование костылей/ходунков/трости
Причины возникновения невропатии лучевого нерва
Одна из главных причин появления невропатии лучевого нерва руки – это длительное сдавливание. Это может произойти из-за следующих факторов.
– неудобная или неправильная поза во время сна;
– сдавливание верхних конечностей костылями;
– долгое сдавливание руки жгутом;
– ношение наручников;
– длительное резкое сгибание локтя во время бега;
– введение инъекций в область плеча. Это возможно только при аномальной локации нерва;
– перелом кости плеча.
В некоторых случаях лучевая невропатия руки является следствием:
– Алкогольного отравления при долгих запоях;
– Нарушения гормонального фона у женщин и беременности;
– Интоксикации организма свинцом;
– Прошедших инфекционных заболеваниях;
– Развития сахарного диабета.
Причиной нарушения лучевого нерва верхних конечностей может быть профессиональная деятельность человека. К примеру, среди больных огромное количество людей чья деятельность связана с физическим ручным трудом.
Помните! Есть случаи, когда невропатия лучевого нерва конечностей возникает у профессиональных спортсменов. Длительное напряжение рук может привести к нарушению в работе нервных образований.
Инструментальная/лабораторная диагностика
Лабораторные тесты
Не существует анализов крови для диагностики кистевого туннельного синдрома, однако они могут быть назначены для выявления сопутствующей патологии (например, диабета или ревматоидного артрита).
Лучевая диагностика
В рутинной практике лучевая диагностика не используется.
МРТ области запястья может быть полезна в предоперационной подготовке для идентификации причин механического сдавления срединного нерва. Изменения МР-сигнала могут отмечаться при хроническом сдавлении нерва, однако они пока не имеют практического значения для определения тактики лечения заболевания.
Многие специалисты сейчас используют УЗИ в дополнение к электрофизиологическим методам исследования. УЗИ может выявить патологические процессы, которые занимают место в запястном канале, подтвердить изменения в срединном нерве (увеличение площади поперечного сечения), которые реально помогают в диагностике.
Электронейрофизиологические исследования
Электронейромиография — это диагностический инструмент первой линии для синдрома запястного канала. Отклонения, найденные на ЭНМГ в сочетании со специфичными симптомами и тестами — ключ к правильному диагнозу. Также электронейромиография позволяет исключить другие неврологические нарушения.
Электрофизиологические исследования также могут определить степень повреждения нерва, что является объективным критерием для прогноза.
Туннельный синдром обычно разделяют на легкий, средний и тяжелый. В зависимости от лаборатории границы значений для этих групп могут отличаться. В целом пациенты с изолированными чувствительными нарушениями относятся к легкой группе, а в случае присоединения моторной дисфункции переходят в среднюю группу. Подтверждение повреждения аксона (выраженное снижение или отсутствие сенсорного/моторного ответа дистальнее запястного канала) свидетельствуют о тяжелой степени заболевания.
Отслеживание динамики при выполнении ЭНМГ помогает определить дальнейший подход к заболеванию.
Другие количественные тесты, такие как термография или виброметрия, менее информативны в сравнении с ЭНМГ и не рекомендованы для практического применения.
Лечение
Физическая терапия
Поскольку доказано, что синдром запястного канала связан с ожирением и низким уровнем подвижности, то исправление этих факторов способствует улучшению состояния. Велотренажер, велосипед и прочая нагрузка с необходимостью длительного хвата не показаны при данном заболевании.
Использование физиотерапевтических приборов может дать временное облегчение. Например, коротковолновая диатермия дает значимое временное улучшение в сравнении с плацебо, включающее снижение выраженности симптомов и боли, а также улучшение функции кисти.
Эргономика и кистевая терапия
Фиксаторы на запястье, которые придают кистям правильное положение, имеют доказанную эффективность лечения в домашних условиях при использовании по ночам в течение минимум 3–4 недель.
Они являются недорогими и безопасными, поэтому при первичном выявлении заболевания нейтральную ночную шину стоит рассмотреть в первую очередь.
Специальные программы для укрепления мышц и упражнения на скольжение не получили доказательств эффективности. Массаж и мануальные техники, улучшающие скольжение нерва, не имеют доказанного лечебного эффекта. Изменения эргономики рабочего места (настройки стола, стула, положения тела), смена оборудования или инструмента не эффективны при уже подтвержденном синдроме.
Изготовление индивидуальной шины
Большинство людей с туннельным синдромом руки на ранней стадии хорошо реагируют на консервативную терапию, которая в первую очередь состоит из использования ночного фиксатора в течение трех недель. Готовые шины из ортопедических салонов могут дать улучшение, но индивидуальные удобнее и более эффективны, поэтому являются предпочтительными. Можно сказать, что сформованная по руке пациента шина из специального пластика (ортез) — это лучший выбор для начальной лечебной терапии синдрома запястного канала.
Медикаментозная терапия
Инъекции стероидов в запястный канал показали эффективность в течение длительного времени при условии, что другие способы были неэффективны. Блокады могут быть незаменимы в случае противопоказаний к оперативному лечению, например, при беременности. Ультразвуковые измерения срединного нерва руки позволяют предсказать эффективность блокады со стероидами. Ультразвуковая навигация при выполнении блокады не приводит к снижению осложнений или усилению эффекта от проведенной блокады.
Антиконвульсанты, такие как габапентин или прегабалин, которые назначают при различной нейропатической боли, могут быть использованы и при синдроме запястного канала.
Нестероидные противовоспалительные препараты (НПВС) и/или диуретики иногда имеют некоторую эффективность у пациентов с особенными состояниями (при задержке жидкости или теносиновите сухожилий сгибателей)
Однако в целом для всех пациентом с синдромом карпального канала эффективность габапентина, диуретиков или НПВС противоречива. В соответствии с руководством Американской Ассоциации Ортопедов системное применение лекарственных средств (таблетки, внутримышечные инъекции, капельницы) не более эффективно, чем плацебо для лечения туннельного синдрома. В дополнение стоит заметить, что добавки с витаминами группы В (В-6 и В-12) также не дают доказанного улучшения.
Лечение невралгии
После диагностирования защемления лучевого нерва в руке, лечение проводится с учетом характера поражения. На первый план при подборе схемы терапии выходят приоритетные проблемы. В частности, сначала применяются препараты, купирующие воспалительный процесс и осложнения токсического поражения организма, или применяются иные процедуры, с помощью которых устраняются последствия перелома либо других тяжелых травм. В последнем случае чаще применяются иммобилизация конечности и хирургическое вмешательство.
Если невралгия обусловлена воздействием внешних факторов, как, например, использование костылей, на время лечения необходимо отказаться от них. Лечение невропатии проводится обычно в амбулаторных условиях. Чаще пациентов помещают в клинику, если им требуется введение сильнодействующих лекарственных препаратов, либо операция по поводу перелома.
В лечении невропатии лучевого нерва применяются различные препараты. Основу терапии составляют нестероидные противовоспалительные лекарства: «Ибупрофен», «Диклофенак» и другие. Лечение лучевого нерва руки дополняют антибиотики, которые подавляют активность бактериальной микрофлоры, вызвавшей воспаление. Одновременно с этим показан прием противоотечных препаратов типа «Гидрокортизона» или «Дипроспана».
Вне зависимости от причины, парез лучевого нерва лечат посредством:
- сосудорасширяющих средств, усиливающих приток крови к зоне поражения;
- антихолинэстеразных препаратов, которые восстанавливают проводимость лучевого нерва;
- витаминов группы В, стимулирующих регенерацию поврежденных тканей;
- вазоактивных препаратов (никотиновая кислота, «Пентоксифиллин»), нормализующих обмен веществ.
В случае острого отравления организма показана детоксикация, которая проводится с помощью внутривенных инъекций растворов глюкозы и натрия хлорида.
При посттравматическом неврите лучевого нерва руки восстановление после перелома предусматривает репозицию костей и иные процедуры, посредством которых восстанавливается прежняя структура скелета. Также при подобных нарушениях применяются физиотерапевтические процедуры: иглорефлексотерапия, магнитотерапия, массаж и другие.
В случае нарушения иннервации лучевого нерва при поражении руки или кисти использование средств народной медицины оправдано, если проводится медикаментозное лечение. Растительные препараты купируют только симптомы, но не устраняют как причину развития нейропатии, так и само расстройство.
прополис
красная глина
Лечение лучевого нерва народными средствами проводится с помощью:
- Прополиса. Продукт применяется в виде компрессов. Для приготовления лечебного состава потребуются 40 гр прополиса и 100 мл 96-процентного спирта. После смешения раствор настаивается в темном месте в течение недели. В этот период необходимо регулярно встряхивать состав. В конце необходимо добавить кукурузное или оливковое масло в пропорции 5:1. Компресс с этим средством ставится в течение 10 дней.
- Красной (гончарной) глины. Ее предварительно нужно смешать с уксусом и раскатать в лепешку. Глину затем следует прикладывать к проблемной зоне на ночь в течение трех суток.
- Малины. Потребуются столовая ложка измельченных стеблей и 250 мл кипятка. Смесь вываривается на медленном огне в течение 5 минут. Далее средство настаивается на протяжении получаса. Полученный состав рекомендуется пить три раза в день за полчаса до еды.
Поражение лучевого нерва руки лечится посредством медвежьего сала, которое нужно втирать в проблемную зону в течение четырех недель. Хороший эффект достигается путем прикладывания листьев хрена к руке. Также лечение лучевого нерва можно дополнить настоем из иван-чая (столовая ложка растения на 250 мл кипятка, настаивается 8 часов в термосе).
При нейропатии лучевого нерва показан комплекс физических упражнений, с помощью которых восстанавливаются утраченные функции конечности. ЛФК подбирается индивидуально. Повреждение лучевого нерва устраняется с помощью следующих упражнений:
- Согнуть руку в локте и упереть конечность о твердую поверхность, выдерживая прямой угол между упором и предплечьем. Большой палец опустить вниз, указательный – поднять вверх. Упражнение повторить 10 раз.
- Положение руки, как в упражнении №1. Указательный палец опустить вниз, средний – вверх. Упражнение повторить 10 раз.
- Захватить здоровой ладонью нижние фаланги четырех пальцев, отставив большой. Согнуть-разогнуть ладонь 10 раз. Захватить верхние фаланги и повторить действия. В конце, здоровой рукой 10 раз сжать в кулак пальцы больной конечности.
Лечение защемления нерва кисти руки дает хороший эффект, если пациент выполняет следующие упражнения в воде:
- Надавить здоровыми пальцами на фаланги больных, полностью распрямив их.
- Больные пальцы разгибать или разводить в стороны здоровой рукой.
- Поднимать и опускать больные пальцы (за исключением большого), распрямляя фаланги.
- Каждым пальцем сделать круговые движения.
- Положить на дно ванны полотенце и сжать его больной рукой в кулак.
Крайне не рекомендуется без консультации с врачом выполнять описанные упражнения. Несоблюдение этого правила может привести к тяжелым последствиям. Особую опасность представляют случаи, когда пациент отказывается выполнять врачебные рекомендации после пластики нерва.
Невропатия лучевого нерва руки часто сопровождается течением воспалительного процесса в проблемной зоны. Для купирования последнего необходимо ускорить кровообращение и восстановить обмен веществ. Добиться этого можно, выполняя при неврите лучевого нерва массаж.
Процедура проводится не более 15 раз. Выполнять массажные действия самостоятельно запрещено, так как можно нанести серьезные травмы.
Хирургическое лечение
Записаться на консультацию
У пациентов, для которых консервативная терапия не дала своего результата, или для тех, кто изначально приходит на прием с тяжелой степенью синдрома карпального канала (по данным ЭНМГ), есть показания для проведения операции. Хирургическое рассечение ладонной связки приводит с высокой долей вероятности (более 90%) к значимому улучшению с низким уровнем осложнений. Успех хирургического лечения снижается для людей с нормальной электромиографией.
Операция по декомпрессии запястного канала проводится под местной анестезией в амбулаторной операционной. Для проведения такой операции не требуется госпитализация или участие анестезиолога.
Операция может выполняться с использованием классического широкого доступа, а также миниинвазивно с или без применения эндоскопического оборудования. Отдаленные результаты корректно проведенной операции сопоставимы для разных способов вмешательства.
Подробности хирургического вмешательства и его необходимость стоит обсудить в вашем случае стоит обсудить с кистевым хирургом.
Что делать после выявления?
При первичном назначении консервативной терапии запястного канала необходима повторная консультация специалиста в течение 4–6 недель для оценки эффективности.
Пациент, которые не достигли желаемого результата при консервативном лечении, должны быть направлены на хирургическую декомпрессию запястного канала.
Если симптомы сохраняются после операции, требуется контроль ЭНМГ.
Повторное назначение исследование следует делать не раньше 3 месяцев после операции.
Профилактика
Для туннельного синдрома не существует доказано эффективных способов профилактики.
Осложнения
При отсутствии терапии срединный нерв продолжает повреждаться, что приводит к необратимому нарушению функции кисти и беспомощности. При длительным не лечении у некоторых людей развивается постоянная боль в запястье и кисти.
Прогноз
Туннельный синдром запястья обычно со временем прогрессирует и может привести к необратимому повреждению срединного нерва. Может ли консервативный подход предотвратить прогрессирование, на данный момент неясно.
Даже после оперативной декомпрессии запястного канала частичное возвращение симптомов СЗК по прошествии нескольких лет возможно (порядка треть пациентов в течение 5 лет).
При раннем выявлении до 90% пациентов отмечают улучшение при консервативном лечении, что не исключает необходимость операции в будущем.
Пациенты с сопутствующей патологией (диабет или перелом лучевой кости и прочие) имеют относительно худший прогноз в сравнении с теми, у кого отсутствуют подобные факторы.
Пациенты с нормальными данными ЭНМГ с меньшей вероятностью получат улучшение после операции по сравнению с теми, у кого компрессия срединного нерва подтверждена.
Пациенты с подтвержденным аксональным повреждением имеют худший прогноз для полного восстановления нерва.