Поведенческая терапия в лечении гиперактивного мочевого пузыря, недержания мочи
Согласно определению международного общества по удержанию мочи (ICS) под термином «гиперактивный мочевой пузырь» (ГМП) понимают состояние, при котором пациент испытывает внезапные позывы к мочеиспусканию, которые трудно сдержать, часто сопровождающиеся учащенным мочеиспусканием в дневное и/или ночное время.
ГМП не является заболеванием, это комплекс симптомов (синдром), которые сами по себе не являются жизнеугрожающими, но значительно снижающие качество жизни пациента. Данный диагноз устанавливается на основании исключения других возможных состояний, имеющих схожие проявления и требующих специализированного лечения (например, инфекция мочевых путей).
Согласно современным данным около 16% взрослого населения страдают от ГМП. Данное заболевание встречается одинаково часто как у женщин, так и у мужчин. Однако у женщин ГМП чаще сопровождается недержанием мочи. Частота встречаемости ГМП и выраженность симптомов увеличиваются с возрастом.
На сегодняшний день существует множество различных методов лечения ГМП. Согласно рекомендациям Американской ассоциации урологов от 2012г (пересмотр от 2014г), все имеющиеся методы лечения разделены на 5 групп в зависимости от соотношения пользы для пациента, а так же инвазивности лечения, тяжести возможных осложнений и их обратимости.
Первой линией терапии при гиперактивном мочевом пузыре является поведенческая терапия. Данный вид терапии не имеет побочных эффектов, а его эффективность не уступает терапии М-холинолитиками, поэтому рекомендуется всем пациентам с ГМП. Тем не менее, для достижения максимальных результатов от пациента требуется правильный настрой на лечение, свободное время, которое пациент может посветить тренировкам, а так же периодическим посещениям врача или специально обученной медицинской сестры с целью коррекции, оценки эффективности терапии.
«Поведенческая терапия» — термин собирательный, под ним понимается ряд методов, направленных на изменение привычек пациента, или его окружающей среды. В большинстве случаев данные методы используются в комбинации друг с другом, что повышает эффективность терапии. Существует два подхода к лечению ГМП с использованием поведенческой терапии. Первый заключается в изменении функции мочевого пузыря путем воздействия на режим мочеиспусканий. В данном случае используется такой метод как «тренировка мочевого пузыря». Во втором случае внимание уделяется мышцам тазового дна (упражнения для мышц тазового дна с целью их укрепления и улучшения удержания мочи, а так же обучение пациента технике подавления императивного позыва к мочеиспусканию).
Далее будут представлены основные методы поведенческой терапии, используемые при лечении ГМП.
Тренировка мочевого пузыря
Пациент мочится через определенные интервалы времени. Начальный интервал устанавливается на основании данных дневника мочеиспускания и в последующем интервал между мочеиспусканиями постепенно увеличивается на 15-30 мин.
*Тренировка мочевого пузыря всегда сочетается с техникой подавления императивного позыва к мочеиспусканию!
Подавление императивного позыва к мочеиспусканию
На фоне императивного позыва к мочеиспусканию пациент совершает быстрые сокращения мышц тазового дна до момента пока позыв не стихнет. Важно знать, что во время императивного позыва не следует мчаться в туалет. Двигательная активность на фоне императивного позыва лишь увеличивает внутрибрюшное, а следовательно и внутрипузырное давление, что в свою очередь усиливает императивный позыв. Помимо этого, визуальные сигналы, такие как ванная комната или туалет, могут спровоцировать недержание мочи. Во время императивного позыва следует присесть, если возможно, расслабить мышцы тела и выполнить ряд быстрых сокращений мышц тазового дна, направленных на подавление императивного позыва. Только после того, как императивный позыв к мочеиспусканию прошел, можно спокойно дойти до туалета.
Упражнения для мышц тазового дна
Пациент выполняет 8-12 полных произвольных сокращений мышц тазового дна. Каждое сокращение удерживается 6-8 секунд, после чего мышцы расслабляются. Отдых между сокращениями так же составляет 6-8 секунд. По завершении упражнения выполняется 5-10 быстрых сокращений мышц тазового дна (без отдыха). Данный комплекс выполняется 5 раз в день.
Ожирение
На основании клинических работ было показано положительное влияние снижения массы тела на недержание мочи.
Курение
На сегодняшний день нет исследований, доказывающих положительный эффект отказа от курения на недержание мочи. Тем не менее данная рекомендация вполне логична: отказ от курения снижает риска развития рака мочевого пузыря. Так же данная рекомендация уместна в случае наличия недержания мочи, проявляющемся в основном при кашле.
Кофе
Потребление большого количества кофеина способствует развитию ГМП.
Ограничение приема жидкости
Данная рекомендация уместна как для пациентов с недержанием мочи при напряжении, так и для пациентов с ГМП. В первом случае положительный эффект связан с тем, что при на фоне физической активности потеря мочи становиться значительно меньше при малом наполнении мочевого пузыря. Во втором – более медленное наполнение мочевого пузыря, связанное с ограничением приема жидкости приводит к снижению риска возникновения непроизвольного сокращения мышцы мочевого пузыря и, как следствие, императивного позыва.
*Применимо к пациентам с нормальным/повышенным питьевым режимом. Питьевой режим устанавливается на основании дневника мочеиспускания.
Частое мочеиспускание у женщин: что такое «поллакиурия», «полиурия» и «никтурия»
Учащенное мочеиспускание у женщин может сопровождаться увеличением выделения мочи свыше 2 л (полиурия) и нормальным суточным диурезом, при котором урина выделяется небольшими порциями (поллакиурия). Ночью мочевыделение в норме либо отсутствует, либо не превышает одного раза. Ночное учащенное мочеиспускание называется «никтурия».
Поллакиурия может сочетаться с болезненными ощущениями и дискомфортом при мочевыделении, болью в пояснице, изменением общего состояния с повышением температуры, что наиболее характерно для воспалительных заболеваний мочевого пузыря, мочеточников, пиелонефрита, обострения мочекаменной болезни.
Существует множество состояний, при которых частое мочеиспускание у женщин не сопровождается болью. Это:
- группа физиологических состояний;
- эндокринные заболевания, когда дисфункция гормонов влияет на процесс образования и выделения мочи;
- патология почек и мочевыводящих путей;
- гинекологические проблемы.
Рассмотрим все эти причины подробнее.
Физиологические причины частого мочеиспускания у женщин
Закономерно, что при увеличении количества выпитой жидкости, употреблении кофеиносодержащих или алкогольных напитков (особенно пива) мочеиспускание учащается. При переохлаждении организма, купании в водоемах и бассейнах позывы помочиться тоже становятся более частыми. Употребление в пищу большого количества водянистых продуктов (арбузов, дынь, огурцов, клюквы) приводит к учащению мочеиспускания, так как они увеличивают водную нагрузку на организм и обладают мочегонным эффектом. Подобным действием отличаются различные травяные сборы, содержащие липу, чабрец, лист брусники, полевой хвощ, мяту и другие.
Также некоторые лекарства, которые используются в лечении гипертонии и заболеваний сердца, увеличивают объем и частоту суточного диуреза благодаря мочегонному эффекту. Выводя излишки жидкости из организма, эти препараты стабилизируют артериальное давление.
Беременность – состояние, когда частота мочеиспускания увеличивается. На первых сроках беременности это обусловлено гормональной перестройкой организма женщины и выработкой хорионического гонадотропина (ХГЧ), который увеличивает в десятки раз образование женских половых гормонов – прогестерона и эстрогена.
Прогестерон способствует накоплению жидкости в тканях и расслабляет мышцы мочевого пузыря и мочеиспускательного канала. Как результат изменения уровня гормонов – учащение мочеиспускания уже на первых неделях беременности. В последние три месяца беременности мочевыделение учащается за счет давления увеличенной матки на мочевой пузырь, наличия у плода функционирующих почек, увеличения количества околоплодных вод и жидкости в организме будущей мамы.
При климаксе за счет эндокринных изменений в организме женщины снижается тонус мочевого пузыря и мышц тазового дна. Мочеиспускания у женщины после 55 лет становятся более частыми, возможно также неконтролируемое выделение урины по каплям в результате недержания мочи.
На выработку и выделение урины оказывает влияние высшая нервная деятельность. При страхе, сильных волнениях, стрессовых ситуациях ее выработка усиливается, что приводит к кратковременному учащению мочеиспускания.
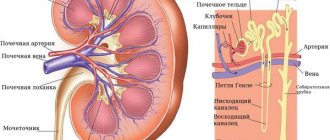
Механизм регуляции мочеобразования и мочевыделения
Ведущая роль в формировании мочи принадлежит почкам. Основная структурная единица почек – нефрон, который состоит из почечного клубочка и системы канальцев с собирательной трубочкой.
В нефроне при образовании урины происходят следующие процессы:
- Фильтрация крови и образование первичной мочи до 180 л в сутки. При этом фильтруется жидкая часть крови с растворенными в ней глюкозой, аминокислотами, ионами натрия, калия, кальция, фосфора, солями и другими соединениями.
Почечный фильтр в норме не пропускает клетки крови и белки. Процесс фильтрации проходит в почечном клубочке, который представляет собой скопление мелких капилляров. - Реабсорбция – это обратное всасывание компонентов первичной мочи (воды, глюкозы, аминокислот, ионов натрия, витаминов) в организм из просвета почечных канальцев. Объем реабсорбции в сутки в среднем составляет 178–179 л, а объем остаточной урины – 1–1,6 л. На процесс реабсорбции решающее влияние оказывают антидиуретический гормон (АДГ или вазопрессин) и альдостерон. Эти вещества регулируют обратное всасывание воды и ионов натрия из первичной мочи. Любые «поломки» в выработке этих гормонов могут привести к изменению объема и частоты мочеиспускания.
- Секреция – выделение во вторичную мочу вредных продуктов обмена (креатинина, мочевины, ионов калия, аммиака, остатков лекарственных веществ, оксалатов, уратов, токсинов). Осуществляется эпителиальными клетками почечных канальцев.
Органы мочевыделения – почки, мочеточники, мочевой пузырь и уретра. Функция мочеобразования и мочевыделения регулируется слаженной работой коры головного мозга, симпатической и парасимпатической нервной систем, гормонами.
Поэтому к частому мочеиспусканию без боли могут приводить как болезни почек, так и заболевания нервной и эндокринной систем. Атония мочевого пузыря и гиперактивный мочевой пузырь – результаты нарушения нервной регуляции мочеиспускания.
Болезни женской половой сферы в ряде случаев тоже могут влиять на мочевыделение ввиду анатомической близости.
Эндокринные болезни
На работу почек оказывают влияние вазопрессин (антидиуретический гормон – АДГ), альдостерон, а также инсулин, тироксин. К учащенному мочеиспусканию приводят следующие эндокринные патологии:
- Сахарный диабет. Основной симптом этого заболевания – повышение уровня глюкозы крови натощак за счет абсолютной или относительной недостаточности гормона инсулина. При гликемии более 10 ммоль/л в выделяемой моче присутствует глюкоза, чего в норме быть не должно. Сахар «тянет на себя воду» и приводит к увеличению объема выделяемой урины, из-за чего учащается мочевыделение. Этот симптом сочетается с жаждой и увеличением количества выпиваемой жидкости. Характерно также возникновение у женщины зуда и воспаления наружных половых органов (вульвита), который дополнительно может провоцировать частые позывы к мочеиспусканию.
- Несахарный диабет (мочеизнурение) – тяжелая болезнь, которая вызвана недостаточной выработкой антидиуретического гормона (АДГ). Это вещество образуется в гипоталамусе и гипофизе головного мозга – центрах выработки многих гормонов организма. Основное действие АДГ связано с обратным всасыванием воды из первичной мочи в почечных канальцах и обеспечением определенной концентрации урины. При поражении гипоталамо-гипофизарной зоны опухолью, после нейрохирургических вмешательств, при воспалительных заболеваниях головного мозга любой природы (вирусной, туберкулезной), нарушении кровоснабжения может появиться дефицит выработки АДГ. Как результат этого состояния – полиурия до 20–40 л мочи в сутки, учащенное безболезненное мочевыделение, при этом урина имеет слабую концентрацию, светлая. Сочетается такое состояние с выраженной жаждой.
Какие заболевания почек могут привести к частому мочеиспусканию без боли?
Любые заболевания почек с прогнозом формирования хронической почечной недостаточности (ХПН) могут стать причиной частого безболезненного мочеиспускания у женщин.
При ХПН происходит постепенное замещение нефронов рубцовой тканью. В начальных стадиях недостаточности возникает учащение позывов по ночам, увеличение суточного диуреза до 2–3 л, при этом моча светлеет и показатель удельного веса в общем анализе снижается. При прогрессировании ХПН объем суточной мочи становится менее 500 мл, частота мочеиспускания уменьшается. Почки перестают справляться с выведением из организма вредных веществ обмена.
К хронической почечной недостаточности могут привести:
- Хронический гломерулонефрит – поражение клубочкового аппарата почек. Гломерулонефрит провоцируется переохлаждением, перенесенными бактериальными и вирусными инфекциями (скарлатиной, ангиной, стрептодермией, ветряной оспой и др.), аутоиммунными болезнями (красная волчанка, васкулиты). Ведущие симптомы гломерулонефрита – отеки, повышение артериального давления и специфическая патология в общем анализе мочи (наличие белка и выщелоченных эритроцитов).
- Хронические пиелонефриты и нефриты – поражение почечных канальцев и соединительной ткани почек в результате длительных воспалений, токсического действия лекарств (особенно анальгетиков и нестероидных противовоспалительных препаратов).
- Болезни обмена веществ: подагра, мочекаменная болезнь, сахарный диабет, амилоидоз. Подагра сопровождается отложением кристаллов мочевой кислоты и формированием камней (уролитиаза) с образованием «подагрической почки», когда полноценное функционирование органа невозможно. При длительном течении сахарного диабета возникает склеротическое поражение клубочков почек – диабетический нефросклероз, который приводит к формированию хронической почечной недостаточности. Амилоидоз почек характеризуется нарушением белково-углеводного обмена и отложением в почечной ткани белка амилоида с возможностью развития в дальнейшем ХПН.
- Наследственные заболевания и аномалии почек: поликистоз и различные наследственные тубулопатии. Поликистоз проявляется замещением почечной ткани кистами. Тубулопатии развиваются в результате наследственного или приобретенного дефекта ферментов, которые обеспечивают адекватную реабсорбцию первичной мочи. Это почечная глюкозурия, когда с уриной выделяется глюкоза при нормальном уровне сахара крови; почечный несахарный диабет, когда чувствительность почечных канальцев снижена по отношению к антидиуретическому гормону. Сопровождаются полиурией и учащенным безболезненным мочевыделением.
Какие гинекологические болезни могут привести к частому мочеиспусканию?
Наиболее частые причины поллакиурии у женщин – это опухоли и опущение матки, при которых происходит давление на мочевой пузырь, возникают позывы к мочеиспусканию при меньшем объеме наполнения.
Из всех опухолей матки наиболее частые – фибромиомы. Их ведущие признаки – нарушения менструального цикла у женщины в виде длительных кровотечений, боли внизу живота, признаки анемии (слабость, сонливость, головокружение, бледности кожи и слизистых).
Опущение матки – состояние, которое может возникнуть у рожавших женщин после 40 лет. Предрасполагающие факторы для опущения матки – тяжелый физический труд с поднятием тяжестей, избыточный вес, склонность к запорам, разрывы в родах, крупный плод при беременности, слабость мышц тазового дна. Частое мочевыделение появляется при опущении передней стенки матки. Кроме этого симптома, возникают периодические боли внизу живота, крестца и поясницы, дискомфорт в интимной жизни.
Параллельно с опущением матки и передней стенки влагалища возникает цистоцеле – опущение мочевого пузыря. Цистоцеле развивается в результате слабости мышц тазового дна, разрывов промежности в родах, аномальном расположении матки. Основные жалобы женщины при цистоцеле – частые позывы, затрудненное мочеиспускание, недержание мочи при натуживании, неполное опорожнение мочевого пузыря.
Комплексная программа самопомощи
Помните, что выбирать методы психотерапии и составлять программы, направленные на лечение невроза мочевика, способен только психолог, имеющий необходимый квалификационный уровень. Но бывают случаи, когда пациент может попытаться избавиться от данной проблемы собственными силами.
Определенной категории людей подойдет программа, в основу которой заложен общеизвестный метод постоянной десенсибилизации. При возникновении проблем с испусканием мочи необходимо начать составлять подробный список мест этого процесса – от несложного к самому проблемному.
Считается, что многие люди, страдающие неврозом пузыря, предпочитают посещать туалет дома, находясь в полном одиночестве. Сложности появляются в большинстве случаев при посещении общественного туалета. Поэтому придется найти человека, способного оказать вам поддержку в самостоятельном лечении:
- Друг должен стоять за дверью, чтобы при испускании мочи вы ощущали только комфорт.
- При испускании мочи можно менять местонахождение вашего товарища, постепенно приближая его к двери туалета.
- Через некоторое время такие упражнения можно начинать в общественном туалете, подобрав наиболее малолюдное место.
Такую программу вам можно без проблем приспособить для самостоятельного выполнения, если переживаете страх «недержания» мочи. Данная терапия приносит успех, если выполняется часто, от трех до четырех раз в течение недели. Старайтесь избегать отрицательных мыслей, пока не опорожните пузырь.
Старайтесь выполнять ваш план последовательно, не следует действовать «по принуждению». Вы должны почувствовать существенное улучшение собственного состояния, сделав всего несколько подходов.
В случае, если положительных сдвигов нет, необходимо посетить психотерапевта, чтобы применить более действенные способы. Организмы у людей разные, и стандартные методики решения проблемных вопросов вам могут не подойти. В таком случае придется составлять индивидуальную программу психотерапевтического курса, чтобы достигнуть ожидаемого эффекта.
Невроз мочевого пузыря – неврологическое заболевание, характеризующееся частыми позывами к мочеиспусканию или наоборот, их отсутствием. Болезнь имеет различные вариации развития:
Задержка мочеиспускания. Человеку невозможно или нелегко сходить по-маленькому при наличии рядом других людей. Такая проблема часто возникает у школьников.Частые позывы к мочеиспусканию. Больному очень часто хочется сходить в туалет, при это он не испытывает болевых ощущений. При нервном напряжении болезнь обостряется, и человек начинает ходить ещё чаще. Но в таком варианте у человека нет стеснения перед другими людьми.
Невроз мочевого пузыря может проявляться в виде двух разнонаправленных симптомов.
- Первый — наиболее распространенный — это психогенная задержка мочеиспускания (парурезис). Человеку с симптомами парурезиса трудно или невозможно мочиться в присутствии других людей. Это довольно распространенная проблема, зачастую впервые проявляется еще в школе.
- Второй симптом — постоянно ощущаемые позывы в туалет, усиливающиеся в результате нервного напряжения, а также учащенное мочеиспускание. Данное проявление невроза часто называют синдромом нервного (нейрогенного) мочевого пузыря, хотя это не совсем верное название.
Обе формы невроза сопровождаются различными вариациями страхов публичного позора. Являются довольно распространенными разновидностями социальной фобии, занимая второе место после страха публичных выступлений.
Диагностика заболевания
Диагноз основывается на данных анамнеза и тщательном клиническом обследовании. Диагностируют цисталгию лишь после исключения других заболеваний мочевого пузыря и уретры, сопровождающихся дизурией.
Особое внимание обращают:
- на акушерский анамнез и гинекологические операции;
- на характер сексуальных отношений (наличие или отсутствие оргазма, болезненность полового акта), использование противозачаточных средств при половых сношениях;
- собирают данные о менструальной функции, перенесенных заболеваниях;
- на признаки воспаления половых органов, выяснить вопросы, связанные с репродуктивной функцией.
В обязательном порядке проводится обследование половых органов. Осматривают наружное отверстие уретры, так как полипы и выпадение уретры нередко осложняют течение заболевания. Проводят лабораторное исследование мочи (моча у больных цисталгией не имеет патологических изменений).
Лабораторными и рентгенорадиологическими методами определяют функцию почек, верхних и нижних мочевых путей.
Исключают органические заболевания мочевого пузыря, с этой целью применяют цистоскопию и при соответствующих показаниях другие диагностические методы (микционная цистоскопия, уретроцистография, УЗИ и др.). При цистоскопии либо не отмечается никаких изменений со стороны слизистой оболочки, либо наблюдается отсутствие четкого рисунка слизистой в области мочепузырного треугольника и нижнего сегмента шейки, а также полипообразные разрастания на шейке мочевого пузыря.
Больных с выраженными эмоционально-невротическими расстройствами консультируют у невропатолога для исключения неврогенной дисфункции мочевого пузыря, в частности усиления процессов сокращения и расслабления детрузора и сфинктеров вследствие нарушения их иннервации. В ряде случаев проводят оценку гормональной функции яичников с помощью кариопикнотического индекса.
Причины заболевания
На сегодняшний день многое в развитии данного урологического заболевания все еще остается неясным, но, тем не менее, ученые выделяют и ряд факторов, которые будут играть не самую последнюю роль в его развитии.
Причины, которые способны спровоцировать начало развития цисталгии:
- наличие у женщины определенных гинекологических заболеваний. Примерно у 40% таких больных определяется и наличие цисталгии, особенно, если произошло опущение стенок влагалища, наличии опухолевых и воспалительных заболеваний органов малого таза;
- наличие дисфункции яичников, примерно в 68% случаев это является гипоэстрогенемией, что в результате может спровоцировать метаплазию (трансформация) эпителия мочевого пузыря, что будет проявляться как определенное нарушение его основных функций. Чаще всего такое явление встречается в том случае, если происходит нарушение менструального цикла, а также во время наступления менопаузы, в период беременности, при наличии гормональных перестроек, происходящих в организме;
- наличие определенных психических факторов, к числу которых относятся и конфликты, сексуальная неудовлетворенность. В этом случае заболевание будет называться психосоматический цистит;
- аллергическая настроенность организма — к примеру, у определенной категории пациентов, в результате приема разнообразных молочных продуктов происходит появление сильного аллергического отека шейки мочевого пузыря;
- нарушение кровообращения и оттока лимфы в области мочевого пузыря;
- дисбаланс половых гормонов, особенно с нехваткой эстрогенов;
- прерывание беременности;
- операции в малом тазу;
- нейрогенные дисфункции мочевого пузыря;
- врожденные особенности строения мочеполовой сферы;
- в редких случаях проявления цисталгии являются следствием иммунодепрессии, поэтому обследование будет проходить по определенному плану — начиная с посещения уролога и невролога и заканчивая исследованием работы иммунной системы.
Получите цены Минздрава Израиля
Введите данные и получите прайс на Viber, WhatsApp или Telegram
В случае цисталгии изначально нет инфекционного агента и воспаления в зоне мочевого пузыря. Цисталгией страдают женщины эмоциональные, ранимые, с неуравновешенной нервной системой. Они не закаленные, изнеженные, возможно, находятся под влиянием чрезмерно заботливых родственников.
На фоне неустойчивого психологического состояния любое перенесенное заболевание в зоне малого таза становится пусковым фактором для развития болезни. Такими факторами могут стать ранее имевшие место острые циститы, вагиниты, переохлаждение, тяжелый стресс или потрясение.
Все эти факторы вызывают застойную патологическую реакцию в нервной системе с возбуждением нервных окончаний, которые расположены в стенке мочевого пузыря и в зоне уретры. Женщина начинает зацикливаться на ощущениях дискомфорта в мочевом пузыре, накручивает себя, и постепенно у нее формируется достаточно устойчивое расстройство работы мочевого пузыря — формируется непосредственно цисталгия.
Более подвержены цисталгии женщины, ведущие сидячий образ жизни, из-за застоя в малом тазу. Также способствует нарушениям в работе мочевого пузыря употребление в пищу острого, пряного или соленого.
Симптомы и протекание заболевания
Практически у всех женщин, которые страдают от такого заболевания, как цисталгия, происходит образование однотипной картины, на которую оказывается непосредственное влияние со стороны сильных эмоциональных факторов.
Характерным является то, что все основные симптомы проявляются, чаще всего, именно в дневное время.
Клинические проявления:
- расстройство мочеиспускания;
- боли в области мочевого пузыря и в промежности;
- неприятные ощущения в мочеиспускательном канале.
Боли в промежности и в надлобковой области обычно четко локализованы, иррадиируют в подвздошную или пояснично-крестцовую область (иногда их локализация четко не определена). Как правило, боли тупые, постоянные, появляются во время и вне акта мочеиспускания, при половом сношении или после него; могут возникать без какой-либо причины и исчезать после опорожнения мочевого пузыря. Кроме боли не редко имеются расстройства мочеиспускания, выражающиеся в поллакиурии, императивном и болезненном мочеиспускании (особенно в конце акта), в чувстве неполного опорожнения мочевого пузыря. Заболевание характеризуется длительностью течения, чередованием периодов ремиссий и обострений. Провоцирующими факторами могут быть охлаждение тела, запоры, употребление алкоголя, острых блюд.
Практически во всех случаях симптомы цисталгии проявляются не очень ярко. Происходит очень сильное истончение психики больного, а также снижение уровня жизни в результате непредсказуемых признаков заболевания, которые беспокоят своим постоянством. Чаще всего обострения носят именно сезонный характер, проявляется наиболее ярко осенью и зимой.
Проявления могут исчезать и вновь возникать через несколько дней или недель, особенно провоцируются стрессами. Осмотр мочевого пузыря при цистоскопии не выявляет признаков воспаления, но отмечается усиление кровенаполнения сосудов.
Лечение болезней мочевого пузыря
Нейрогенная дисфункция мочевого пузыря у взрослых: классификация, симптомы, лечение
Болезни мочевого пузыря у женщин, симптомы и лечение требуют правильной диагностики, медикаментозных и консервативных методов терапии. Чтобы своевременно выявить болезнь и начать лечение, необходимо систематическое наблюдение женщины у врача.
При уретрите
Терапия при уретрите может включать в себя противомикробные препараты. Для правильного лечения назначают бактериологический посев мочи, с целью выявления возбудителя патологии.Индивидуально для каждой больной уролог подбирает наиболее эффективные препараты, воздействующие на выявленного возбудителя, а также методы терапии, способствующие излечению сопутствующих заболеваний и осложнений.
При цистите
При цистите назначается антибактериальное лечение с применением антибиотиков, противогрибковых, спазмолитических, иммуномодулирующих и других препаратов.
Рекомендуется принимать тепловые процедуры, спринцеваться антисептическими средствами, исключить из пищи острые и копченые продукты, пить больше воды и др.
Противовоспалительные народные средства
Одновременно с антибактериальными препаратами показано сочетать лечение с применением средств народной медицины. Например, ромашка действует как противовоспалительное средство, убивает патогенную микрофлору. Можно подмываться, спринцеваться с отваром ромашки. Полезен укроп, клюква. Клюквенный морс при цистите действует как природный антибиотик.
Как лечить мочекаменную болезнь мочевого пузыря у женщин узнайте из материала “Мочекаменная болезнь симптомы и лечение у женщин”.
При нейрогенной дисфункции мочевого пузыря
Поскольку причинами нейрогенных дисфункций мочевого пузыря являются заболевания нервной системы и тяжелые стрессы, в первую очередь следует лечить основное заболевание, вызвавшее гипотонию или спастическую дисфункцию мочевого пузыря. Кроме уролога, необходимо обязательное посещение психотерапевта или психолога.
Обычно лечить нервные заболевания, очень сложно, из-за необходимости индивидуального подхода к пациентке. Если методы лабораторной диагностики подтвердили отсутствие воспалительного процесса в мочевом пузыре, то медицина предлагает лечение у психотерапевта, физические упражнения, прием седативных препаратов.
При лейкоплакии
Лечение лейкоплакии мочевого пузыря сводится сначала к консервативным методам. Медикаментозно воздействуют на возбудителя патологического процесса. Назначают противомикробную, противовоспалительную, иммуноукрепляющую терапию, а также физиотерапевтическое лечение мочепузырных структур с использованием лазера и электрофореза, микроволнового лечения и магнитотерапии.
В случае отсутствия эффекта показано оперативное удаление пораженных ороговевших участков мочевого пузыря посредством трансуретральной резекции с помощью цистоскопа, вводимого в мочевой пузырь через уретру.
Процедура безопасная, поскольку весь процесс проходит под визуальным контролем хирурга благодаря наличию микрокамеры и светового излучения.
Еще один современный метод удаления лейкоплакии мочевого пузыря – лазерная хирургия, минимально инвазивная и бесконтактная. Очаги поражений слизистой выжигаются и испаряются без кровотечений, на их месте остается только тонкая пленочка.
После операции назначают курс гормональной терапии, для предотвращения рецидива.
Для диагностики лейкоплакии мочевого пузыря обязательно делают биопсию слизистых тканей мочепузырной стенки с последующей гистологией полученного биоптата.
Самолечение лейкоплакии мочевого пузыря – не допустимо, поскольку патология очень серьезная.
Профилактика заболеваний мочевого пузыря у женщин
Болезни мочевого пузыря у женщин можно предупредить. Чтобы не допустить патологий, нужна эффективная профилактика:
- своевременная санация хронических очагов инфекции в мочеполовой системе;
- тщательное выполнение правил интимной гигиены;
- исключение переохлаждений;
- поддержание иммунитета;
- своевременное опорожнение мочевого пузыря;
- правильное питание и достаточное употребление чистой воды и жидкости.
Уважаемые женщины, поскольку Вы наиболее подвержены заболеваниям мочеполовой сферы, следите за своим состоянием! Не занимайтесь самолечением, своевременно обследуйтесь, и будьте всегда здоровы и обворожительны!
Как проявляется невроз
Пациент, который страдает неврозом мочевого пузыря обычно очень застенчив и чувствителен. Он остро реагирует на любую критику и замечания, боится, что его осудят за что-либо другие члены общества.
Это связано с тем, что из-за проблемы, такие люди чувствуют себя очень неуверенно, боятся, что их разоблачат.
В зависимости от выраженности клинической картины невроз мочевого пузыря можно разделить на три степени тяжести – легкая, умеренная, тяжелая. Первые две формы могут проявляться и у совершенно здоровых людей, например, сильное желание сходить в туалет перед каким-то важным публичным выступлением. Но тяжелая степень перерастает в фобию и ужасно мешает жить человеку.
В зависимости от того, какой вид невроза у пациента, его поведение может несколько отличаться. Характерные признаки для парурезиса:
- чтобы избежать посещения туалета на людях, пациенты сильно ограничивают себя в употреблении жидкой пищи или напитков;
- чтобы помочиться таким больным нужно полное уединение и тишина (они проводят в туалете больше времени, чем здоровый человек);
- такие люди не могут пересилить себя и помочиться в общественных туалетах, также они не могут посещать туалеты где-либо в гостях, даже у близких друзей;
- пациенты стесняются уйти в туалет, если у них дома находится кто-либо еще (тем более, если кто-то ждет очереди к белому другу);
- у них постоянно возникает чувство тревоги, иногда даже паники, когда возникает необходимость воспользоваться отдельным заведением;
- пациенты избегают походов надолго в общественные места. Также пыткой для них станут длительные поездки и путешествия.
Люди, страдающие парурезисом,не могут посещать общественные туалеты
Симптоматика нервного мочевого пузыря:
- постоянный навязчивый страх не удержаться и обмочиться на людях;
- сокращение к минимуму употребляемой жидкости;
- возрастающее чувство тревоги, которое возникает, если такому пациенту нужно выйти из дома, особенно на длительное время;
- перед походом даже в магазин пациент тщательно составляет план, где по дороге можно было бы сходить в туалет;
- больные постоянно бегают к унитазу, стараясь выдавить из себя все до последней капли, это становится навязчивой идеей;
- некоторые постоянно носят взрослые памперсы, чтобы избежать конфуза;
- такие люди постоянно осуждают себя, чувствуют ненормальными.
Общая информация
Невроз является довольно распространенной болезнью, согласно статистике ею страдают около двадцати двух процентов населения, наиболее часто она диагностируется у людей пожилого возраста. Невроз и расстройство мочевого пузыря вынуждает больных осуществлять мочеиспускание по 8 раз в сутки и больше.
Заболевание проявляется в виде 2-х состояний:
- парурезис– синдром застенчивого мочевого пузыря, при котором больной не способен помочиться, если рядом с ним находятся другие люди. С подобной проблемой чаще всего сталкиваются представители мужского пола. Как утверждают специалисты, явление обычно появляется у людей, страдающих различными нервными расстройствами, и оно может вызывать настоящий комплекс неполноценности;
- цисталгия– болезненное состояние, проявляющиеся частым мочеиспусканием, а также постоянными позывами в туалет, которые усиливаются вследствие нервного напряжения. При этом объективных симптомов поражения мочевого пузыря и других органов нет. Является симуляцией цистита, но при этом ничего общего с этой болезнью не имеет, кроме схожих признаков. В основном результаты анализов не подтверждают наличие цистита. В этой ситуации необходимо обратиться за помощью к неврологу, так как проблема заключается в функциональной патологии мочевого пузыря. Цисталгия развивается в возрасте от двадцати до пятидесяти лет.
Данные состояния являются распространенными видами социофобии и сопровождаются разными вариациями страхов публичного позора. У детей патология преимущественно выражается в виде энуреза.