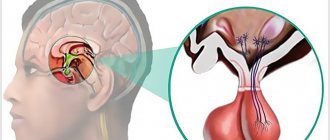
Гипофиз — важный регулятивный центр, координирующий взаимодействие эндокринной и нервной систем организма человека. Этот орган называют «главной железой», потому что его гормоны контролируют деятельность других эндокринных желез, включая надпочечники, щитовидную железу и репродуктивные железы (яичники и яички), а в некоторых случаях имеют прямое регуляторное действие в основных тканях. Нарушение работы гипофиза сказывается на работе всех органов и систем организма и становится причиной множества патологий или отклонений в развитии человека.
СТОИМОСТЬ НЕКОТОРЫХ УСЛУГ ЭНДОКРИНОЛОГА В НАШЕЙ КЛИНИКЕ В САНКТ-ПЕТЕРБУРГЕ
| Цена комплексного обследования на гормоны (12 показателей) | от 6490 руб. |
| Прием эндокринолога | 1000 руб. |
| УЗИ щитовидной железы | 1000 руб. |
| Звоните бесплатно: 8-800-707-1560 *Клиника имеет лицензию на оказание этих услуг | |
Что такое гипофиз
Содержание статьи
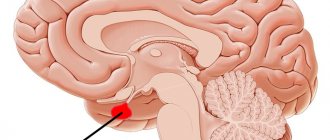
Гипофиз – крошечный эндокринный орган, располагающийся у основания головного мозга, в костном образовании, так называемом «турецком седле». Он имеет овальную форму и размеры примерно с горошину – около 10 мм в длину и 12 мм в ширину. В норме у здорового человека вес гипофиза составляет всего 0,5-0,9 г. У женщин он более развит в связи с синтезом гормона пролактина, который отвечает за проявление материнского инстинкта. Удивительная способность гипофиза – его увеличение во время беременности, причём после родов прежние размеры не восстанавливаются.
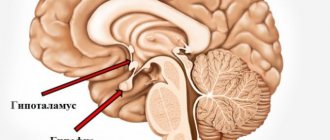
Гипофиз в значительной степени контролируется гипоталамусом, который лежит выше и немного позади железы. Эти две структуры связаны гипофизарным, или воронкообразным, стеблем. Гипоталамус способен посылать стимулирующие или ингибирующие (подавляющие) гормоны в гипофиз, тем самым регулируя его действие на другие эндокринные железы и организм в целом.
«Дирижер эндокринного оркестра» состоит из передней доли, промежуточной зоны и задней доли. Передняя доля самая большая (занимает 80%), производит большое количество гормонов и высвобождает их. Задняя доля не вырабатывает гормонов как таковых – это осуществляется нервными клетками в гипоталамусе, но она освобождает их в кровообращение. Промежуточная зона продуцирует и секретирует меланоцитостимулирующий гормон.
Гипофиз участвует в нескольких функциях организма, включая:
- регуляцию деятельности других органов эндокринной системы (надпочечники, щитовидная и половые железы);
- контроль роста и развития органов и тканей;
- контроль за работой внутренних органов – почек, молочных желез, матки у женщин.
Гипофиз. Расположение.
Расположение гипофиза в черепе
Топографически он находится примерно в самом центре головы.
Вес гипофиза составляет всего около 1 грамма, а размеры не превышают 14-15 мм.
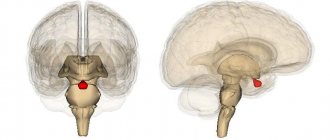
Гипофиз имеет овальную форму и располагается в изолированном костном ложе (турецком седле), которое также имеет овальную форму. Гипофиз окружен костными образованиями с трех сторон – спереди, сзади и снизу. По бокам от гипофиза находятся кавернозные синусы — полые полости, состоящие из листков твердой мозговой оболочки, внутри которых проходят такие важные сосуды, как сонные артерии, и нервы, большинство из которых управляет движением глазных яблок. Сверху полость турецкого седлаограничена также фиброзным листком твердой мозговой оболочки – диафрагмой, имеющим отверстие в центре, через которое гипофизпосредством ножки соединяется одной из частей головного мозга – гипоталамусом. Образно говоря, гипофиз свисает на ножке (стебле) словно вишенка на черенке.
Как правило, гипофиз занимает весь объем турецкого седла, однако бывают различные варианты, когда он занимает лишь его половину или наоборот гипофиз увеличивается в размерах, даже немного выходя за верхние границы турецкого седла.
Гормоны передней доли гипофиза
Эта часть гипофиза называется аденогипофизом. Его деятельность координируется гипоталамусом. Передняя доля гипофиза регулирует деятельность надпочечников, печени, щитовидной и половых желез, костной и мышечной тканей. Каждый гормон аденогипофиза играет жизненно важную роль в эндокринной функции:
| Гормон | Органы-«мишени» | Основная функция |
| Гормон роста (соматотропин) | Костно-мышечные ткани | Способствует росту тканей тела |
| Пролактин | Молочные железы | Способствует выработке молока |
| Тиреотропный гормон | Щитовидная железа | Стимулирует выработку гормонов щитовидной железы (трийодтиронин и тироксин), оказывающих важное влияние на процессы метаболизма |
| Адренокортикотропный гормон | Кора надпочечников | Стимулирует выработку гормонов кортизола коры надпочечников, оказывающих противовоспалительное и иммунодепрессивное действие и участвует в процессе обмена веществ |
| Фолликулостимулирующий гормон | Яичники и семенники (яички) | Стимулирует созревание фолликулов в яичнике и сперматогенез в яичках, развитие вторичных половых признаков |
| Лютеинизирующий гормон | Яичники и семенники (яички) | Овуляция, выработка тестостерона, развитие вторичных половых признаков. |
Рассмотрим более подробно каждый гормон переднего гипофиза.
Где находится гипофиз у человека
Рис 1. Строение гипофиза.Гипофиз плотно связан с частью мозга под названием гипоталамус. Связь осуществляется посредством нейросекреторных ядер гипоталамуса, с которыми образована сложная гипоталамо-гипофизная система, предназначена для контроля над работой эндокринных желез периферии.
Передняя доля гипофиза называется аденогипофиза. Структура органа построена из различных эндокринных клеток, каждая из которых вырабатывает определенный гормон. Выделяются такие части:
- бОльшая часть (pars distalis);
листовидный вырост (pars tuberalis);
Задняя доля органа, нейрогипофиз, тоже состоит из нескольких частей. Это:
- нервная доля;
- воронка.
Деятельность гипофиза напрямую связана с гипоталамусом, гормоны из которого поступают на заднюю долю и управляют работой передней части посредством гипофизотропных гипоталамических гормонов.
В свою очередь гипофиз вырабатывает ряд важных для организма гормонов, способных управлять различными органами и функциями. В передней части вырабатываются так называемые тропные гормоны, воздействующие на эндокринную систему. Генерируемые в передней части гипофиза вещества попадают на определенную железу и стимулируют выделение гормона заданного вида. Если в крови уровень такого гормона достиг требуемого уровня, или превышен, то на гипофиз отправляется сигнал обратной связи, и секреция замедляется.
Гормоны передней доли гипофиза показаны в таблице:
| Название | функции |
| ТТГ (тиреотропный) | Регулировка биосинтеза и секреции щитовидной железы |
| АКТГ (адренокортикотропные) | Активизация надпочечников (коры) |
| ФСГ (фолликулостимулирующий) | Поддерживает созревание фолликулов в яичниках |
| ЛГ (лютеинизирующий) | Регулирует овуляцию и стероидогенез |
| СТГ (соматотропный) | Регулировка роста, стимуляция синтеза белка, распад жиров и выработка глюкозы |
| Пролактин (лютеотропный) | Регулировка лактации, обменные процессы, определяет активность материнского инстинкта |
| Тропные гормоны | Комплекс веществ, управляющих эндокринной системой. |
В задней доле гипофиза тоже вырабатывается большое количество гормонов, регулирующих многие функции организма, в частности, влияющие на репродуктивную систему, развитие диабета, выделение мочи, эластичность кровеносных сосудов, работу почек и гладкой мускулатуры. Это гормоны:
- вазотоцин;
- аспаротоцин;
- глумитоцин;
- окситоцин и несколько других важных секретов.
При всей важности для деятельности организма, гормоны гипофиза управляют не всем. К железам независимым от функций гипофиза относят:
- эпифиз;
- панкреатические островки;
- параганглии;
- мозговую часть надпочечников;
- паращитовидные железы;
- неэндокринные железы.
Но не всегда гипофиз работает исправно. По разным причинам могут развиваться болезни железы, или просто сбои в работе, вызванные неполадками в передаче команд от гипоталамуса или внутренними сбоями сложного химического синтеза. С гипофизом связаны:
- щитовидная и паращитовидная железа;
- надпочечники (кора);
- яичники женщин;
- семенники мужчин;
- поджелудочная железа.
Все эти органы управляются секретами из гипофиза и жестко им контролируются. При недостатке гормона вырабатываемого гипофизом развиваются разные болезни, например, карликовость, несахарный диабет, половые расстройства, нарушения обмена веществ. Если гормонов выделяется слишком много, то может возникнуть гигантизм, импотенция, остеопороз, повышение давления.
Особенно сильно влияет работа гипофиза на организм женщин, регулируя лактацию, менструальный цикл, репродуктивную функцию. Сбои в работе гипофиза вызывают половые расстройства, неврозы, ожирение.
Маленькая, размером с ноготь ребенка железа оказывает на организм чрезвычайно большое влияние. Контроль над работой гипофиза — важнейшая задача современной медицины.
Гормон роста (соматотропин)
Эндокринная система регулирует рост человеческого тела, синтез белка и клеточную репликацию. Основным гормоном, участвующим в этом процессе, является гормон роста, также называемый соматотропин – белковый гормон, продуцируемый и секретируемый передней гипофизом. Его основная функция анаболическая: он непосредственно ускоряет скорость синтеза белка в скелетных мышцах и костях. Инсулиноподобный фактор роста активируется гормоном роста и косвенно поддерживает образование новых белков в мышечных клетках и кости. После 20 лет каждые последующие 10 лет уровень гормона роста у человека снижается на 15%.
Соматотропин несет эффект иммуностимулятора: он способен влиять на углеводный обмен, повышая уровень глюкозы в крови, уменьшает риск образования жировых отложений и увеличивает мышечную массу. Эффект, снижающий уровень глюкозы, возникает, когда соматотропин стимулирует липолиз, или распад жировой ткани, высвобождая жирные кислоты в кровь. В результате многие ткани переключаются с глюкозы на жирные кислоты в качестве основного источника энергии, а это означает, что из крови поступает меньше глюкозы.
Гормон роста также инициирует диабетогенное действие, при котором он стимулирует печень разрушать гликоген до глюкозы, который затем осаждается в кровь. Название «диабетогенное» происходит от сходства повышенных уровней глюкозы в крови, наблюдаемого между людьми с необработанным сахарным диабетом и людьми, страдающими избытком соматотропина. Уровни глюкозы в крови повышаются в результате сочетания глюкозо-спасительного и диабетогенного эффектов.
Количество гормона роста в организме человека изменяется в течение суток. Максимум достигается после 2 часов сна в ночное время и каждые 3-5 часов днём. Пиковый уровень гормона наблюдается у ребёнка в период внутриутробного развития в 4-6 месяцев – в 100 раз больше, чем у взрослого человека. Повысить уровень соматотропина можно с помощью занятий спортом, сна, употребления некоторых аминокислот. Если в крови в большом количестве содержатся жирные кислоты, соматостатин, глюкокортикоиды и эстрадиолы, уровень гормона роста снижается.
Дисфункция контроля эндокринной системы роста может привести к нескольким нарушениям. Например, гигантизм – это расстройство у детей, вызванное секрецией аномально больших количеств гормона роста, что приводит к чрезмерному росту.
Аналогичным осложнением у взрослых является акромегалия – расстройство, которое приводит к росту костей лица, рук и ног в ответ на чрезмерный уровень соматотропина. На общем состоянии это отражается слабостью мышц, защемлением нервов. Аномально низкие уровни гормона у детей могут вызвать ухудшение роста – расстройство, называемое гипофизарным карлизмом (также известным как дефицит гормона роста), половое и умственное развитие (значительно влияет на это недоразвитость гипофиза).
Гипопитуитаризм
Для диагностики гипопитуитаризма у взрослых важнейшее значение имеют данные анамнеза (операции и облучение гипофиза, осложненные массивным кровотечением роды и т.д.). При гормональном исследовании определяется сочетание низких уровней гормонов периферических эндокринных желез (Т4, тестостерон, эстрадиол, кортизол) со сниженными или низкими уровнями тропных гормонов и гормона роста. В большинстве случаев необходимо подтверждение дефицита тропных гормонов и гормона роста в стимуляционных пробах. Всем пациентам показано проведение МРТ головного мозга.
Основными методами клинической диагностики гипофизарного нанизма являются антропометрия и сопоставление ее результатов с перцентильными таблицами. Для исключения различных скелетных дисплазий оцениваются пропорции тела. При рентгенографии кистей и лучезапястных суставов определяется костный (рентгенологический) возраст, при этом для гипофизарного нанизма характерна значительная задержка окостенения. Дефицит гормона роста необходимо подтвердить пробой с инсулиновой гипогликемией. Весьма ценным исследованием в диагностике дефицита гормона роста является определение уровня ИРФ-1.
Дифференциальная диагностика
У взрослых гипоталамо-гипофизарную недостаточность необходимо дифференцировать с целым рядом заболеваний, приводящим к похудению
(злокачественные опухоли, туберкулез, энтероколиты, спру и спруподобные синдромы, порфириновая болезнь и др.), в том числе от нервной анорексии.
Идиопатический гипофизарный нанизм
дифференцируют от других форм низкорослости: при врожденном гипотиреозе, раннем половом созревании, врожденной дисфункции коры надпочечников, сахарном диабете (синдром Мориака, Нобекур), на фоне тяжелых соматических заболеваний, при генетических остеоартропатиях, а также с так называемой
семейной низкорослостью
(конституциональная задержка роста). В последнем случае, как правило, удается выявить аналогичные случаи низкорослости у одного из родителей.
Гипофизарный нанизм необходимо дифференцировать от ряда редких генетических синдромов, таких как прогерия
(синдром Гетчинсона-Гилфорда),
синдром Ларона
(периферическая нечувствительность к гормону роста в результате дефекта гена его рецептора),
синдром Рассела-Сильвера
(внутриутробная задержка роста с асимметрией туловища),
синдром Секкеля
(птицеголовые карлики),
синдром Прадера-Вилли
(задержка роста с рождения, ожирение, крипторхизм, гипоспадия, олигофрения), синдром
Лоуренса-Муна-Барде-Бидля
(низкорослость, пигментная дегенерации сетчатки, атрофии дисков зрительных нервов, гипогонадизм, задержка умственного развития),
ахондроплазия
(задержка роста за счет диспропорционального укорочения конечностей).
Тиреотропный гормон (ТТГ)
Тиротропный гормон предназначен для регуляции функций щитовидной железы и регулирует синтез веществ Т3 (тироксин) и Т4 (трийодтиронин), связанных с метаболическими процессами, пищеварительной и нервной системой, а также с работой сердца. При высоком уровне ТТГ количество веществ Т3 и Т4 снижается, и наоборот. Норма тиреотропного гормона варьируется в зависимости от времени суток, возраста и пола. Во время беременности в первом триместре уровень ТТГ значительно снижается, а вот в третьем триместре может даже превышать норму.
Дефицит тиреотропного гормона может наблюдаться из-за:
- травм и воспалений в головном мозге;
- воспалительных процессов, опухолей и онкологических заболеваний щитовидной железы;
- неправильно подобранной гормональной терапии;
- стрессов и нервных перенапряжений.
- Избыточная выработка ТТГ может происходить из-за:
- болезней щитовидной железы;
- аденомы гипофиза;
- нестабильной выработки тиреотропина;
- преэклампсии (во время беременности);
- нервных расстройств, депрессий.
Проверка уровня ТТГ путём лабораторных исследований должна происходить одновременно с проверкой Т3 и Т4, иначе результат анализа не позволит установить точный результат. При одновременном понижении сразу ТТГ, Т3 и Т4 врач может диагностировать гипопитуитаризм, а при чрезмерном количестве этих компонентов – тиреотоксикоз (гипертиреоз). Повышение всех гормонов этой группы может свидетельствовать о первичном гипотиреозе, а различные уровни Т3 и Т4 – возможный признак тиреотропиномы.
Адренокортикотропный гормон (АКТГ)
Адренокортикотропный гормон влияет на активность коры надпочечников, вырабатывающих кортизол, кортизон и адренокортикостероиды, а также оказывает небольшое влияние на половые гормоны, контролирующие половое развитие и репродуктивную функцию организма. Кортизол жизненно важен для процессов, которые включают иммунную функцию, обмен веществ, управление стрессом, регулирование уровня сахара в крови, контроль артериального давления и противовоспалительные реакции.
Кроме того, АКТГ способствует окислению жиров, активирует синтез инсулина и холестерина и увеличивает пигментацию. Патологическая избыточность АКТГ может спровоцировать развитие болезни Итенко-Кушинга, сопровождающейся гипертонией, жировыми отложениями и ослабленным иммунитетом. Дефицит гормона опасен нарушениями метаболических процессов и снижением способности к адаптации.
Уровень адренокортикотропного гормона в крови варьируется в зависимости от времени суток.
Наибольшее количество АКТГ содержится в утреннее и вечернее время. Выработка этого гормона стимулируется стрессогенными ситуациями, такими как холод, боль, эмоциональные и физические нагрузки, а также снижением уровня глюкозы в крови. Влияние механизма обратной связи будет тормозить синтез АКТГ.
Повышенное количество АКТГ может наблюдаться из-за:
- болезни Аддисона (бронзовой болезни) – хронической недостаточности коркового вещества надпочечников;
- болезни Иценко-Кушинга, проявляющейся ожирением, гипертонией, сахарным диабетом, остеопорозом, снижением функции половых желез и др.;
- наличия опухолей в гипофизе;
- врождённой недостаточности надпочечников;
- синдрома Нельсона – заболевание, для которого характерно хроническая почечная недостаточность, гиперпигментация кожных покровов и слизистых оболочек, наличие опухоли гипофиза;
- синдрома эктопической продукции АКТГ, симптомом которого является быстрое нарастание мышечной слабости и своеобразной гиперпигментации;
- приёма некоторых лекарственных средств;
- послеоперационного периода.
Причинами понижения АКТГ могут быть:
- нарушение функции гипофиза и/или коры надпочечников;
- наличие опухоли надпочечников.
Пролактин
Пролактин, или лютеотропный белковый гормон, влияет на половое развитие у женщин – принимает участие в формировании вторичных половых признаков, стимулирует рост молочных желез, регулирует процесс лактации (в том числе предупреждает наступление месячных и новое зачатие плода в этом период), отвечает за проявление материнского инстинкта, способствует подержанию прогестерона. У мужчин пролактин регулирует синтез тестостерона и половую функцию, а именно сперматогенез, также влияет на рост простаты. Его показатели у женщины увеличиваются в период кормления грудью. Несомненным является его участие в водном, солевом и жировом обмене, дифференциации тканей.
Избыток пролактина может у женщин вызывать отсутствие месячных и выделение молока у некормящих. Дефицит гормона может вызвать проблемы с зачатием у женщин и половую дисфункцию у мужчин.
Важно заметить, что за несколько дней до сдачи анализа на пролактин абсолютно исключено иметь половые контакты, посещать бани и сауны, употреблять алкоголь, подвергаться стрессам и нервным перенапряжениям. В противном случае результат анализа будет искажён и покажет повышенный уровень пролактина.
Повышенный уровень пролактина в крови может быть вызван:
- пролактиномой – гормонально активной доброкачественной опухолью передней доли гипофиза;
- анорексией;
- гипотериозом – низкой выработкой гормонов щитовидной железы;
- поликистозом яичников – многочисленными кистозными образованиями в половых железах.
Причиной дефицита гормона пролактина может быть:
- опухоль или туберкулёз гипофиза;
- травма головы, угнетающе воздействующая на гипофиз.
Фолликулостимулирующий гормон и лютеинизирующий гормон
Эндокринные железы выделяют целый ряд гормонов, которые контролируют развитие и регуляцию репродуктивной системы. Гонадотропины включают два гликопротеиновых гормона:
- Фолликулостимулирующий гормон (ФСГ) – стимулирует выработку и созревание половых клеток, или гамет, в том числе яйцеклетку у женщин и сперму у мужчин. ФСГ также способствует росту фолликулов, которые затем высвобождают эстрогены в женских яичниках. В мужском организме ФСГ выполняет важную функцию – стимулирует рост семенных канальцев и выработку тестостерона, крайне необходимого для сперматогенеза;
- Лютеинизирующий гормон (ЛГ) вызывает овуляцию у женщин, а также продукцию эстрогенов и прогестерона в яичниках. ЛГ стимулирует выработку тестостерона у мужчин. Гормон влияет на проницаемость тканей яичек, позволяя тем самым поступать в кровоток большему количеству тестостерона. При поддержании нормального уровня ЛГ создаются благоприятные условия для сперматогенеза.
Значительное превышение нормы уровня гормонов может быть вызвано:
- голоданием;
- стрессовым состоянием;
- синдромом поликистозных яичек;
- опухолью гипофиза;
- алкоголизмом;
- недостаточной функцией половых желез;
- синдромом истощения яичников;
- чрезмерным воздействием рентгеновскими лучами;
- эндометриозом;
- интенсивными физическими нагрузками;
- почечной недостаточностью.
В период климакса такой результат анализа считается нормой.
Сниженный уровень гормонов также может быть физиологической нормой, а может быть вызван:
- недостаточностью лютеиновой фазы;
- курением;
- отсутствием месячных;
- поликистозом яичников;
- болезнью Симмондса – тотальным выпадением функции передней доли гипофиза;
- задержкой роста (карликовостью);
- ожирением;
- систематическим применением сильнодействующих препаратов;
- синдромом Шихана – послеродовым инфарктом (некрозом) гипофиза;
- нарушением активности гипоталамуса и/или гипофиза;
- синдромом Денни-Морфана;
- повышением концентрации пролактина в крови;
- беременностью;
- прекращением менструации после установления цикла.
Избыток количества ФСГ и ЛГ приводит к преждевременному половому созреванию, а недостаток гормонов может стать причиной бесплодия и вторичной гипофункции половых желез.
Гормоны гипофиза
Клетки передней доли гипофиза вырабатывают тропные гормоны, которые избирательно регулируют деятельность других эндокринных желез и развитие организма в целом.
Соматотропный гормон (гормон роста) стимулирует синтез белка в органах и тканях и рост организма в целом. Для его действия необходимо наличие в организме достаточного количества углеводов и инсулина (гормон поджелудочной железы). Под влиянием соматотропного гормона усиливается расщепление жиров и их использование в энергетическом обмене.
Гонадотропные гормоны стимулируют деятельность половых желез. Один из них – фолликулостимулирующий гормон (ФСГ) – способствует развитию фолликулов в яичниках и образованию сперматозоидов в яичниках. Другой, лютеинизирующий гормон (ЛГ), необходим для выхода зрелых яйцеклеток из фолликула (овуляция) и секреции женских и мужских половых гормонов. У женщин ФСГ и ЛГ регулируют менструальный цикл.
Пролактин способствует росту молочных желез и секреции молока, а также стимулирует выделение женских половых гормонов в яичниках. Кроме того, он несет ответственность за проявление родительского инстинкта. Опыты на животных показали, что введение самцам пролактина усиливает у них интерес к детенышам, а при определенных условиях может заставить их молочные железы выделять молоко.
Адренокортикотропный гормон (АКТГ) стимулирует рост коры надпочечников и выработку ею многочисленных гормонов. Секреция АКТГ гипофизом усиливается в состоянии стресса.
Тиреотропный гормон (ТТГ) необходим для развития и нормального функционирования щитовидной железы: он способствует накоплению йода, увеличивает число секреторных клеток и повышает их активность. Секреция ТТГ гипофизом возрастает при недостаточном содержании в крови гормонов щитовидной железы, а также при охлаждении. В последнем случае это приводит к повышению продукции тепла в организме.
Задняя доля гипофиза выделяет гормоны, регулирующие тонус гладкой мускулатуры сосудов (вазопрессин) и матки (окситоцин) (рис. 2). Вазопрессин вызывает сокращение гладких мышц сосудов (преимущественно мелких артерий) и ведет к повышению артериального давления, регулирует обратное всасывание воды в почках, что уменьшает диурез и увеличивает плотность мочи (поэтому другое название этого гормона – антидиуретический гормон). Окситоцин стимулирует сокращение матки, особенно в конце беременности, а также влияет на отделение молока. Наличие этого гормона в крови – обязательное условие нормального течения родов.
Окситоцин
Окситоцин – гормон, играющий жизненной важную роль в родовой деятельности. Он стимулирует сокращение матки, что способствует рождению ребёнка. Может применяться в синтезированном виде, как препарат, помогающий ускорить схватки. Также гормон отвечает за проявление материнского инстинкта и принимает участие в лактации – стимулирует выброс грудного молока при кормлении новорождённого, как ответ на вид, звуки ребёнка, мысли о нём, полные любви. Вырабатывается окситоцин под действием эстрогенов. Механизм воздействия гормона на мужской организм – повышение потенции.
Окситоцин также известен как «гормон любви», поскольку он попадает в кровоток во время оргазмов как у мужчин, так и у женщин. Окситоцин значительно влияет на поведение человека, его психическое состояние, сексуальное возбуждение, может быть связан с улучшением эмоций, таких как доверие, эмпатия и снижение тревоги и стресса. Гормон окситоцин является нейромедиатором: он способен придать ощущение счастья и спокойствия. Известны случаи помощи гормона в социальном функционировании людям с аутизмом.
Повысить уровень окситоцина можно лишь действиями, улучшающими настроение, такими как расслабляющие процедуры, прогулки, занятие любовью и т.д.
3.Симптомы и диагностика
Гипопитуитаризм означает дефицит в организме соматотропного гормона (СТГ, гормон роста), лютеотропного и фолликулостимулирующего гормонов, тиреотропного гормона, а также АКТГ – адренокортикотропного гормона. Клиническая картина зависит от степени выраженности и пропорций в недостаточности этих веществ, а также от возраста, когда их дефицит становится клинически значимым. Таким образом, симптоматика широко варьирует, но основными проявлениями служат:
- невысокий рост, хрупкость и недостаточная минерализация костных тканей, недоразвитие хрящевых и мышечных структур;
- нарушения электролитного и липидного баланса, накопление холестерина; как следствие – сердечно-сосудистая недостаточность, астено-депрессивный синдром;
- когнитивный дефицит (недостаточность памяти, внимания, интеллектуальной продуктивности) и различные психопатологические расстройства, эпи-синдром и пр.;
- нарушения репродуктивных и психосексуальных функций;
- изменения со стороны кожи (сухость, депигментация, истончение и т.д.);
- иммунная недостаточность;
- артериальная гипотония, которая при острой надпочечниковой недостаточности (критический дефицит АКТГ) может закончиться летально.
Диагностика предполагает, прежде всего, тщательный сбор анамнеза, внешний осмотр и лабораторное исследование гормонального состава крови. Для выявления или исключения органических поражений гипофиза, – опухолей, врожденных аномалий, очагов инфекции или ишемии, – назначают визуализирующие инструментальные исследования (МРТ, МСКТ и пр.).
О нашей клинике м. Чистые пруды Страница Мединтерком!
Антидиуретический гормон (вазопрессин)
Основная функция антидиуретического гормона, также известного как вазопресин, — поддержание водного баланса. Он увеличивает объём жидкости в организме, стимулируя абсорбцию воды в каналах почек. Этот гормон высвобождается гипоталамусом, когда он обнаруживает дефицит воды в крови.
Как только гормон высвобождается, почки реагируют, поглощая больше воды и производя более концентрированную мочу (менее разбавленная моча). Таким образом, он помогает стабилизировать уровень воды в крови. Гормон также отвечает за повышение артериального давления за счёт сужения артериол, что крайне важно при шоковым кровопотерях в качестве механизма адаптации.
Активному росту вазопрессина способствует понижение давления, обезвоживание и большие кровопотери. Гормон может осуществлять вывод натрия из крови, насыщать ткани организма жидкостью и в комплексе с окситоцином улучшать мозговую деятельность.
Низкий уровень вазопрессина в крови способствует развитию несахарного диабета – заболеванию, для которого характерна полиурия (выделение 6-15 литров мочи в сутки) и полидипсия (жажда). Избыточная выработка этого гормона встречается достаточно редко. Она приводит к возникновению синдрома Пархона, при котором наблюдается пониженная плотность крови и высокое содержания натрия. Кроме этого, таких больных будут преследовать ряд «неприятных» симптомов: быстрый набор веса, головная боль, тошнота, потеря аппетита, общая слабость.
Промежуточная зона гипофиза
Это самая маленькая доля, и ее функция заключается в продуцировании и секреции нескольких гормонов:
- меланоцитостимулирующий гормон – влияет на пигментацию кожи, волосяного покрова и изменения цвета сетчатки глаза;
- гамма-липотропный гормон – стимулирует обмен жиров;
- бета-эндорфин – снижает уровень боли и стресса; гамма-
- мет-энкефалин – регулирует поведение человека и болевые ощущения.
Последствие недостатка меланоцитостимулирующего гормона – альбинизм. Это вроджённое заболевание, для которого характерно отсутствие пигмента меланина, окрашивающего кожу, волосы и сетчатку глаз. Избыток липотропина грозит истощением, недостаток – ожирением.
Когда нужен анализ на гипофизарные гормоны
Нарушение работы гипофиза приводит к увеличению или уменьшению уровня гормонов в крови, что приводит к возникновению различных заболеваний и отклонений. Поэтому важно проводить своевременную диагностику «главной железы» эндокринной системы и коррекцию уровня гормонов. В целях профилактики сдавать анализы рекомендуется 1-2 раза в год. Это поможет свести возможные негативные последствия для организма к минимуму.
Исследовать гипофиз и головной мозг в целом рекомендуется в следующих случаях:
- слишком раннее или замедленное половое созревание;
- чрезмерность или недостаточность роста;
- ухудшение зрения;
- непропорциональность увеличения некоторых частей тела;
- увеличение молочных желез и лактация у мужчин;
- невозможность зачать ребёнка;
- головные боли;
- большое количество выделяемой мочи при повышенной жажде;
- ожирение;
- бессонница ночью и сонливость днём;
- длительное депрессивное состояние, не поддающееся лечению медикаментозным и психотерапевтическим методами;
- ощущение слабости, тошнота, рвота (если отсутствуют проблемы с ЖКТ);
- беспричинная усталость;
- длительная диарея.
Исследование гипофиза возможно путём инструментальной и лабораторной диагностики.
Функции гипофиза
Головной мозг у человека имеет достаточно сложное анатомическое строение. Каждый отдел ЦНС связан между собой посредством синаптических связей (распространение и передача сигнала по нервному волокну), что позволяет регулировать работу всего организма.
Что такое гипофиз – это небольшой отросток, который находится в нижнем мозговом придатке. Несмотря на незначительные размеры (от 5 до 13 мм) железа имеет доли, которые состоят из разной ткани и производят собственные гормоны.
Доли железы:
- Передняя – самая массивная часть. Аденогипофиз в головном мозге представлен железистыми эндокринными клетками;
- Промежуточная – представляет собой тонкую прослойку из клеток гормонов между долями;
- Задняя – представлена нервной тканью и соединительной воронкой. Нейрогипофиз образует ножку железы.
Питуитарная железа тесно взаимодействует с ядрами гипоталамуса и выступает в роли хранилища гормонов. Объединение структур (гипоталамо-гипофизарная система) отвечает за работу периферических эндокринных желез.
Функции аденогипофиза:
- Регуляция гормонов щитовидной железы;
- Стимуляция коры надпочечников;
- Регуляция женской репродуктивной системы;
- Стимуляция роста организма;
- Регуляция обменных процессов;
- Регуляция лактации.
Передняя доля стимулирует определенную железу. Повышение уровня гормона в крови подавляет его секрецию в гипофизе (принцип обратной связи).
Функции средней доли заключаются в стимуляции и секреции меланина (отвечает за пигмент). Гормоны промежуточной части гипофиза регулируются при помощи рефлекторных действий (попадание света на сетчатку глаза).
Функции нейрогипофиза:
- Регуляция АД;
- Контроль водного баланса в организме;
- Формирование эмоциональных связей;
- Сокращение миоэпителиальных клеток.
Самый известный гормон задней доли – окситоцин, который получил название – «гормон счастья».
Питуитарная железа в головном мозге почти полностью контролируется гипоталамусом, регулируя его действие на эндокринные железы и весь организм. Связь гипофиза с корой и другими отделами головного мозга осуществляется через подкорковые узлы (сгруппированные ядра серого вещества).
Нарушения гипофиза
Общим расстройством гипофиза является образование опухолей в нем. Однако такие опухоли не являются злокачественными. Они могут быть двух типов;
- секреторный – производит слишком много гормонов;
- несекреторный – удерживает гипофиз от оптимального функционирования.
Гипофиз может увеличиваться или уменьшаться не только в связи с беременностью или возрастными изменениями, но и ввиду действия пагубных факторов:
- длительный приём препаратов оральной контрацепции;
- воспалительный процесс;
- черепно-мозговая травма;
- оперативное вмешательство в головной мозг;
- кровоизлияние;
- кистозные и опухолевые образования;
- лучевое облучение.
Гипофизарные заболевания у женщин становятся причиной нарушений менструального цикла и бесплодия, у мужчин приводят к эректильной дисфункции и нарушению процессов метаболизма.
Лечение гипофизарных заболеваний в зависимости от симптоматики патологии может проводиться различными методами:
- медикаментозным;
- хирургическим;
- лучевой терапией.
Борьба с нарушением деятельности гипофиза может занять значительный период времени, а в большинстве случаев пациенту приходится принимать препараты и вовсе пожизненно.
Исследование гипофиза
Импульсные последовательности: Т1, Т2, IR
Контрастное усиление: Не проводилось
Аппарат: PhilipsInteraAchieva 1,5 Тесла
Протокол исследования:
На серии МР-томограмм взвешенных по Т1 и Т2 в трёх проекциях визуализированы суб- и супратенториальные структуры и прицельно хиазмально-селлярная область.
Срединные структуры не смещены.
Кора и белое вещество головного мозга развиты правильно, имеют нормальную интенсивность МР-сигнала; патологических изменений очагового характера в веществе мозга не выявлено.
Выявляются немногочисленные нерезко линейно расширенные периваскулярные пространства.
Желудочки мозга не расширены, форма их не изменена. Боковые желудочки мозга почти симметричны. Признаков нарушения ликворооттока и повышения внутричерепного давления не выявлено.
Дополнительных образований в области мосто-мозжечковых углов не выявлено.
Внутренние слуховые проходы не расширены.
Субарахноидальное пространство больших полушарий нерезко неравномерно расширено в лобных и теменных областях.
Отдельные конвекситальные борозды большого мозга нерезко расширены; борозды мозжечка — без особенностей.
Базальные цистерны не расширены, не деформированы.
Орбиты без особенностей.
Гипофиз расположен интраселлярно, размерами: сагиттальный — 1,1 см; вертикальный до 0,5 см; фронтальный — 1,6 см. Верхний контур гипофиза вогнутый в средней трети.
Дифференцировка и объемные соотношения адено- и нейрогипофиза не нарушены.
Воронка гипофиза расположена симметрично. Зрительный перекрест и супраселлярная область не изменены. Сифоны обеих внутренних сонных артерий без особенностей.
Краниовертебральный переход — без особенностей.
Ячейки сосцевидных отростков височных костей развиты правильно, их пневматизация не нарушена.
Выявлено нарушение пневматизации правой порции клеток решетчатого лабиринта, нижних отделов правой лобной пазухи за счет неравномерного нерезко выраженного утолщения слизистой оболочки /инфильтративного воспалительного генеза/, без экссудативного компонента. Пневматизация остальных фациальных синусов существенно не нарушена.
Визуализируется гипертрофия лимфоидной ткани носоглотки.
Заключение: Мр-признаки нерезко выраженных арахноидальных изменений ликворокистозного характера. Мр-данных на наличие патологических изменений очагового характера в веществе мозга не выявлено. При нативном исследовании убедительных МР-данных за объемное образование гипофиза не получено. При обнаружении патологии необходимо динамическое наблюдение.
Врач: Щавелев С. С.
Норма показателей гормонов гипофиза
| Гормон | Нормальный показатель |
| Тиреотропный гормон | 0,6 – 3,8 мк МЕ/мл (РИА-метод) 0,24 – 2,9 мк МЕ/мл (ИФ-метод) |
| Т3 – тироксин | 2,6 – 5,7 пмоль/л |
| Т4 – трийодтиронин | 9 – 220 пмоль/л |
| Адренокортикотропный гормон | 0 – 50 пг/мл |
| Лютеинизирующий гормон | 2,12 – 4 мЕД/мл (у мужчин) 18,2 – 52,9 мЕД/мл (у женщин в период овуляции), 3,3 – 4,66 мЕД/мл (у женщин в фолликулярной фазе), 1,54 – 2,57 мЕД/мл (у женщин в лютеиновой фазе), 29,7 – 43,9 мЕД/мл (у женщин в период менопаузы) |
| Фолликулостимулирующий гормон | 1,9 – 2,4 мЕД/мл (у мужчин), 2,7 – 6,7 мЕД/мл (у женщин в период овуляции), 2,1 – 4,1 мЕД/мл (у женщин в лютеиновой фазе), 29,6 – 54,9 мЕД/мл (у женщин в период менопаузы) |
| Пролактин | 100 – 265 мкг/л (у мужчин), 130 – 140 мкг/л (у женщин детородного возраста), 107 – 290 мкг/л (у женщин в период менопаузы) |
| Соматропин | 0 – 10 нг/мл |
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter