Такой вид опухоли мозга, как астроцитома, является наиболее распространенным среди новообразований центральной нервной системы и составляет до 50% от всех опухолей ЦНС . Излюбленной локализацией астроцитомы головного мозга является кора больших полушарий, реже — мозжечок, ствол ГМ и зрительный нерв. Специалисты медицинского центра “Медицина Северной Столицы” помогают в ранней диагностике этого опасного заболевания — наше оборудование позволяет выявить образование даже до появления первых клинических симптомов.
Астроцитома головного мозга: что это такое
Цены на МРТ головного мозга Что показывает МРТ головного мозга МРТ головы МРТ головного мозга МРТ гипофиза МРТ орбит МРТ пазух носа
Под астроцитомой подразумевается опухоль из нейроглии головного мозга. Это особая ткань, являющаяся вспомогательной в центральной нервной системе — она помогает передаче сигналов и поддерживает и питает нейроциты. Опухоль мозга, образующаяся из звездообразных клеток — астроцитов, получила название астроцитомы.
Астроцитома мозга: причины возникновения
Ученые уже выделили основные факторы, которые присутствуют у большей части больных с астроцитомой:
- наследственность, отягощенная онкологическими заболеваниями;
- неблагоприятные экологические, экономические, социальные факторы;
- черепно-мозговые повреждения;
- хронические сопутствующие заболевания, вызывающие интоксикацию организма;
- гормональная перестройка организма, например, беременность или менопауза;
- избыточное потребление алкогольных напитков;
- профессиональные вредности (например, радиация, переработка нефти или работа с красочным материалом);
- вирусные инфекции, обладающие высокой степенью онкогенности.
Точные причины развития заболевания пока что изучены недостаточно, но несложно заметить, что с большинством провоцирующих факторов современный человек сталкивается довольно часто. Нельзя сказать наверняка, что эти факторы являются абсолютными провокаторами развития онкологических заболеваний, однако доказан факт, что они пагубно влияют на организм в целом. Поэтому необходимо заботиться о своем здоровье и обезопасить себя от их избыточного воздействия, проводить своевременные профилактические осмотры, а также не откладывать диагностику, если возникают жалобы со стороны головного мозга.
Более того злокачественные глиомы характеризуются высокой частотой рецидивов,- не менее 60-80% после стандартного курса лучевого лечения, а повторное конвенциональное облучение, как правило ограничено в плане толерантности нервной ткани, применяемых дозовых диапазонов облучения и сроков проведения.
Для снижения числа рецидивов и улучшения результатов комбинированного лечения больных при ряде определенных гистологических типов опухолей активно применяется химиотерапия, как в моно режимах, так и в комбинации. Сочетание лучевой и химиотерапии значительно улучшило результаты лечения больных злокачественными глиомами, однако, лечение рецидивов по-прежнему остается трудной задачей нейроонкологии.
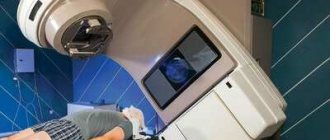
Появление новых технических решений в лучевой терапии, развитие стереотаксического направления в частности аппарата Гамма-нож, позволяющих достигнуть высокой конформности и селективности облучения опухолей, снизить лучевую нагрузку на критические структуры и увеличить дозу в опухоли, — расширяет возможности лечения пациентов, особенно с рецидивами глиом после комбинированного лечения.
НЕ ИНВАЗИВНАЯ ДИАГНОСТИКА ГЛИАЛЬНЫХ ОПУХОЛЕЙ
Для установления диагноза глиальная опухоль используется сочетание клинических данных (анамнез, неврологический и нейроофтальмологический осмотр), и результатов нейровизуализационных исследований: спиральная компьютерная томография (СКТ), магнито-резонансная томография (МРТ), МР и КТ – перфузия, а так же радионуклидных методов диагностики: однофотонная эмиссионная компьютерная томография (ОФЭКТ 99сTc – технеций) и позитронно-эмиссионная к компьютерная томография с мечеными аминокислотами (11С -метионин)
Не смотря на совершенствование методов лучевой диагностики окончательное суждение о степени злокачественности и типе опухоли возможно только лишь на основании биопсии и патоморфологического исследования опухоли.
ГЛИОМЫ НИЗКОЙ СТЕПЕНИ ЗЛОКАЧЕСТВЕННОСТИ (GRADE I-II).
Пилоидные астроцитомы (ПА) Grade I — составляют 5-6% среди всех глиальных новообразований с заболеваемостью 0,37 на 100000 населения в год. Наиболее часто данные опухоли встречаются у детей (67%), поражая преимущественно мозжечок, оптические нервы, хиазму, таламус, базальные ганглии и стволовые структуры. Пик заболеваемости приходится на первые две декады жизни, при этом в возрасте с 0-14 лет пилоидная астроцитома составляет 21% среди всех глиальных новообразований.
Золотым стандартом в лечении глиом НСЗ является хирургический метод, позволяющий в большинстве случаев радикально удалить опухоль.
Лучевая терапия, как самостоятельным метод лечения, применяется у пациентов с небольшими, труднодоступными для удаления ПА, опухолями зрительных путей, остаточными опухолями после нерадикального удаления, а также, при лечении рецидивов ПА.
Для пилоидных астроцитом радиохирургия на аппарате Гамма-нож является методом выбора при небольших остатках опухоли после неполного удаления или рецидиве (Пример 1.), в случаях, когда повторное оперативное вмешательство невозможно.
Виды астроцитом головного мозга
По степени злокачественности все астроцитомы головного мозга подразделяются на 4 степени, существенно различающиеся между собой по течению и прогнозу.
Первая степень злокачественности
Она включает в себя доброкачественную опухоль, которая имеет правильные границы. Патологические клетки в ней делятся равномерно, имеют одинаковый размер и форму. Рост опухолевого процесса медленный, а основной вариант лечения – хирургическое вмешательство. Операция на мозге позволяет полностью избавиться от новообразования, если оно было выявлено на данном этапе. Опухоль распространена среди детей с излюбленной локализацией в мозжечке и стволе ГМ.
Частота встречаемости среди всех видов астроцитом головного мозга достигает 15 %. Это наименее опасный вариант течения заболевания, однако при неудачном расположении опухолевой массы даже этот относительно благоприятная разновидность может приводить к серьезным симптомам — это происходит, если ткань опухоли давит на жизненно важные центры в мозге.
Вторая степень злокачественности
Такая опухоль представляет собой новообразование, которое имеет размытые границы. Клетки размножаются более активно, чем при 1 степени, однако рост опухолевого процесса все же остается относительно медленным. Характерной особенностью такого варианта течения является высокая частота рецидивов и молодой возраст пациентов (примерно 25 лет).
Несмотря на нечеткость образования, оно все еще является доброкачественным, и следовательно не дает метастазов. Но у такой опухоли есть опасность перерождения в злокачественное новообразование, причем произойти это может в любой момент времени, абсолютно непредсказуемо. Поэтому необходимо провести своевременное хирургическое лечение и добавить химиотерапевтическое лечение при необходимости.
Третья степень злокачественности
Такие астроцитомы головного мозга характеризуются более высокой злокачественностью и бесконтрольным делением клеток. Раковые клетки теряют свою идентичность и перестают быть похожими на нормальные астроциты. Рост опухоли быстрый, она не имеет четких границ. Это вариант течения более распространен среди пациентов в возрасте 40 лет, причем чаще заболеванию подвергается мужской пол.
Лечение значительно затруднено, так как достаточно рано появляются метастазы в центральную нервную систему. Рассеивание астроцитомы может произойти раньше, чем появятся клинические признаки и жалобы. Вылечить заболевание радикально на стадии метастатических отсевов крайне трудно, поэтому этот вариант течения относится к неблагоприятным.
Четвертая степень злокачественности
Опухоль характеризуется более обширным патологическим процессом и наличием метастазов в головном и спинном мозге. Раковые клетки в этом случае размножаются бесконтрольно и стремительно, остановить их деление практически невозможно на современном этапе развития медицинской науки. Прогноз для больных с такой астроцитомой неблагоприятный.
Лечению она не поддается, и вся терапия имеет поддерживающий характер и направлена на возможное продление жизни пациента, уменьшение болевого синдрома и снижение общей негативной симптоматики.
Классификация астроцитом
Для того, чтобы понять, какое место отводится анапластической астроцитоме среди других глиальных новообразований схожего типа, обозначим принципы классификации астроцитом.
В зависимости от цитологических особенностей все астроцитомы разделяют на два типа:
- Обычные астроцитомы (фибриллярная, гемистроцитарная и протоплазматическая).
- Особые астроцитомы (субэпендимальная, пилоидная и микроцистная церебеллярная).
По общепризнанной и наиболее часто используемой классификации (предложенной ВОЗ), астроцитомы головного мозга классифицируют по степени злокачественности (причем у каждой степени имеется свое ранжирование по стадиям):
- Пилоцитарная или пилоидная астроцитома головного мозга. Новообразования данного типа имеют первую степень злокачественности (самую низкую). Для них характерен медленный рост, они не перерождаются в рак, считаются обычными доброкачественными опухолями, которые реагируют на предлагаемое лечение. Наиболее характерные клинические проявления: гидроцефалия и проблемы с координацией.
- Фибриллярная астроцитома головного мозга, также считается неагрессивным обычным доброкачественным новообразованием, однако, опухоль этого вида имеет вторую степень злокачественности. Поддается оперативному лечению.
- Анапластическая астроцитома головного мозга – относится к третьей степени злокачественности. В данном случае уже наблюдаются канцерогенные процессы, которые тяжело поддаются оперативному удалению, поскольку опухоль распространяется на соседние ткани. Анапластическая астроцитома головного мозга чаще развивается у лиц старше тридцати лет.
- Глиобластома, глиосаркома – четвертая степень злокачественности. Этот вид рака самый опасный и агрессивный, поэтому хирургическое лечение существенно осложнено, прогноз жизни будет неблагоприятным. Глиобластомы в большинстве случаев диагностируют у людей старше 40 лет.
По гистологическому типу и особенностям роста патогенных клеток астроцитомы разделяют на:
- Неоплазии имеющие четкие контуры и хорошо обособленные от других мозговых структур. Они характеризуются узловым ростом, возможно формирование кист. Сюда относят пилоидную, субэпендимарную гигантоклеточною астроцитому и плеоморфную ксантоастроцитому. Опухоли являются доброкачественными, в редких случаях могут малигнизироваться.
- Новообразования с диффузным ростом, т. е. нет четких очертаний опухолевого очага. В этом случае патогенные ткани прорастают в соседние и быстро растут. Примерно 70% доброкачественных новообразований перерождается в рак. К таким опухолям относят анапластическую астроцитому головного мозга и глиобластому.
Обратите внимание. Анапластическая астроцитома (who grade III) и мультиформная глиобластома – это агрессивные формы рака. Они составляют около 50-60% из всех злокачественных новообразований в ЦНС.
Симптомы астроцитомы головного мозга
К первым клиническим проявлениям болезни относят головную боль локального или распространенного характера, которая постепенно перестает купироваться приемом обезболивающих средств. Характер такой боли может быть как распирающим и ноющим, так и внезапным и острым, что связано с резким нарушением кровотока вследствие сдавления опухолью кровеносных сосудов. Довольно часто наблюдаются судорожные припадки, именно поэтому так важно обращаться за медицинской помощью детям и взрослым, у которых начались внезапные судороги, даже если имел место лишь один судорожный эпизод. Это служит абсолютным показанием для обращения человека в специализированное лечебное учреждение к неврологу или эпилептологу с целью дальнейшей диагностики и проведения инструментальных методов для подтверждения диагноза.
Помимо судорог и головной боли часто наблюдается изменение психоэмоционального фона, усталость, раздражительность, нарушение способности концентрирования и запоминания. Больные могут отмечать присоединение тошноты и рвоты центрального генеза, которая не приносит облегчения. Бывают жалобы на нарушения зрения на противоположной стороне от формирования опухолевого процесса, походка становится неустойчивой и шаткой. Такие симптомы развиваются из-за роста опухоли, которая сдавливает мозг, в результате чего повышается внутричерепное давление. В ряде случаев может развиваться извращение вкусовых пристрастий, желание есть несъедобные предметы или изменение вкусовых ощущений.
Симптомы в зависимости от расположения астроцитомы будут отличаться. Поэтому грамотный специалист при правильной трактовке клинической картины может определить локализацию опухолевого процесса даже до выполнения инструментальных методов исследования, хотя, конечно, их выполнение остается абсолютно необходимым при этом заболевании. Так:
- поражение лобной доли будет характеризоваться нарушением в сфере эмоциональной и психологической составляющей, у пациента снижается критика, бывает необоснованно повышенное настроение, половина тела на противоположной стороне от поражения может быть обездвижена;
- при развитии новообразования в височной доле будут наблюдаться такие симптомы, как нарушение памяти и речи, плохая координация движений, очень часто первым симптомом бывают судорожные эпизоды и слуховые нарушения;
- астроцитома головного мозга в теменной доле сопровождается уменьшением тактильной и болевой чувствительности от туловища и конечностей, агнозией (нарушением восприятия окружающих предметов), невозможностью выполнения простейших манипуляций руками и нарушением письменной речи;
- при поражении опухолью мозжечка пациент не может правильно скоординировать свои движения и чаще всего не способен держать равновесие. Отмечается выраженная шаткость походки, человек не может передвигаться без опоры;
- патологический процесс в затылочной доле включает в себя зрительные галлюцинации и снижение зрения на противоположной стороне от поражения.
Симптомы
Первые симптомы любой опухоли головного мозга, могут быть обусловлены причиной развития опухоли. Рост может усилить давление на мозг и симптомы могут быть такими:
- рвота;
- приступы;
- головные боли;
- изменения личности;
- проблемы при ходьбе;
- зрительные изменения;
- проблемы с памятью, мышлением и концентрацией.
Симптомы астроцитомы будут варьироваться в зависимости от расположения опухоли в голове. Например:
- лобная доля – постепенные изменения в настроении и личности, паралич с одной стороны тела;
- височная доля – проблемы с координацией, речью и памятью;
- теменная доля – проблемы с ощущением, письмом или мелкой моторикой;
- мозжечок – проблемы с координацией и балансом;
- затылочная доля – проблемы со зрением, зрительные галлюцинации.
Пилоцитарная астроцитома (I степень злокачественности)
Признаки: доброкачественная опухоль, имеет четкие границы, растет медленно. Чаще встречается у детей. Типичная локализация: мозжечок, ствол мозга и зрительные нервы. После полного удаления опухоли возможно полное выздоровление.
Фибрилярная астроцитома (II степень злокачественности)
Признаки: опухоль растет медленно, не имеет четких границ. Встречается у пациентов 20-30 лет. Лечение: хирургическое вмешательство. Рецидив возможен. В случае рецедива делается проводится повторная операция и радиотерапия.
Диагностика астроцитомы головного мозга
Симптомы астроцитомы головного мозга неспецифичны, поэтому своевременная ее диагностика иногда затруднена. План обследования назначает врач клинической специальности — невропатолог или нейрохирург. В медицинском центре “Медицина Северной Столицы” опытные врачи лучевой диагностики могут порекомендовать диагностические процедуры, которые необходимо выполнить до посещения профильного специалиста — в таком случае к лечащему врачу пациенты приходят с уже готовыми инструментальными обследованиями. Клиницист обязательно проводит тщательный сбор анамнестических данных, выявление отягощенной наследственности, профессиональных вредностей и других факторов риска, приведенных выше. Обращает внимание на жалобы, на их интенсивность и продолжительность, все это помогает выявить причину, по которой человек решил обратиться в специализированное лечебное учреждение. Для диагностики проводятся лабораторные методы исследования, такие как общий анализ крови и мочи, биохимический анализ крови и анализ на опухолевые маркеры.
После проведенной беседы с пациентом могут быть назначены следующие инструментальные методы исследования:
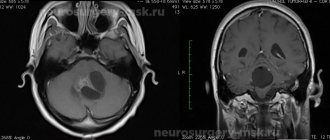
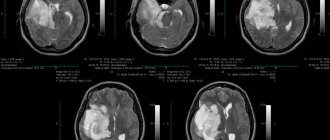
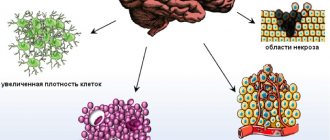
- Магнитно-резонансная томография (МРТ). Это исследование представляет собой современный метод диагностики, который имеет высокую информативность и обычно используется при подозрении на опухоль. При астроцитоме на томограмме будут видны зоны измененной мозговой ткани. Опухоль способна сдавливать располагающиеся рядом структуры головного мозга, вызывая тем самым их деформацию или компрессию. Для улучшения эффекта, более точного определения распространенности опухолевого процесса применяют контрастирование препаратами группы лантаноидов (гадолинием), что позволяет дифференцировать глиальные опухоли между собой. Чем “злокачественнее” процесс, тем больше происходит впитывания контрастного вещества. Если рассматривать 1 степень злокачественности, то на томограмме опухоль предстанет округлым образованием с правильными границами и четким контуром. Дальнейшие степени тяжести опухолевого процесса не имеют четких границ, и проявляется это на снимке нарастанием отека, потерей однородности новообразования, на поздних стадиях множественными зонами некроза и увеличением количества кровоизлияний.
- Компьютерная томография (КТ). Данный метод исследования имеет такие же преимущества, как и МРТ, однако из-за своей структурной особенности является предметом выбора для лиц, страдающих клаустрофобией. Оптимально подходит при прорастании опухолевых масс в кости черепа.
- Ультразвуковое исследование сосудов головы и шеи (УЗДГ БЦА). Допплерография позволяет оценить состояние кровеносных сосудов и исключить патологию сосудистого русла, выявить степень тяжести протекания заболевания.
- Биопсия является обязательным компонентом исследования, так как способна выявить неоднородность клеточных структур и подтвердить диагноз «Астроцитома головного мозга». Биопсию проводят в условиях открытой операционной, то есть помимо инструментов, предназначенных для пункции, есть инструментарий для проведения хирургического вмешательства. Если микроскопическое исследование биопсионного материала подтвердило наличие раковых клеток, возможно хирургическое вмешательство, направленное на иссечение новообразования.
- Исследование спинномозговой жидкости. При изучении составляющей ликвора в глаза бросается увеличение количества белка, появляются b-липопротеиды, которых не должно быть в норме, также увеличивается общее количество клеток, которые имеют разный состав и форму. Такая диагностика выполняется только в специализированных лечебных учреждениях.
- Электроэнцефалография (ЭЭГ) имеет характерную клиническую особенность. Поначалу нервные импульсы идут медленно, затем происходит резкое увеличение амплитуды, их чередование, что дает заподозрить очаг патологической активности, который затрагивает ретикулярную формацию. Электроэнцефалограмма таких больных представляет собой неравномерно расположенные зазубрины с разной частотой колебательных движений;
- При необходимости невропатологи может дополнительно назначить осмотр у офтальмолога, оториноларинголога и обязательно у нейрохирурга и анестезиолога. Анестезиолог в зависимости от пола, возраста, веса и наличия сопутствующих заболеваний должен подобрать правильный наркоз, который пригодился бы при операции.
Лечение анапластической астроцитомы
Эффективность лечения анапластической астроцитомы зависит во многом от ее локации и степени патогенеза. Основной метод лечения – оперативное удаление опухоли (путем резекции или трепанации черепа). Обязательно назначается химиотерапия и облучение (радиотерапия).
Выбор оперативной методики удаления опухоли зависит от ее величины. При небольшом размере новообразования анапластического типа на ранних стадиях возможно использование менее инвазивного стереотаксического радиохирургического удаления патологического очага. Операция выполняется при помощи томографа. Однако данный вид лечения возможен лишь для доброкачественных опухолей.
Хирургическое лечение астроцитом путем трепанации черепа возможно только при узловых типах опухоли, и не выполняется при образованиях диффузного типа, потому что неоплазия проникает глубоко в соседние ткани. Поэтому выполняют субтотальное удаление опухоли с целью понижения давления внутри черепа и предотвращения гидроцефалии.
Лучевое лечение анапластической астроцитомы головного мозга. При неоперабельных опухолях радиотерапия является основным видом лечение рака, в других случаях она дополняет хирургическое лечение. Радиация останавливает митозы в клетках, часть из них погибает. Параллельно с этим назначают химиотерапию. Лечение цитостатическими препаратами до и после операции уменьшает вероятность развития рецидивов и продлевает сроки ремиссии.
Лечение астроцитомы
Лечение зависит от степени злокачественности патологического процесса, особенностей его локализации и размера.
Хирургическое вмешательство назначается пациентам с целью иссечения астроцитомы, параллельно идет удаление близлежащей здоровой ткани. Это важно, так как минимального количества раковых клеток хватит для возникновения рецидива. При удалении опухоли низкой степени дифференцировки и высокой степени злокачественности к операции прибавляется химио- или лучевая терапия. Однако операции при злокачественных новообразованиях больше имеют поддерживающий характер, как правило инфильтрация окружающих тканей головного мозга настолько сильна, что распределение здоровой и пораженной ткани просто невозможно, тем более на поздней стадии опухоль дает метастазы.
Химио-лучевая терапия представляет собой медикаментозные или радиолучевые методы, направленные на подавление роста раковых клеток и их уничтожение. Часто наблюдается поражение и здоровых тканей.
Особенности операции
Хирургическое вмешательство проводится после изучения всевозможных рисков и побочных эффектов, например, если новообразование имеет значительные размеры и при этом разрастается дальше. Но иссечение опухоли возможно только в том случае, если она локализирована в доступном для инструмента участке и состояние здоровья и возраст пациента позволяют провести процедуру.
Свести риски к минимуму во время вмешательства помогает компьютерный либо магниторезонансный томограф. Во избежание рецидива иссекаются и здоровые ткани. Выполняется манипуляция преимущественно под общей анестезией, за исключением расположения новообразования вблизи речевого или зрительного центров. Основные хирургические методики:
- удаление опухоли эндоскопом;
- открытая операция.
Как правило, после традиционной операции проводится химическая и лучевая терапия.
Радиохирургический метод может применяться в случае даже неоперабельной опухоли.