Вестибулярная реабилитационная терапия
К счастью, большинство из нас ведет повседневную жизнь, не обращая внимания на сложность систем нашего тела, которые поддерживают нас в вертикальном и сбалансированном состоянии. Но это происходит только до тех пор, пока по какой-то причине не нарушится наша координация и баланс, напоминая нам , насколько жизненно важны простые повседневные задачи.
Вестибулярная реабилитационная терапия (ВРТ) состоит из комплекса упражнений, которые побуждают головной и спинной мозг восстанавливать нарушенное равновесие , возникающие из-за заболеваний или аномалий вестибулярного аппарата или поражений центральной нервной системы.
Это руководство поможет вам понять:
- анатомию вестибулярной системы
- зачем нужен ВРТ
- какие расстройства ВРТ обычно лечит
Орган равновесия
Чтобы понять, как лечить вестибулярный аппарат, необходимо познакомиться с его строением и функциями. Он располагается во внутреннем ухе и является частью сложного механизма, который обеспечивает равновесие тела и позволяет нам ориентироваться в пространстве. При наклоне/повороте головы происходит раздражение рецепторов этого органа. В результате мышцы, способствующие выпрямлению тела, сокращаются. Каждый день наш организм подвергается воздействию огромного числа раздражителей, поэтому привыкает к ним. Однако для некоторых людей они становятся причиной нарушения работы вестибулярного аппарата, требующего лечения.
Анатомия
Анатомия и физиология, лежащие в основе ощущения баланса человеческого тела, сложны. Сюда вовлекаются многие системы, включая головной мозг, спинной мозг, глаза, уши и рецепторы в коже, суставах и мышцах. Нарушение любой из этих областей из-за травмы или болезни может негативно повлиять на чувство равновесия.
Внутреннее ухо, которое также называют лабиринтом , состоит из полукружных каналов вместе с мешочком и маточкой. В совокупности эта система внутреннего уха называется вестибулярной системой или вестибулярным аппаратом.
Внутреннее ухо также содержит улитку, которая является основной структурой, участвующей в восприятии слуха.
Три полукружных канала реагируют на и вращательные движения головы. Каналы расположены под углом 90 градусов друг к другу и заполнены жидкостью, называемой эндолимфой. Волосковые клетки расположены у основания каждого полукружного канала и выступают в эндолимфу. Движение головы вызывает движение эндолимфы в каналах, что, в свою очередь, заставляет волосяные фолликулы двигаться соответствующим образом и излучать импульсы о равновесии, которые поступают в головной мозг. Волосковые клетки в мешочке и маточке реагируют на линейное ускорение головы, например, при езде в лифте или при движении вперед.
Сенсорная информация из внутреннего уха передается в мозг через вестибулярную часть восьмого черепного нерва , которая также называется вестибуло-кохлеарным нервом. Улитковая часть нерва передает информацию о слухе. Определенные области мозга, в частности мозжечок и ствол мозга, а также части коры головного мозга, обрабатывают сенсорную информацию, поступающую из внутреннего уха. Когда и правое, и левое внутреннее ухо посылают одинаковую информацию в головной мозг, то тело сбалансировано. Когда тело или голова движутся, сенсорная информация от ушей не идентична, поэтому мозг воспринимает движение, и тело приспосабливается соответственно.
Уши работают в тесной связи с глазами, чтобы поддерживать равновесие . В основе этого лежит
вестибулоокулярный рефлекс (VOR). Это автоматическая функция глаз, которая стабилизирует изображения на сетчатке в ответ на движения головой . Этот рефлекс заставляет глаза двигаться в направлении, противоположном движению головы, чтобы глаза оставались неподвижными на наблюдаемой цели. Таким образом, точная информация из вестибулярного аппарата влияет на чувство равновесия.
Если одно внутреннее ухо поражено болезнью или травмой, то сенсорная информация, посылаемая в мозг, будет ложно указывать движение от этой вестибулярной системы. В этом случае глаза будут соответственно приспосабливаться и двигаться противоположно воспринимаемому движению несмотря на то, что голова на самом деле неподвижна. В результате возникают непроизвольные движения глаз назад и вперед. Это движение глаз называется нистагмом и, если оно присутствует, заставляет любого специалиста здравоохранения заподозрить вестибулярную проблему.
Существует еще два других рефлекса, вестибуло-шейный рефлекс и вестибуло-спинальный , которые также помогают организму сохранять чувство равновесия.
Вестибуло-шейный рефлекс работает в сочетании с поступающей вестибулярной информацией и мышцами шеи, чтобы стабилизировать голову. А работа вестибуло-спинального рефлекса заключается в создании компенсаторных движений тела в ответ на вестибулярный ввод, чтобы поддерживать равновесие и избегать падения.
Нарушение вдоль любой части анатомического пути, описанного выше, может повлиять на восприятие баланса или равновесия. Проблема с частью внутреннего уха или сенсорной информацией, передаваемой в мозг через вестибуло-хохлеарный нерв, называется периферическим вестибулярным расстройством.
Если проблема, влияющая на равновесие, связана с повреждением структуры внутри самого мозга, которая затем влияет на прием и интеграцию информации о балансе, это называется центральным вестибулярным расстройством.
Общие расстройства который лечат с помощью ВРТ
Наиболее распространенными периферическими вестибулярными нарушениями, которые лечат с помощью ВРТ, являются доброкачественное пароксизмальное позиционное головокружение (ДППГ) и любое повреждение или заболевание, которое приводит к снижению функции внутреннего уха. Эта сниженная функция может быть связана с такими расстройствами, как болезнь Меньера, вестибулярный неврит или лабиринтит, или акустическая неврома. Термин односторонняя или двусторонняя вестибулярная гипофункция может использоваться при описании сниженной функции вестибулярной системы в одном (одностороннем) или обоих (двусторонних) ушах вследствие заболевания или травмы.
Клинически любая периферическая дисфункция в вестибулярной системе, которая влияет на баланс, может потенциально лечиться с помощью ВРТ, однако эффективность лечения будет зависеть от точной причины вестибулярных проблем.
Центральные вестибулярные расстройства, такие как рассеянный склероз или инсульт, также могут реагировать на ВРТ, хотя обычно периферические вестибулярные расстройства имеют тенденцию реагировать лучше.
Доброкачественное пароксизмальное позиционное головокружение (ДППГ)
ДППГ является распространенным клиническим нарушением равновесия, которое характеризуется повторяющимися приступами головокружения, которые кратки по своей природе (обычно 10-60 секунд) и чаще всего вызваны определенными положениями головы. Доброкачественный, с медицинской точки зрения, означает, что это не угрожает жизни. Пароксизмальный означает, что это происходит с быстрым и внезапным появлением или усилением симптомов.
ДППГ является наиболее распространенной причиной рецидивирующего головокружения. Предполагается, что причиной ДППГ являются кристаллы карбоната кальция (называемые отокониями, отолитами,или «ушными камнями») в полукружных каналах внутреннего уха. При нормальных обстоятельствах эти кристаллы расположены в пределах мешочка уха, но при ДППГ считается, что эти кристаллы смещаются и мигрируют в полукружные каналы уха. Предполагается, что причиной такого смещения является ряд возможных причин, таких как травма уха или головы, ушная инфекция или операция, или естественная дегенерация структур внутреннего уха. Часто, однако, прямая причина не может быть идентифицирована.
Отоконии оседают в одном месте канала, когда голова неподвижна. Наиболее распространенным каналом для поражения является задний полукружный канал. Внезапное изменение положения головы, часто вызываемое такими действиями, как переворачивание в постели, подъем с постели, наклон головы или взгляд вверх, вызывает смещение кристаллов. Этот сдвиг, в свою очередь, посылает в мозг ложные сигналы о равновесии и вызывает головокружение.
Головокружение из-за ДППГ может быть очень выраженным и сопровождаться тошнотой. Атаки могут происходить, по-видимому, без причины, а затем исчезнуть на несколько недель или месяцев, прежде чем вернуться снова. Обычно ДППГ поражает только одно ухо, и хотя это может произойти в любом возрасте, оно часто наблюдается у пациентов старше 60 лет и чаще у женщин. Нистагм обычно присутствует.
Болезнь Меньера
Болезнь Меньера — это хроническое неизлечимое вестибулярное расстройство, характеризующееся симптомами эпизодического сильного головокружения, флуктуирующей тугоухости, «распирания » в ухе и / или звон в ухе (шум в ушах) и нистагма.
Это заболевание получило свое название от французского врача Проспер аМеньера, который в конце 1800-х годов выдвинул теорию о причине появления этих симптомов, которые он отметил у многих своих пациентов.
Точная причина болезни Меньера до сих пор не определена, но предполагается, что это происходит из-за ненормального количества эндолимфатической жидкости, накапливающейся во внутреннем ухе, и / или ненормального накопления калия во внутреннем ухе.
Ранние стадии острых приступов болезни Меньера варьируются по длине от 20 минут до 24 часов. Приступы могут происходить регулярно в течение недели или могут возникать через недели или месяцы. Другие симптомы могут совпадать с приступом, такие как беспокойство, диарея, дрожь, ухудшение зрения, тошнота и рвота, холодный пот и учащенный пульс или учащенное сердцебиение. После приступов пациенты часто испытывают крайнюю усталость, для восстановления которой требуется многочасовой отдых. Для некоторых пациентов время между приступами может быть без симптомов, но другие пациенты сообщают о постоянных связанных симптомах даже между приступами.
Вестибулярный нейронит
Вестибулярный нейронит- это воспаление внутреннего уха или связанного с ним нерва (вестибулярная часть вестибуло-кохлеарного нерва), которое вызывает головокружение. Слух может также быть затронут, если воспаление также затрагивает улитковую часть нерва.
Головокружение, вызванное вестибулярным нейронитом , имеет внезапное начало и может быть легким или чрезвычайно тяжелым. Также могут возникнуть тошнота, рвота, неустойчивость, снижение концентрации внимания, нистагм и нарушение зрения. Чаще всего инфекции, которые вызывают воспаление внутреннего уха или вестибуло-кохлеарного нерва, имеют вирусный характер, а не бактериальные. Надлежащий диагноз в отношении того, является ли он вирусным или бактериальным, важен для обеспечения наиболее эффективного и адекватного лечения.
Акустическая Неврома
Акустическая неврома — это доброкачественная опухоль на вестибуло-кохлеарном нерве. Ранние симптомы связаны с потерей слуха в пораженном ухе, звоном в ухе (шум в ушах), головокружением и ощущением переполнения в ухе. Опухоль медленно растет, поэтому симптомы появляются постепенно и на ранних стадиях могут быть легко пропущены. По мере роста опухоли она может давить на другие нервы в этой области, и могут появиться такие симптомы, как головная боль или боль и онемение на лице. Головокружение или другие проблемы баланса могут возникнуть с ростом опухоли.
Вестибулярные симптомы
Периферические или центральные вестибулярные нарушения могут приводить к ряду различных симптомов. VRT может потенциально облегчить или разрешить любые симптомы, связанные с вестибулярным расстройством.
Общие симптомы включают в себя:
- головокружение
- затуманенное зрение
- усталость
- тревожность
- головные боли
- тошнота и / или рвота
- холодный пот
- звон/ шум в ушах
- потеря слуха
- подергивание глазнистагм
- давление в ухе
- панические атаки
- склонения в сторону
- страх падения
- повышенный риск падений
- нарушенный баланс
- шаткая ходьба
- тревожность
- депрессия
При каких заболеваниях возникает нарушение вестибулярное
Вестибулярные нарушения имеют следующие причины возникновения:
1. У людей от 60-ти лет и старше часто наблюдаются доброкачественные позиционные головокружения, которые возникают на фоне черепно-мозговых травм, отита, ишемии. Однако известны случаи, когда точные причины были не установлены.
Для этого вестибулярного нарушения характерны следующие симптомы и внешние признаки — человек изменяет положение тела в кровати(ложится, встает, поворачивается), и у него возникает кратковременный приступ кружения головы. У большинства больных фаза обострения (приступы головокружения происходят достаточно часто) сменяется спонтанной продолжительной ремиссией.
Для подтверждения диагноза применяют особые, так называемые, позиционные пробы — человек изменяет положение головы, а врачи фиксируют, когда наступает нистагм и головокружение.
Появлению этого заболевания способствует образование отолитов в заднем полукружном канале. Сила тяжести воздействует на отолиты, и они смещаются, раздражая при этом вестибулярные рецепторы купола, что приводит к головокружению. Такое состояние может длится очень долго без проявления каких-либо других расстройств.
Лечение этого вестибулярного нарушения традиционными лекарствами часто не дает должного эффекта. В случаях особой устойчивости организма к тем или иным лекарствам, показано хирургическое вмешательство. У вспышек позиционного головокружения, носящих тяжелый характер, есть еще одна причина возникновения — петля передней нижней мозжечковой артерии сдавливает вестибулярный нерв, что приводит к снижению слуховой чувствительности, шуму в ушах и гиперакузии. Снять проявления этого заболевания обычно помогает прием карбамазепина(финлепсина), а в случаях неэффективности лекарства, применяют такую процедуру, как микроваскулярная декомпрессия нерва. Употребление алкоголя приводит к изменениям в плотности эндолимфы, а это также может стать причиной возникновения кружения головы.
2. Еще одной достаточно известной причиной головокружений считается вестибулярный неврит. К нему приводит поражение вестибулярного нерва или периферического вестибулярного аппарата. Подвержены болезни люди разных возрастов. Часто ему предшествуют инфекционные болезни, затрагивающие верхние дыхательные пути. В данном случае различают следующие симптомы заболевания и его внешние признаки: резкие вращательные движения головой вызывают приступ головокружения, возникает рвота, чувство тошноты. Наблюдается присутствие горизонтально-ротаторного нистагма. Важным фактом является то, что в случае этого заболевания у нистагма только одностороннее направление, при двухстороннем — речь идет уже о другом диагнозе. Для вестибулярного неврита характерно отсутствие другой неврологической симптоматики(например, снижение слуховой чувствительности). Приступы тяжелого головокружения, сопровождающиеся повторяющейся рвотой, длятся у пациента на протяжении 3-4х суток, но полная ремиссия наступает только через несколько недель. В тех случаях, когда в течение месяца состояние пациента не дает улучшений, его направляют на магнито-резонансную или компьютерную томографию, для дополнительного исследования. Легкие случаи заболевания не требуют госпитализации, вполне можно обойтись и амбулаторным лечением. На начальном этапе часто назначают непродолжительное лечение кортикостероидами — они снижают вестибулярную симптоматику. Положительный эффект и улучшение состояния пациента дают основания для отмены лекарственных препаратов, и назначения специальной гимнастики для укрепления вестибулярного аппарата.
3. Первопричиной вестибулярных расстройств у пожилых людей, в анамнезе которых есть сосудистые заболевания, часто становится вертебрально-базилярная недостаточность. Ее могут вызвать такие патологии, как ишемия лабиринта или вестибулярного нерва или ствола. Для этого вестибулярного нарушения характерно острое развитие приступа кружения головы, присутствие нарушений в работе вестибулярной системы, открывается рвота, возникает чувство тошноты. В отдельных случаях ишемии прилегающих отделов ствола наблюдаются и другие внешние признаки — человек может внезапно упасть, он дезориентирован, у него нарушается зрение, конечности становятся вялыми и немеют.
Возникновение вертебрально-базилярной недостаточности могут вызвать и некоторые другие причины: атеросклерозы артерий, иногда кардиогенная эмболия, повышенная вязкость крови, васкулит. Для точной диагностики данного заболевания необходимо учитывать симптомы разных сопутствующих заболеваний, имеющихся в анамнезе, а именно — артериальную гипертензию(повышенное давление), сахарный диабет, гиперлипидемию. Весь курс лечения вертебробазилярной недостаточности прежде всего направлен на коррекцию или устранение факторов риска, и включает в себя прием антиагрегантных и вазоактивных препаратов.
4. Закупорка внутренней слуховой артерии — один из самых стойких видов головокружения. Самый распространенный внешний признак этой болезни — снижение слуха. Мозжечковая атаксия и нистагм вкупе с остро развившимся приступом кружения головы может говорить о кровоизлиянии или мозжечковом инфаркте. И в этих случаях требуется экстренное вмешательство, так как речь идет о жизни и смерти человека. Начальная стадия мозжечкового инсульта весьма похожа на вестибулярный неврит. И различаются они по нистагму, который при данном нарушении двусторонний или вертикальный. Также пациент на способен стоять без посторонней помощи.
5. Медленно нарастающее нарушение равновесия и умеренное головокружение говорит о хронической двусторонней вестибулопатии. Причиной болезни может стать интоксикация организма некоторыми видами лекарственных препаратов. Своевременная отмена лекарства способствует восстановлению вестибулярной функции. Если вовремя этого не сделать — процесс становится необратимым. Различные виды растворителей, химических препаратов, петлевые диуретины, также иногда могут стать причиной нарушения вестибулярного под названием хроническая вестибулопатия.
6. Вот известные симптомы Болезни Меньера: головокружение, возникающее эпизодически, заложенность и шум в ушах, сопровождающееся снижением слуховой чувствительности. Острый приступ кружения головы за несколько минут достигает своего максимума и в последующие часы регрессирует. В самом начале заболевания процесс снижения слуха можно остановить. Но каждый последующий приступ приводит к тому, что слуховая чувствительность становится все ниже и ниже. При этом появляется постоянный шум в ушах, который усиливается перед началом приступа и во время оного. Некоторые из пациентов могут внезапно упасть, не теряя сознания. Поводом для этого служит резкое повышение давления во внутреннем ухе и, как следствие — раздражение вестибулярных рецепторов. В процессе диагностики данного вестибулярного нарушения главным условием является исключение других заболеваний, например, СКВ, нейросифилис или гипотиреоз.
7. Травмы черепа и головы могут часто становиться источником посттравматического головокружения. Это происходит вследствие сотрясения лабиринта, образования перилимфатической фистулы или нарушения целостности височной кости.
8. Существует ряд других болезней уха, которые могут стать причиной вестибулярного нарушения. К ним относятся: обычные серные пробки в ушах, дисфункции евстахиевой трубы, отосклерозы. Средний отит в острой форме также может вызывать головокружение, особенно если он осложнен гнойными процессами в лабиринте.
9. Одной из достаточно редких и нечастых причин головокружения можно назвать опухоль мостомозжечкового угла. Постепенный и медленный процесс утраты слуха, а также постоянный шум в ушах говорят о таком заболевании, как невринома слухового нерва.
10. Отметим еще одну причину вестибулярных нарушений — базилярная мигрень. Больше всех мигренозным головокружениям и болям подвержены девочки в препубертатном периоде. Они длятся не более часа и снимаются приемом противомигренозных лекарств.
11. Недолговременные приступы головокружения могут возникать и при эпилепсии. Но вместе с ними обычно наблюдаются и остальные симптомы эпилептического припадка: двигательные, вегетативные или сенсорные, в обязательном порядке присутствует и нарушение сознания.
12. Краниовертебральная аномалия — о ней идет речь, когда приступы головокружения сочетаются с нистагмом и нарушением функций речи и глотания. Такие симптомы, как позывы к рвоте, подташнивание, головокружения при вращательных движениях головы могут стать сигналом о начальной стадии рассеянного склероза.
Диагностика причины головокружения
Подробно собранный анамнез вашего заболевания — это самая важная информация, необходимая врачу для диагностики причины вашего вестибулярного расстройства и последующего применения соответствующего ВРТ.
Доктор попросит вас подробно описать ваши вестибулярные симптомы. Любые перечисленные выше симптомы, которые вы испытываете, или другие, должны быть упомянуты. Ваш врач захочет узнать, когда произошел первый эпизод ваших симптомов, как долго они длились и были ли они связаны с какими-либо другими событиями, такими как автомобильная авария, травма головы, болезнь или инфекция.
Он также захочет узнать, как часто повторяются симптомы со времени первого эпизода, и общую картину частоты симптомов. Уточняется, что конкретно вызывает у вас такие симптомы, например, движение головы в определенном направлении или вставание с постели. Что касается головокружения, врач спросит о природе того, что вы чувствуете, и испытываете ли вы эпизоды истинного головокружения, где у вас есть ощущение вращения.
Врач также захочет узнать, есть ли что-то, что уменьшает или усиливает ваши симптомы, и принимаете ли вы какие-либо лекарства, или если у вас есть семейный анамнез любых расстройств внутреннего уха или расстройств центральной нервной системы.
Он может попросить вас оценить интенсивность некоторых из ваших симптомов по объективной шкале. И наконец, они будут расспрашивать обо всех повседневных делах, которые связаны с вашей вестибулярной проблемой, таких как ходьба, вождение, работа и даже домашние занятия, такие как одевание, купание, принятие душа и ведение домашнего хозяйства.
Он также захочет узнать, возникают ли у вас падения.
Врачисследует движение ваших глаз, попросив вас следить за определенными объектами глазами или попросить вас двигать головой, сохраняя при этом ваше внимание на конкретной цели.
Также проводится обследование суставов, мышц шеи, чтобы определить, цервикогенный характер головокружения.
Наконец, ваш врач может попросить вас заполнить анкету, с помощью которой он уточнит интенсивность ваших вестибулярных симптомов .
В зависимости от того, что обнаружит доктор при первичном осмотре, они могут отправить вас на серию других анализов, чтобы дополнительно определить причину ваших вестибулярных симптомов.
Вестибулярная реабилитация
Как указано выше, с помощью ВРТ можно лечить различные расстройства, которые вызывают головокружение или нарушение равновесия. Практически любое расстройство, которое происходит из-за вестибулярной дисфункции и не получает достаточной компенсации, можно лечить с помощью ВРТ. Эффективность ВРТ зависит от правильного диагноза причины дисбаланса, умения / подготовки терапевта по разработке и проведению лечения, а также от соблюдения предписанной программы упражнений.
Как объяснено ранее, цель упражнений ВРТ состоит в том, чтобы побудить головной и спинной мозг компенсировать любой дефицит равновесия, которые возникают из-за заболеваний или аномалий внутреннего уха или центральной нервной системы. Другими словами, пациенты учат свою вестибулярную систему выполнять одно из нескольких действий; приспосабливаться к представленным раздражителям, заменять другие сенсорные пути или привыкать к изменению вестибулярных сигналов, посылаемых в их мозг, так что они могут управлять своим вестибулярным расстройством и поддерживать нормальную жизнедеятельность, несмотря на возможные продолжающиеся симптомы.
В некоторых случаях ВРТ может устранить вестибулярные симптомы. К сожалению, однако, это не всегда так, поэтому минимизация симптомов или частоты повторения симптомов считается успешным результатом ВРТ.
Исследования в области ВРТ показывают, что в целом упражнения ВРТ эффективны для ослабления многих симптомов вестибулярного расстройства и что эти улучшения часто могут сохраняться в течение нескольких месяцев после терапии. Однако эффективность терапии часто сильно зависит от того, что именно вызывает вестибулярные симптомы, в первую очередь, и от использования индивидуальных упражнений, а не от стандартного протокола упражнений.
ВРТ, однако, не всегда эффективен для всех вестибулярных проблем. Есть даже некоторые вестибулярные проблемы, когда физические упражнения не считаются уместными, поэтому важна правильная диагностика причины симптомов .
ВРТ упражнения
Если ваш физиотерапевт сочтет, что ВРТ подходит вам после завершения диагностики, он назначит вам ряд индивидуальных упражнений для регулярного выполнения. Эти упражнения будут направлены на решение вашей конкретной вестибулярной проблемы и связанных с ней симптомов.
Кроме того, предписанные вам упражнения будут сосредоточены на любых повседневных проблемах, с которыми вы сталкиваетесь в результате ваших симптомов. Некоторые упражнения будут выполняться с вашим физиотерапевтом на стабилоплатформе, а другие Вы будете ренировать так, чтобы вы могли выполнять их самостоятельно в рамках программы домашних упражнений.
Лекарства для лечения ваших симптомов могут быть дополнением к ВРТ и должны быть обсуждены с вашим врачом.
Жалобы на головокружение являются одними из наиболее частых в практической медицине. При этом пациент может иметь в виду самые разнообразные ощущения — ощущение вращения, падения, перемещения своего тела или окружающих его предметов, состояние дурноты, общей слабости и предчувствие потери сознания, а также неустойчивость при ходьбе и нарушение походки [1—3]. Для большинства заболеваний, сопровождающихся головокружением, существуют типичные жалобы, симптомы и их комбинации.
Различают системное и несистемное головокружение. Системное головокружение называют также вестибулярным или истинным головокружением, или вертиго. Этот вид головокружения проявляется иллюзией вращения собственного тела или окружающих предметов в определенном направлении в пространстве, сопровождается вегетативными симптомами (тошнотой, рвотой, повышенным потоотделением), чувством страха, нарушением равновесия и нистагмом. Это головокружение может быть обусловлено поражением вестибулярной системы как на периферическом, так и на центральном уровнях [1—4].
Несистемное головокружение наблюдается значительно чаще, чем системное вестибулярное головокружение. Оно не всегда связано с поражением вестибулярной системы, для него не характерно снижение слуха, как правило, не наблюдаются тошнота и рвота [1—3].
Причинами рецидивирующего системного головокружения могут быть разнообразные заболевания: болезнь Меньера, доброкачественное позиционное пароксизмальное головокружение, вестибулярный нейронит, перилимфатическая фистула, лабиринтит, периферический вестибулярный синдром токсического генеза, травма лабиринта или преддверно-улиткового нерва, опухоль мостомозжечкового угла или преддверно-улиткового нерва.
Пациентам с жалобами на головокружение часто диагностируют синдром позвоночной артерии при остеохондрозе шейного отдела позвоночника.
Существует группа пациентов с рецидивирующим выраженным вращательным головокружением, сопровождающимся шумом в ушах, рвотой, падением, у которых приступы непродолжительные, возникают без видимых причин либо при изменении положения головы, но многократно повторяются в течение определенного промежутка времени. Вне приступов головокружения, как правило, каких-либо отклонений вестибулярной функции не выявляют, снижение слуха бывает редко. Некоторые авторы предложили связывать такие случаи с нейроваскулярной компрессией предверно-улиткового нерва.
T. Brandt и соавт. [5] описали несколько наблюдений пациентов с кратковременными пароксизмами головокружения и назвали их периферической вестибулярной пароксизмией. По их данным, во всех случаях был эффективен прием карбамазепина. Объективные данные о частоте этой формы головокружения отсутствуют, так как этот синдром трактуется или слишком широко, или слишком узко. Трудности в постановке данного диагноза обусловлены отсутствием описания этого патологического состояния в отечественной литературе. Представляем наше наблюдение.
Пациентка С., 60 лет, индивидуальный предприниматель, при поступлении жаловалась на приступы вращательного головокружения, направленного по часовой стрелке, сопровождающегося шумом в правом ухе, рвотой, падениями влево без потери сознания. При осмотре вне приступа: спонтанного нистагма нет, оживлены рефлексы орального автоматизма, носогубные складки симметричные, язык по средней линии, глотание и фонация не изменены. Расстройств чувствительности на лице, нарушения обоняния не отмечено. Сухожильно-периостальные рефлексы равные, сила в конечностях достаточная, патологических рефлексов не выявлено. В позе Ромберга устойчива, координаторные пробы выполняет без интенции. Походка не нарушена. Слух ШР 6 м на оба уха. АД 110/80 мм рт. ст., пульс 76 в минуту, ритмичный.
Анамнез заболевания: в августе 2010 г. остро, без видимой причины появился шум в правом ухе, в течение нескольких минут развилось выраженное вращательное головокружение по часовой стрелке, отмечала падение в правую сторону без потери сознания. Приступ регрессировал в течение нескольких часов. Аналогичные приступы повторялись в последующем 2—3 раза в год, длились до 1—2 сут. Выполненная в этот период аудиометрия не выявила снижения слуха. При осмотре оториноларингологом патологии не выявлено. В неврологическом отделении по месту жительства был установлен клинический диагноз: дисциркуляторная энцефалопатия II стадии с вестибуло-атактическим синдромом. В межприступном периоде принимала бетасерк, сермион. С июля 2012 г. без видимых причин приступы участились до 2—3 раз в сутки, изменился их характер: приступ сопровождался заложенностью и шумом в правом ухе, вращательным головокружением вправо, неприятными ощущениями в эпигастрии, липким потом, тошнотой и рвотой в течение 2 нед. Выявленные на МРТ головного мозга изменения были расценены как признаки очагов глиоза, нормотензивной смешанной гидроцефалии. Была госпитализирована в РНПЦ неврологии и нейрохирургии для уточнения диагноза, коррекции лечения.
С целью уточнения диагноза проведено обследование.
Отоневрологический осмотр выявил снижение вестибулярной возбудимости справа при проведении калорических проб, что позволило трактовать патологический процесс как периферический вестибулярный синдром справа.
При тональной пороговой аудиометрии нарушения слуха не установлено. В связи с отсутствием слуховых нарушений исследование слуха в расширенном диапазоне частот и электрокохлеография, дегидратационный тест пациентке не проводились.
Проведена видеонистагмография на аппарате VF5b («Interacoustics», Дания), при этом выявлен спонтанный нистагм влево с частотой 0,7 Гц. Провокационный гипервентиляционный тест, а также проба Вальсальвы вызвали увеличение частоты нистагма до 0,9 Гц и ощущение головокружения с тошнотой. Синокаротидный тест справа индуцировал увеличение частоты нистагма до 1,1 Гц. Проба де Клейна справа вызвала появление нистагма по типу П-образных волн с частотой 0,9 Гц без вегетативной реакции. Оптокинетический нистагм вправо ослаблен, вестибулоокулярный рефлекс вызывается, реакция подавления его взором сохранена.
При исследовании акустических стволовых вызванных потенциалов выявлено двустороннее ухудшение проведения от уровня верхних олив до нижних бугров четверохолмия. При МРТ головного мозга в динамике на аппарате DISCOVERY MR750W 3.0T (GE, США) патологических объемных образований в полости черепа не выявлено. Срединные структуры не изменены. В полушариях головного мозга — гиперинтенсивные очаги на Т2 режиме. Базальные цистерны, желудочки мозга, кортикальные борозды не расширены. Краниоспинальный переход без особенностей. Заключение: мультифокальные изменения головного мозга сосудистого генеза.
ЭЭГ выявила умеренно выраженные диффузные изменения в виде дезорганизации коркового ритма с усилением медленноволновой активности в лобно-центральных отведениях без четкой латерализации. Проведено дуплексное сканирование с цветовой и спектральной допплерографией брахиоцефальных артерий и вен. Выявлены эхографические признаки стенозирующего атеросклеротического поражения брахиоцефальных артерий: стеноз в области устья правой наружной сонной артерии до 30—40%, в устье правой подключичной артерии 30% по диаметру, в области бифуркации левой общей сонной артерии 30% по диаметру, без гемодинамических нарушений.
При рентгенографии шейного отдела позвоночника с фукциональными пробами установлено: кифоз С3—С7, спондилоартроз С2—С3, хондроз дисков С2—С4, С4—С7 IV стадии, унковертебральный артроз С4—С7, спондилез С3. Выпрямлен лордоз при разгибании, блок сегментов С4—С7, гипомобильность сегментов С2—С4.
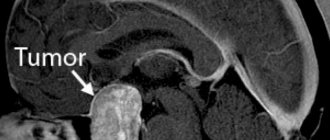
Результаты проведенного обследования позволили подтвердить наличие хронической недостаточности кровообращения головного мозга в рамках клинического диагноза: дисциркуляторная энцефалопатия. Для уточнения причин пароксизмальных головокружений была проведена повторная МРТ с локализацией зоны интереса (внутренние слуховые проходы) с использованием изотопной импульсной последовательности FIESTA-C, что позволило детально исследовать преддверно-улитковые нервы. Выявлено интимное прилежание петли передненижней мозжечковой артерии к стволу преддверно-улиткового нерва справа на расстоянии 10 мм от проксимально конца и 11 мм от дистального конца нерва, что позволяет с большой долей вероятности предположить нейроваскулярный конфликт (см. рисунок).
Рисунок 1. МРТ головного мозга пациентки С. Прилежание петли передней нижней мозжечковой артерии к стволу преддверно-улиткового нерва справа на расстоянии 10 мм от проксимально конца и 11 мм от дистального конца нерва (стрелка). МРТ с использованием изотропной импульсной последовательности FIESTA-C.
На основании проведенного клинического, вестибулометрического и нейровизуализационного обследований с детальным изучением преддверно-улитковых нервов пациентке установлен диагноз: периодическая вестибулярная пароксизмия смешанного характера (периферическая правосторонняя и мозжечковая), обусловленная нейроваскулярным конфликтом (прилежание петли передненижней мозжечковой к преддверно-улитковому нерву справа) на фоне дисциркуляторной энцефалопатии I степени.
Пациентке для профилактики приступов назначен карбамазепин в дозе 200 мг/сут, приступов головокружения за период наблюдения не зарегистрировано. Для ускорения вестибулярной компенсации назначены также ноотропные препараты и вестибулярная гимнастика.
Обсуждение
Истинная частота встречаемости вестибулярной пароксизмии в популяции неизвестна из-за малого количества наблюдений. Этот синдром объединяет клинические признаки различных состояний (вращательное головокружение с односторонним снижением слуха во время приступа длительностью от нескольких минут до нескольких суток, неустойчивость при ходьбе, сопутствующие вегетативные симптомы). Все это может быть причиной трудности интерпретации данного заболевания. Часто такое патологическое состояние расценивают как болезнь Меньера, доброкачественное позиционное головокружение, постуральное фобическое головокружение, синдром позвоночной артерии с кохлеовестибулярными пароксизмами, вертебробазилярную недостаточность. Выделяют вестибулярную пароксизмию при поражении периферического отдела вестибулярной системы и при поражении центрального ее отдела [4—6].
До настоящего времени используются критерии диагностики вестибулярной пароксизмии [5], для которых характерно наличие коротких приступов головокружения в сочетании с рядом других признаков. Среди них:
— возникновение приступа головокружения при гипервентиляции, а также при определенных положениях головы (поворот в сторону, запрокидывание) и прекращение приступа при смене положения головы;
— наличие объективных кохлеарных нарушений, которые нарастают во время каждого приступа: одностороннее снижение слуха или шум в ухе, подтвержденные при аудиометрии, при исследовании слуховых вызванных потенциалов, и их уменьшение в межприступном периоде;
— нарушение статического и динамического равновесия во время приступа;
— отсутствие стволовых симптомов, центральных вестибулярных и глазодвигательных расстройств;
— уменьшение частоты и выраженности приступов при приеме карбамазепина.
Считают, что вестибулярная пароксизмия при поражении периферического отдела вестибулярной системы, как и невралгия тройничного нерва, невралгия языкоглоточного нерва, миокимия верхней косой мышцы глаза может быть обусловлена сдавлением нерва сосудом [6]. Причиной возникновения приступа может быть либо непосредственно сдавление нерва, либо патологическая пароксизмальная передача импульса между соседними аксонами с очагами демиелинизации. Существует и другая версия возникновения вестибулярной пароксизмии — гиперактивность в ядрах преддверно-улиткового нерва, провоцируемая и поддерживаемая хроническим сдавлением мозга. Некоторые авторы не исключают сдавление преддверно-улиткового нерва мальформациями или аневризмой сосудов задней черепной ямки [7, 8]. Иногда приступы вестибулярной пароксизмии обусловлены натяжением нерва арахноидальной кистой с длительной блокадой нерва или его раздражением оболочками кисты [9].
Вестибулярная пароксизмия при поражении центрального отдела вестибулярного аппарата может быть обусловлена преходящей ишемией мозжечка, окклюзией позвоночной артерии при поворотах головы, вестибулярной эпилепсией [10—12].
В описываемом случае против болезни Меньера свидетельствовало отсутствие значимого снижения остроты слуха по результатам аудиометрии при длительности заболевания около 2 лет и наличии приступов головокружения средней частоты, а также возникновение приступов при повороте головы. Доброкачественное позиционное головокружение исключено ввиду отсутствия позиционного нистагма при пробе Холпайка. Против невриномы преддверно-улиткового нерва свидетельствовала сохранность асимметричной вестибулярной возбудимости (снижена слева при калорической стимуляции) и слуха с двух сторон. Значимая вертебробазилярная недостаточность была исключена на основании отсутствия спонтанного нистагма, глазодвигательных нарушений. Кроме того, у пациентки не выявлено нарушение статики и координации на момент наблюдения. Центральные причины рецидивирующего головокружения, такие как окклюзия позвоночных артерий, были исключены при дуплексном сканировании брахиоцефальных артерий и вен с функциональными пробами. По результатам ЭЭГ пароксизмальных форм активности типичной локализации не зарегистрировано, что позволило исключить вестибулярную эпилепсию. Против вестибулярной мигрени свидетельствовало появление приступов головокружения после 50 лет при отсутствии мигрени в анамнезе, отсутствие стволовых и зрительных нарушений во время приступа.
Проведенное традиционное обследование не позволило объяснить причину рецидивирующего головокружения. Это нацелило нас на поиск других причин одностороннего периферического кохлеовестибулярного синдрома.
В нашем случае имело место именно сдавление преддверно-улиткового нерва измененной вследствие атеросклероза передней нижней мозжечковой артерией, которое протекало с клиническими особенностями (длительность приступов до 1—2 сут, отсутствие снижения слуха на заинтересованной стороне). Данных за вторую теорию возникновения вестибулярных пароксизмов — гиперактивность вестибулярных ядер — нами не получено. Учитывался также ряд нейрофизиологических данных (атеросклеротическое поражения брахиоцефальных артерий, остеохондроз шейного отдела позвоночника, двустороннее ухудшение проведения от уровня верхних олив до нижних бугров четверохолмия, мультифокальные изменения головного мозга сосудистого генеза), обусловливающих фон основного заболевания.
Лечение должно быть направлено на устранение основной причины, однако прилежание петли передненижней мозжечковой артерии к стволу преддверно-улиткового нерва не всегда устранимо. Используются методики декомпрессии и селективной нейроэктомии вестибулярного нерва [13, 14], которые не всегда применяются после длительного неэффективного консервативного лечения. Поэтому большое значение в терапии вестибулярной пароксизмии приобретает патогенетическое и симптоматическое лечение. По прежнему не ясен механизм вертиголитического действия карбамазепина, однако, по данным литературы, длительное применение этого препарата эффективно.
Наш подход к лечению (упражнения на стабилоплатформе)
Стабилометрия – современный метод, позволяющий оценить состояние равновесия человека при различных заболеваниях.
Исследование пациента происходит на специальной платформе, регистрирующей минимальные колебания тела человека с последующей их компьютерной обработкой. В конце исследования выдается заключение и рекомендации по реабилитации в виде тренингов.
При помощи видеоигр человек, перемещая точки опоры, «руководит» действиями персонажа на экране, тем самым тренируя свой вестибулярный аппарат. Многократное проведение такой тренировки повышает эффективность проводимой терапии.
Лечение на стабилоплатформе с БОС назначают в составе комплексной терапии при таких заболеваниях и патологических состояниях, как:
- нарушение равновесия, потеря координации;
- частые головокружения и головные боли;
- заболевания вестибулярного аппарата;
- панические атаки, сопровождающиеся головокружениями
- полинейропатии;
- болезни сосудов, состояния нарушения кровоснабжения головного мозга в т.ч. постинсультные
- различные повреждения позвоночника (смещение позвонков, искривление)
- плоскостопие
Лечение заболеваний шеи
Некоторые пациенты, которые испытывают головокружение или проблемы с равновесием, имеют одновременно ортопедические проблемы с шеей, которые вызывают или усиливают их симптомы. В этих случаях ваш физиотерапевт из Лечебно-оздоровительный комплекса «Здоровый спорт» может также провести практическое лечение в сочетании с другими упражнениями ВРТ, описанными выше.
Стратегии для самостоятельного применения
Вторичные повреждения вследствие вестибулярных проблем могут происходить из-за частых падений. В рамках вашего ВРТ ваш врач расскажет о простых стратегиях, которые могут минимизировать риск вторичных травм. Например, вам может быть рекомендовано использование средств для ходьбы, если вы устали или находитесь в особенно загруженной обстановке, например, в продуктовом магазине.
Заключение
ВРТ может быть чрезвычайно полезной для уменьшения или устранения любых вестибулярных симптомов и нарушенного баланса, которые вы можете испытывать вследствие заболеваний или аномалий внутреннего уха или центральной нервной системы. Эти упражнения приведут к наилучшим результатам, если их назначит один из наших докторов Лечебно-оздоровительного комплекса «Здоровый спорт».
Пройти обследование можно в Лечебно-оздоровительном комплексе «Здоровый спорт», запись по телефону: 58-88-28
Драмина® – препарат для корректировки вестибулярных нарушений
Лекарственное лечение нарушений вестибулярного аппарата направлено на стабилизацию системы равновесия, снижение ее чувствительности к внешним воздействиям.
Препарат Драмина® блокирует функцию передачи в ЦНС сигналов, вызывающих головокружение, тошноту и другие неприятные проявления укачивания. В основе лечения вестибулярных нарушений – снятие избыточного раздражения воспринимающих структур внутреннего уха. Драмина® – это препарат для устранения симптомов вестибулярных нарушений, подробную информацию о котором вы можете найти здесь.