24.11.2016
Пинчук Елена Анатольевна
Заместитель главного врача по лечебной работе, кмн, врач-невролог, врач физической и реабилитационной медицины
Липовка Надежда Сергеевна
Заведующий отделением медицинской реабилитации, врач физической и реабилитационной медицины, врач-невролог
Соболев Аркадий Игоревич
Врач физической и реабилитационной медицины, врач-невролог
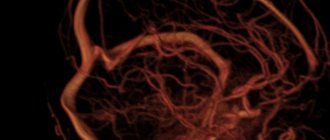
В норме человек имеет эластичные и прочные кровеносные сосуды. Однако высокое артериальное давление и ряд других угрожающих факторов делают сосуды хрупкими, в следствии чего они легко повреждаются. Такие повреждения приводят к серьезному заболеванию головного мозга – инсульту. Возникнуть очаги поражения могут в разных отдела мозга. Одно из наиболее опасных мест возникновения – ствол мозга. Отсюда и название болезни – стволовой ишемический инсульт.
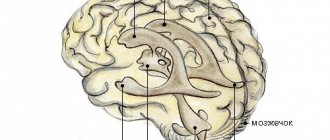
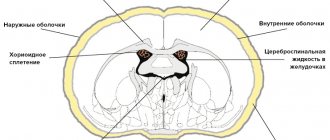
Ствол мозга является важным связующим звеном между головным мозгом и спинным. Именно через него поступают все импульсы и команды к телу человека. Стволовой инсульт опасен тем, что кровоизлияние в этой области полностью блокирует нормальную работу других частей мозга: мозжечка, среднего и продолговатого моста, варолиева моста, всю таламическую область. Поражение в этой области не только отключает мышцы лица, движение глаз, а также важные центры, которые отвечают за кровообращение, дыхание, терморегуляцию. Атрофированный стволовой мозг нарушает работу всех внутренних органов человека.
Причины возникновения стволового инсульта
Стволовой инсульт возникает по тем же причинам, что и другие подтипы инсульта:
- Неправильное питание;
- Постоянные и продолжительные стрессы;
- Повышенный уровень холестерина в крови;
- Излишний вес;
- Злоупотребление гормональными препаратами;
- Алкоголь и курение;
- Нарушения свертываемости крови;
Часто инсульт может возникнуть на фону уже имеющихся заболевания, таких как гипертония, ревматизм, атеросклероз сосудов, сахарный диабет.
Опасность стволового инсульта заключается в том, что развивается он очень быстро и внезапно. Хотя сопровождается практически теми же симптомами, что и ишемический инсульт:
- Расстройство речи и артикуляции;
- Головокружение, бледность кожных покровов;
- Потливость;
- Скачки температуры тела;
- Учащенный пульс, тахикардия;
- Повышенное давление;
- Нарушение работы мышц лица, что ведет к асимметрии и косоглазии;
- Нарушение движений, дыхания, речи.
В некоторых случаях может возникнуть паралич, затрагивающий все части тела. Однако человек не утрачивает свои мыслительные способности. Уже в процессе лечения и восстановления после инсульта, он в состоянии понимать и оценить происходящее.
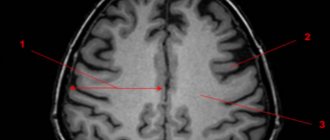
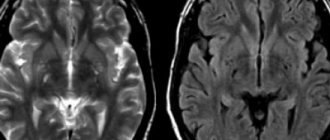
При появлении хотя бы одного из вышеперечисленных симптомов необходимо вызывать врача. Чем раньше будет поставлен диагноз и начато лечение, ием больше шансов у пострадавшего на выздоровление. Диагностируется стволовой инсульт с помощью МСКТ И МРТ, а также врач-невропатолог проверяет состояние сердечно-сосудистой системы и дыхательной функции.
Причины и разновидности стволовых инсультов
Причины стволового инсульта не отличаются от таковых при других локализациях нарушений кровотока в центральной нервной системе:
- Артериальная гипертензия, которая вызывает необратимые изменения артерий и артериол мозга, стенки сосудов становятся ломкими и рано или поздно может произойти их разрыв с кровоизлиянием;
- Атеросклероз, наблюдающийся у абсолютного большинства пожилых людей, приводит к появлению жировых бляшек в артериях, питающих мозг, результат – разрыв бляшки, тромбоз, закупорка сосуда и некроз мозгового вещества;
- Аневризмы и сосудистые мальформации – служат причиной инсультов у пациентов молодого возраста без сопутствующей патологии или в сочетании с ней.
В немалой степени развитию инсульта ствола способствует диабет и другие обменные нарушения, ревматизм, пороки клапанов сердца, нарушения свертываемости крови, в том числе, при приеме кроверазжижающих препаратов, назначаемых обычно кардиологическим больным.
В зависимости от вида повреждения, инсульт ствола головного мозга бывает ишемическим и геморрагическим. В первом случае образуется очаг некроза (инфаркт), во втором – происходит излитие крови в ткань мозга при разрыве кровеносного сосуда. Ишемический инсульт протекает более благоприятно, а при геморрагическом быстро нарастает отек и внутричерепная гипертензия, поэтому смертность значительно более высока в случае гематом.
Видео: базовое о видах инсульта – ишемическом и геморрагическом
Лечение стволового инсульта
Основная терапия направлена на устранения причины поражения – тромба или кровоизлияния. Гематомы удаляются хирургическим путем. В случае образования тромбов используется терапия, растворяющая и предотвращающая их формирование. Вводятся препараты разжижающие кровь, регулирующие уровень холестерина, контролирующие сердечный ритм. При утрате дыхательной функции, человеку вставляется в трахею специальная трубочка для обеспечения кислородом.
В большинстве случаев стволовой инсульт приводит к смерти, так как большинство жизненно важных функций организма человека прекращает свою работу. Для того, чтобы избежать такого серьезного заболевания как стволовой инсульт, важно регулярно обследоваться у врачей, если есть другие заболевания сердечно-сосудистой системы. Также необходимо отказаться от вредных привычек, вести здоровый образ жизни, максимально исключить из своей жизни стрессовые ситуации.
Клинический институт мозга Рейтинг: 3/5 — 16 голосов
Поделиться статьей в социальных сетях
Лечение ишемического инсульта головного мозга у пожилых людей
Родные пожилого человека, перенесшего мозговой инфаркт, должны понимать, что в условиях стационара врачи будут контролировать состояние пациента и смогут своевременно оказать ему необходимую терапевтическую помощь. Не заберут в лечебное учреждение больных в состоянии глубокой комы с нарушением всех жизненных функций. Госпитализация не поможет и тем, у кого повторное нарушение мозгового кровообращения, осложненное деменцией и другими отклонениями в психике, а также больным с неизлечимыми соматическими заболеваниями.
Рекомендуем
«Уход за лежачими больными после инсульта: как добиться быстрого восстановления?» Подробнее
Лечение ишемического инсульта происходит по определенным правилам:
- Необходимо воздействовать на деятельность сердечно-сосудистой системы – при ярко выраженном снижении сократительной способности миокарда применяются сердечные гликозиды, вводятся гипотензивные средства, антагонисты кальция («Нифедипин»), бета-блокаторы («Обзидан») и диуретики («Лазикс»), дыхательные аналептики («Кордиамин», «Сульфокамфокаин»).
- Коррекция гомеостаза проводится с помощью введения растворов электролитов (раствор глюкозы 5 %, 0,9 % раствор натрия хлорида, раствор Рингера, 4 % раствор бикарбоната натрия, поляризующая смесь), низкомолекулярных декстранов («Реополиглюкина» до 400 мл), коррекции гипокалиемии, гипохлоремии.
- Для борьбы с отеком мозга внутривенно вводится 10 мл 2,4 % «Эуфиллина», 1 мл «Лазикса», при необходимости – «Маннитол», мочевина; антигистаминные препараты («Димедрол», «Пипольфен»), новокаин; могут применяться гидрокортизон, дексаметазон, преднизолон, глицерин – внутрь.
Так устраняют вегетативные нарушения:
- при высокой температуре назначают «литические» смеси, включающие димедрол, новокаин, анальгин;
- проводится нейровегетативная блокада при помощи дроперидола, димедрола, аминазина;
- желательно растирание тела больного спиртом докрасна, что увеличивает теплоотдачу;
- чтобы снизить температуру крупных сосудов, проводится местное охлаждение области сонных артерий, подмышечных и паховых областей, укутывание влажными простынями.
При геморрагическом инсульте повышают свертываемость крови и уменьшают проницаемость сосудистой стенки, используя препараты кальция (10 мл 10 % раствора хлорида кальция внутривенно или глюконата кальция внутримышечно), «Викасол» (2 мл 1 %), 5–10 мл 3 % раствора аскорбиновой кислоты, желатин 10 % – 20–50 мл внутривенно, рутин, рутамин, е-аминокапроновую кислоту (5 % — до 100 мл), «Дицинон» (2 мл–250 мг) внутривенно или внутримышечно; возможно хирургическое лечение – пункционное стереотаксическое удаление латеральной гематомы после КТ, различные методы хирургического лечения аневризм сосудов головного мозга.
Отметим, что при ишемическом инсульте делают следующее:
- увеличивают приток крови к мозгу путем расширения региональных мозговых сосудов и уменьшения спазма сосудов, улучшения коллатерального кровообращения, используя вазодилататоры (10 мл 2,4 % раствора «Эуфиллина» внутривенно), никотиновую кислоту (1 % раствор 1–2 мл внутривенно), «Стугерон», «Трентал» и другие;
- улучшают венозный отток введением кокарбоксилазы (50 мг) и «Диэтифена» (10 мг);
- нормализуют свертывание и реологические свойства крови с помощью гепарина (по 5000–10000 ЕД внутривенно или внутримышечно в течение 3 дней), «Фенилина» и других непрямых антикоагулянтов (до 2–3 месяцев), ацетилсалициловой кислоты, «Компламина», «Продектина», «Трентала» и прочих.
Повышение сопротивляемости мозговой ткани к пониженному содержанию кислорода и улучшение метаболизма мозга проводится за счёт применения ингибиторов тканевого обмена (нейролептики, регионарная гипотермия) АТФ, витаминов и аминокислот (кокарбоксилаза, глютаминовая кислота, глицин, витамины группы В, витамин Е), ноотропов («Аминалон», «Пирацетам»), «Церебролизина», «Актовегина», гипербарической оксигенации.
Пожилой пациент с ишемическим инсультом должен находиться под постоянным наблюдением, поэтому необходимо:
- каждые 1–2 часа контролировать показатели восстановления кровообращения, проверять, как пациент дышит, учитывая характер и частоту дыхательных движений;
- наблюдать за состоянием и внешним видом кожи и ежедневно определять водный баланс;
- очень важно соблюдение постельного режима со всеми необходимыми процедурами ухода за лежачим больным;
- малоподвижное состояние может спровоцировать появление пневмонии, запора, уросепсиса, тромбоэмболических осложнений, поэтому особое внимание следует уделить профилактике подобных состояний;
- предупреждать развитие контрактур;
- наладить способ общения с пожилым пациентом в том случае, если появились нарушения речи, косноязычие, и выполнять логопедические упражнения;
- при нарушении глотания – обеспечить парентеральное кормление и кормление через зонд;
- при наличии высокой температуры – ухаживать за пожилым пациентом как во втором периоде лихорадки.
Программы:
Оценка реабилитационного потенциала
Восстановление движений
Реабилитация после инсульта
Восстановление когнитивных функций
Ранняя (реанимационная) реабилитация
Опухоли ствола мозга
По существующему ранее мнению любая опухоль ствола мозга представлялась инфильтративным образованием, диффузно прорастающим стволовые структуры и вследствие этого не подлежащим хирургическому удалению. В настоящее время стало понятно, что помимо диффузно распространяющихся новообразований (которых, к сожалению, большинство) в стволе встречаются отграниченные узловые опухоли, удаление которых вполне возможно. В таких случаях для решения вопроса о целесообразности хирургического лечения пациенту необходима консультация нейрохирурга. Доминирующий принцип удаления опухоли ствола — максимальное резецирование ее тканей при минимальном травмировании мозговых структур. В этом плане большие надежды возлагаются на развитие микронейрохирургической техники операций.
К сожалению, около 80% новообразований ствола являются иноперабельными. В отношении них, а также в качестве пред- и послеоперационной терапии может применяться химиотерапевтическое и лучевое воздействие. Химиотерапия осуществляется комбинацией различных цитостатических препаратов. Лучевая терапия позволяет добиться симптоматического улучшения у 75% больных. Однако уже в ранние сроки после проведенного лечения у многих из них констатируется летальный исход. Несколько повысить длительность жизни детей со стволовыми опухолями позволила методика радиотерапии с повышением общей дозы облучения. У 30% детей продолжительность жизни после радиотерапии составила 2 года.
Инновационным методом лечения стволовых новообразований выступает сегодня стереотаксическая радиохирургия. Возможно проведение 2 типов процедур: гамма-ножа и кибер-ножа. В первом случае на голову больного надевается шлем, облучение проводится из множества источников так, чтобы их лучи сходились в одной точке, соответствующей локализации опухоли. Эффект достигается за счет суммарного воздействия источников излучения, при этом облучение здоровых мозговых тканей минимально, поскольку каждый луч несет небольшую гамма-энергию. Процедура воздействия на опухоль при помощи кибер-ножа более автоматизирована. Роботизированный аппарат сам направляет излучение к зоне расположения опухоли, учитывая при этом ее передвижения в связи с дыханием или движениями пациента. Однако пока эти методы эффективны в основном в отношении доброкачественных опухолей размером до 3-3,5 см.
Прогноз
Доброкачественные новообразования мозгового ствола, благодаря своему медленному росту, могут существовать до 10-15 лет, чаще имея субклиническое течение. Но, к сожалению, большинство опухолей этой области имеют злокачественный характер и обуславливают летальный исход в течение нескольких лет или месяцев от дебюта симптоматики. Проводимое лечение в таких случаях лишь ненадолго продлевает жизнь пациентов.
Признаки ишемического инсульта ствола головного мозга
Основные симптомы стволового ишемического инсульта
- нарушается координация движений;
- появляется головокружение (ощущение движения или вращения);
- у 30% пациентов отмечается нарушение речи, она становится невнятной и тихой;
- у 65% пациентов появляются проблемы при глотании;
- спонтанные бесконтрольные движения ноги и руки, подвижность конечностей значительно снижается;
- дыхание замедляется, часто пациенты не могут самостоятельно дышать;
- повышается артериальное давление;
- пульс становится слишком редким или частым,
- нарушается терморегуляция – температура тела или резко понижается, или повышается;
- теряется контроль над спонтанными движениями глаз, что ведет к развитию косоглазия и потере способности сосредоточиться на объекте.
В дебюте стволового ишемического инсульта первыми его проявлениями могут быть нарушение координации движений, шаткость при ходьбе. Пациенты могут передвигаться, предъявляют жалобы на то, что внезапно вынуждены ходить, придерживаясь за стенку. У них после перенесенного стволового ишемического инсульта остаются последствия в виде нарушения глотания – больные могут проглотить только мягкую пищу.