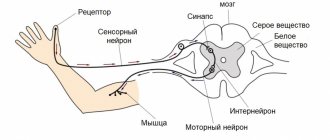
Неврит лицевого нерва – это частичное или полное нарушений функций лицевого нерва. Лицевой нерв — нерв, который отвечает за мимическую мускулатуру лица. При неврите лицевого нерва симптомы появляются внезапно или развиваются в течение 48 часов. Часто это сначала замечается членами семьи пациента (искривление носогубной складки или неразборчивая речь). Пациенты нередко отмечали, что заметили эти симптомы утром. Другие общие симптомы неврита – онемение в половине лица или жжение, асимметрия лица или опущения угла рта с одной стороны, повышенная чувствительность к громким звукам, слезотечение или сухость в глазу, трудности при еде, головная боль, боль за ухом, изменения вкусовых ощущений.
Ежегодно этому заболеванию в США подвергается 1 из 5000 человек. Неврит лицевого нерва может произойти в любом возрасте. Неврит лицевого нерва происходит чаще у беременных женщин, больных диабетом, после гриппа или ОРЗ или просто переохлаждения.
Причина неврита лицевого нерва
Причина паралича Белла неизвестна. Однако наиболее распространена теория о вирусной этиологии заболевания. Согласно этой теории, при определенных обстоятельствах происходит активация вируса типа HSV-1, который обычно обитает в пределах нервных клеток. Вирус начинает активно размножаться и вырабатывать токсические вещества. В результате происходит воспаление нерва и нарушение проводимости электрических импульсов по нервному волокну. У большинства пациентов с внезапной нарушением функции лицевого нерва на одной стороне ставится диагноз паралич Белла.
Однако, этот диагноз должен быть поставлен врачом, таким как доктор невролог. Есть много других причин паралича лицевого нерва. Доктор выяснит, как быстро появились симптомы, наличие других симптомов — таких как лихорадка, головная боль, потеря слуха, головокружение, слабость или нечувствительность в руках и ногах, нарушение глотания и хрипота. Доктор должен будет также выяснить о наличии предшествующих заболеваний, приема лекарств, и семейный анамнез. Кроме того необходим полный осмотр.
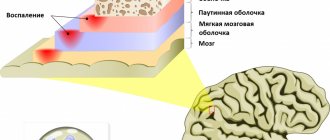
Другими причинами развития неврита лицевого нерва являются: инфекции и опухоли уха, травма, болезнь Лайма, опухоли мозга, инсульт и др.
Если симптоматика прогрессировала медленно в течение 3-6 месяцев, отмечалось наличие постоянных головных болей, или имелся преходящий характер симптоматики- то это не паралич Белла.
Прогноз при неврите лицевого нерва достаточно хороший. Если нарушение функции было неполным (сохранился некоторый объем движений в мышцах), то вероятность полного выздоровления очень высокая. В этом случае, у 95% пациентов будет полное восстановление функции нерва. У небольшого числа пациентов могут сохраняться незначительные нарушения (асимметрия при улыбке или подергивания).
При полном параличе удается добиться до 80% выздоровления, то есть практического восстановления функций в полном объеме. Приблизительно у 17 процентов пациентов отмечается сохранение некоторых дисфункций. Это может быть некоторая слабость мимической мускулатуры, подергивание губы или века. У небольшого процента пациентов (4 процента) может быть более существенное нарушение функций, как постоянная слабость мимической мускулатуры или судорожные подергивания.
Как правило, у большинства пациентов восстановление функций начинается в течение 3 недель. Чем раньше начинается восстановление, тем лучше конечный результат. Если паралич не восстанавливается в течение 3 месяцев, то вероятно наличие другой патологии.
Паралич
Полиомиелит
Энцефалит
Клещевой энцефалит
Сифилис
Инсульт
17950 17 Сентября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Паралич: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Паралич – полная утрата движений в одной или нескольких частях тела, потеря мышцей или группой мышц мышечной силы, неспособность к выполнению движений. В некоторых случаях термин используется для описания нарушений сократительной способности мышц. Паралич не является самостоятельным заболеванием, но лишь одним из симптомов многих органических патологий нервной системы.
Состояние, при котором произвольные движения утрачиваются не полностью, называют парезом.
Разновидности паралича
Любое повреждение нервной системы может привести к нарушению двигательной функции. Различают органические, функциональные и рефлекторные параличи.
Органические параличи формируются из-за того, что на нервную систему (на любом ее уровне) воздействуют опухоли, травмы, инфекции или какие-либо другие факторы.
Функциональные параличи в большинстве случаев возникают в результате образования так называемой застойной области торможения в головном мозге, из-за чего к мышцам не поступает команда, чтобы те сокращались. В процессе развития заболевания не возникает патологических изменений, рефлексы остаются в норме, мышечный тонус поддерживается на должном уровне. Рефлекторные параличи обусловлены поражением периферического двигательного нейрона, могут быть вызваны поражением любого участка нервного проводящего пути. С анатомической точки зрения различают параличи, вызванные поражением центральной нервной системы (головного или спинного мозга), и параличи, связанные с поражением периферических нервов.
Многообразие причин параличей отражается на патоморфологических изменениях, которые могут иметь самые разные характер и локализацию.
Паралич подразделяют по степени выраженности, стойкости и распространенности. Он может быть полным или частичным, необратимым или преходящим, локализованным или распространенным.
Ни один из этих клинических типов не является самостоятельной патологией, однако существуют отдельные виды паралича, представляющие самостоятельные заболевания. К ним относятся болезнь Паркинсона (дрожательный паралич), полиомиелит (детский паралич), паралич Белла, бульбарный паралич, псевдобульбарный паралич, семейный периодический паралич, паралич вследствие поражения плечевого сплетения, детский церебральный паралич и другие.
Разрушение, дегенерация, воспаление, образование очагов (бляшек), склероз, демиелинизация – наиболее типичные варианты патологических изменений нервной ткани, выявляющихся при параличе. По своему развитию различают острый и вялый паралич. В первом случае симптоматика нарастает очень быстро, во втором обездвиживание развивается постепенно.
Выделяют следующую классификацию паралича, основанную на распространенности процесса:
- моноплегия – паралич одной конечности с одной стороны тела;
- параплегия – паралич двух конечностей одного типа, например, обеих рук;
- гемиплегия – паралич развивается в конечностях с одной стороны;
- тетраплегия – одновременно поражаются все четыре конечности;
- офтальмоплегия – паралич мышц, которые обеспечивают двигательную активность глаз.
При центральном параличе обычно страдает двигательная функция в целом, но не отдельных мышц. Парализованные мышцы спастичны (судорожно напряжены), но не подвергаются атрофии (она может быть лишь следствием бездействия), и в них отсутствуют электрофизиологические признаки перерождения. В парализованных конечностях сохранены или усилены глубокие сухожильные рефлексы.
При поражении периферических двигательных нейронов вместо повышения мышечного тонуса происходит его снижение. Поражаются отдельные мышцы, в которых выявляются атрофия и электрофизиологическая реакция перерождения. В парализованной конечности глубокие рефлексы снижаются или совсем пропадают, клонусы отсутствуют.
Психогенный паралич, не имеющий в своей основе органического поражения, может имитировать один из этих вариантов либо сочетать черты того и другого. Центральный паралич может проявляться в чистом виде или сочетаться с чертами периферического паралича. Как правило, ему сопутствуют сенсорные и трофические расстройства, а также изменения сосудистого тонуса.
Периферический паралич нередко сопровождается нарушением чувствительности.
Возможные причины паралича
Существуют разные причины паралича, но все они сводятся к поражению нервной системы, вызванному травмой, опухолью, абсцессом или воспалением. Кроме того, паралич может возникнуть как результат демиелинизирующих заболеваний, связанных с разрушением белка, который обеспечивает проведение нервного импульса по волокнам, – миелина. К таким заболеваниям относятся: рассеянный склероз, рассеянный энцефаломиелит и др.
Причинами паралича также могут являться:
- миастения – заболевание, характеризующееся патологической утомляемостью мышц;
- миопатия – врожденные или приобретенные нарушения метаболизма в мышечной ткани;
- отравление ботулотоксином (ботулизм), алкоголем, промышленными ядами, ртутью, фосфорорганическими соединениями, солями тяжелых металлов, нервно-паралитическими ядами;
- эпилепсия;
- заболевания, связанные с дисфункцией мотонейронов, вследствие чего возникает патология работы мышц и паралич конечностей;
- повреждение крупного нервного ствола;
- боковой амиотрофический склероз (прогрессирующая дегенерация центральной нервной системы);
- острое нарушение мозгового кровообращения;
- иммунновоспалительные заболевания, в частности синдром Гийена-Барре;
- врожденные или наследственные дегенеративные заболевания центральной нервной системы;
- новообразования (доброкачественные и злокачественные, в том числе метастатические);
- травмы, если они связаны с повреждением двигательных проводящих путей или непосредственно двигательных центров;
- инфекционные болезни (сифилис, туберкулез, полиомиелит, вирусный энцефалит, клещевой энцефалит, менингит);
- некоторые медицинские препараты (например, миорелаксанты «выключают» диафрагму, что практикуется при проведении полостных операций);
- радиационное облучение;
- переохлаждение.
К каким врачам обращаться при параличе
Чтобы установить причину паралича, следует обратиться к , врачу общей практики или . При детском параличе необходимо срочно показать ребенка Врач проведет необходимое обследование, консультации с профильными специалистами, назначит необходимое лечение.
Диагностика и обследования при параличах
Первым и самым частым проявлением паралича обычно является невозможность перемещаться и управлять опорно-двигательным аппаратом из-за отсутствия силы в мышцах или целой группе мышц, а именно:
- полное отсутствие мышечной силы в мышцах верхних конечностей, в результате чего становится невозможным выполнить такие действия, как захват предмета, поднятие, сгибание и разгибание руки;
- полное отсутствие мышечной силы в мышцах нижних конечностей, что сопровождается отсутствием активных движений в пораженной конечности;
- свисание головы вперед, что наблюдается при параличе задних мышц шеи.
Помимо этого, может отмечаться нечленораздельная речь, отклонение языка в сторону при высовывании его изо рта, западение еды во время еды. В некоторых случаях наблюдается нарушение движения глазных яблок, которое проявляется отсутствием координированного движения глаз, в результате чего развивается косоглазие или так называемый паралич взора.
При некоторых параличах нарушается функция тазовых органов, что сопровождается автоматическим рефлекторным опорожнением мочевого пузыря и недержанием кала.
Симптоматика паралича зависит и от его разновидности:
- при поражении лицевого нерва появляются сильные головные боли;
- при бульбарном параличе развивается обездвиживание языка;
- при параличе диафрагмы наступает остановка дыхания;
- при спастическом параличе гортани наступает спазм верхних дыхательных путей;
- симптомом верхнего акушерского паралича (паралича Дюшена-Эрба) у детей является нарушение функции мышц плечевого пояса;
- при дистальном акушерском параличе (параличе Дежерин-Клюмпке) наблюдается паралич мышц гипотенара, тенара, червеобразных и межкостных, длинных сгибателей кисти и пальцев, в результате кисть находится в положении «когтистой лапы» или свисает.
В ходе неврологического осмотра проводится дифференциальная диагностика между центральным и периферическим параличом. Для этого осуществляется проверка объема активных и пассивных движений, поверхностных и глубоких рефлексов, наличия патологических рефлексов, мышечного тонуса, выявление атрофий, гипотрофий, фасцикулярных и фибриллярных подергиваний.
После общего осмотра назначаются лабораторные и инструментальные методы исследования. Для обнаружения признаков отравления необходим токсикологический анализ крови. Общий анализ крови позволяет выявить признаки воспаления.
Первые признаки и клиника нарушения
Первым признаком заболевания является чувство онемения половины лица. Появляется ощущение, что губы и язык «не слушаются», возникают трудности в разговоре, невозможно нормально улыбаться, хмуриться и даже закрыть глаза.
Постепенно появляются боли за ухом – эта симптоматика может нарастать за 1-2 дня или проявиться стремительно (за 2 часа до полного паралича). Обычно паралич наступает внезапно и развивается в течение 48 часов.
Особенностью заболевания является быстрое нарастание симптомов. По мере развития воспаления лицевого нерва появляются следующие симптомы:
- перекос и слабость мышц лица;
- глазная щель расширяется до такого состояния, что глаз невозможно закрыть. Складки на лбу над глазом разглаживаются;
- боль от уха переходит на уголок рта, разглаживается носогубная складка, поэтому из уголка рта вытекает слюна;
- чувствуется онемение и тяжесть мышц лица, чувствительность их не теряется;
- отмечается потеря вкусовых ощущений.
На пораженной стороне отсутствует мимика, а на противоположной стороне иногда происходит сильное сокращение мышц. Обычно признаки паралича ярко проявляются утром.