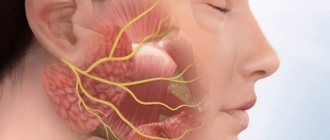
Невралгия тройничного нерва (тригеминальная невралгия) – заболевание, в ходе которого возникают приступы боли (интенсивной, стреляющей, жгучей) в областях иннервации – зонах снабжения нервными волокнами височной, лобной областей, кожи лица, жевательных мышц, глазной конъюнктивы, некоторых мышц полости рта (например, челюстно-подъязычной).
Общие сведения
Боли в зоне лица считаются наиболее сложными в медицине, так как они связаны с патологиями как нервной системы, так ЛОР-органов, зубочелюстной системы или глаз. Тем не менее, часто причиной таких болей оказываются тригеминальные невралгии.
Проблема находится на верхушке рейтинга неврологических заболеваний из-за большого количества факторов: мучительных приступообразных болей, социальной и трудовой дезадаптации (человеку крайне сложно продуктивно работать, он находится в постоянном напряжении), длительного лечения. Симптомы можно определить, но точную причину заболевания и действительно эффективное лечение способен назначать только специалист. В 5-й городской больнице города Минска созданы все условия для качественной неврологической и нейрохирургической помощи: от диагностики до лечения.
Патогенез
Тригеминальная невралгия развивается из-за нарушений центрального компонента (кровообращения в ядре) или периферического (периферических отделов нерва). По этой причине для лечения используются разные подходы.
В патогенетические механизмы включены сосудистые, эндокринно-обменные и иммунологические факторы. Из-за них меняется чувствительность ядер и фиксируется очаг патологической активности в центральной нервной системе. После этого в зонах иннервации разных ветвей нерва возникают триггерные (гиперчувствительные) области, при раздражении которых приходят приступы боли на лице.
Сосудистый фактор участвует при классической невралгии, когда на корешок нерва воздействует вертикально пересекающая артериальная петля.
Васкулоневральный конфликт (конфликт нерва и сосуда) особенно учитывается у людей, у которых начинается склерозирование артерий и волокон нерва. При трегиминальной невралгии пожилых это наиболее распространённый случай.
Аутоиммунные процессы (с атакой организма собственными клетками) вызывают воспалительные реакции при стоматологическом лечении и простуде. В этом случае именно они вызывают невралгию тройничного нерва и болевые ощущения.
Лечение невралгии тройничного нерва в домашних условиях
Для облегчения болей при невралгии тройничного нерва в народной медицине используются прогревания – компрессы из горячей соли или нагретой гречки, горячее яйцо, сваренное вкрутую. Пользоваться такими средствами нужно с большой осторожностью, поскольку воздействие тепла может усугубить воспалительный процесс. Существует и противоположный народный метод лечения – «замораживание» пораженной области с помощью кусочка льда.
Другое народное средство – пихтовое масло, которое втирается в пораженную половину лица и оказывает согревающий эффект. Таким же образом применяются лавандовое масло, бальзам «звездочка», чесночное масло, сок редьки, спиртовая настойка прополиса, натертый хрен, настойка березовых почек на водке и другие наружные средства.
Для облегчения симптомов невралгии тройничного нерва в народной медицине используются травяные сборы успокаивающего, седативного и противосудорожного действия из мяты, ромашки аптечной, тимьяна, тысячелистника и других лекарственных трав.
Следует подчеркнуть, что при всем многообразии рецептов народной медицины, они помогают лишь облегчить боль, но не являются средствами лечения невралгии тройничного нерва. Их можно использовать, чтобы продержаться некоторое время до визита к врачу, но никак не вместо такого визита.
Первичная и вторичная невралгия.
Самая популярная классификация связана с этиологией (природой возникновения).
- Первичная идиопатическая. Возникает как ответ на васкулярную компрессию (сдавливание) тригеминального корешка. Чаще всего на практике такое сдавливание происходит в области мозгового ствола.
- Вторичная симптоматическая. Последствие инфекций, возникновения новообразований и их роста, костных изменений.
Для того чтобы распознать характер невралгии тройничного нерва, используют данные томографии (нейровизуализации) черепа и самого нерва.
При истинной невралгии при лечении, прежде всего, нужно фокусироваться на природе заболевания, а при вторичной идёт борьба и с симптомами и устранением основного заболевания.
Вторичная невралгия при этом может иметь центральную и периферическую форму проявления. При центральной форме боли появляются в зоне одной или нескольких ветвей троичного нерва. При периферической форме задействована зона входа корешка нерва в мозговой мост, в большинстве случаев при этом паталогические изменения имеет петля мозжечковой артерии.
Характер боли и зона поражения
Ещё одна классификация основана на характере боли.
- Тип 1 TN. При невралгии такого типа характерны типично выраженные ощущения жжения. При этом боль острая, но непостоянная, эпизодическая. Длительность эпизодов может быть различной.
- Тип 2 TN. Постоянная и тупая, ноющая боль.
Невралгии троичного нерва типа 1 TN более распространены, тип же 2 TN встречается более редко. При этом заболевание при таком типе проявления заболевания наиболее сложно диагностировать, так как картина заболевания похожа на ряд других неврологических заболеваний, а иногда и стоматологических проблем, в частности проблем с височно-нижнечелюстным суставом.
Разной может быть и зона поражения, её масштаб, могут быть задействованы соседние зоны. В связи с этим выделяют следующие уровни поражения:
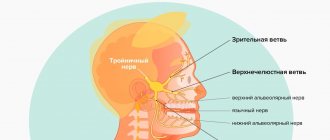
- Поражение одной из периферических ветвей тройничного нерва. При поражении 1-й ветви нарушается чувствительность кожи (особенно в области лба и передней волосистой части головы, век, спинки носа, слизистых верхней части носовой полости, нарушаются ряд рефлексов, к примеру, надбровный). При поражении 2-й ветви теряется чувствительность кожи на скулах, щеках, теряется чувствительность кожи около наружных уголков глаз, есть проблемы с чувствительностью кожных покровов в районе верхней челюсти, губы, носа. При поражении 3-й ветви не чувствуются нижняя часть лица (подбородок, нижняя губа), язык, иногда возникает и проблема с жевательными мышцами (вплоть до паралича).
- Поражение корешка тройничного нерва на уровне основания мозга. Чаще всего – поражение полулунного узла, расположенного на большом корешке тройничного нерва. Чаще всего поражается при заболеваниях вирусного характера. Запущенная невралгия полулунного узла чревата быстрым развитием конъюнктивита и кератита. В итоге нужна не только помощь невролога, но и офтальмолога
- Поражение в области ядер ствола мозга. Наиболее болезненная симптоматика, похожая на «удары током». Может теряться чувствительность зон, связанных с любой ветвью тройничного нерва.
- Дентальная плексалгия. Как видно из названия, локализация связана с зоной иннервации зубного сплетения. Боль очень мучительная. Создаётся ощущение, что болит абсолютно всё: небо, скулы, виски, уши, шея (особенно верхняя треть), затылок. Особенно боль усиливается при надавливании на проблемную область.
- Поражение крылонебного узла. Задействованы отростки верхнечелюстного нерва и ряд волокон в области сонной артерии, слизистой оболочки носа., слюнных желез.
- Поражение области около глазницы. Стойкая односторонняя головная боль в области иннервации тройничного нерва совмещается со слезотечением, затруднением дыхания, покраснением лица.
Что делает тройничный нерв?
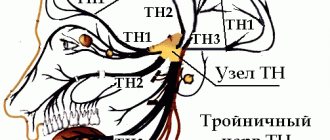
Тройничный нерв является пятой из 12 пар черепно-мозговых нервов. Это нерв смешанного типа, то есть включает чувствительные и двигательные ядра и волокна.
Тройничным нерв назван, так как имеет три ветви:
- Глазной, или глазничный нерв;
- Верхнечелюстной нерв;
- Нижнечелюстной нерв.
Структуры тройничного нерва отвечают за иннервацию:
- Кожи лица и шеи, жевательной и мимической мускулатуры;
- Челюстей, зубов, надкостницы костей черепа;
- Языка, включая вкусовую чувствительность и рефлекс глотания;
- Слизистых оболочек полости рта и носа;
- Глазницы и глазного яблока;
- Твердой мозговой оболочки и сосудов головного мозга.
Причины воспаления тройничного нерва
К поражению тройничного нерва могут привести как травмы (переломы, разрывы тканей, непрофессионально выполненная проводниковая анестезия), так и разрушение миелиновой оболочки самого нерва (характерная проблема для пациентов с рассеянным склерозом).
Но чаще речь идёт о воспалительном характере патологии.
Самые распространённые причины, ведущие к воспалению тройничного нерва:
- воспаление оболочек головного или спинного мозга (менингит),
- заболевания придаточных пазух носа (синусит),
- нарушение прикуса,
- герпес, передающийся на ганглии (узлы) тройничного нерва,
- переохлаждение: все хорошо знают фразу: «Застудил нерв». На самом деле у человека переохлаждаются ткани, и затем уже воспаляется нерв.
- бактериальная инфекция верхних дыхательных путей, горла.
Причины невралгии тройничного нерва
Невралгия может быть первичной и вторичной. Первая развивается изолированно, вторая же является следствием прогрессирования той или иной болезни. Она встречается как у женщин так и у мужчин.
Сегодня доподлинно еще неизвестны все причины, провоцирующие поражение тройничного нерва. Однако точно известно, что этому способствуют:
- патологии нервной системы, включая ДЦП, рассеянный склероз, энцефалопатию, развивающуюся после получения травмы головы, эпилепсию, опухоли мозга, вирусные и туберкулезные менингоэнцефалиты, гипоксию, нарушения мозгового кровообращения и пр.;
- вирусные заболевания, в частности, полиомиелит, герпетическая инфекция;
- одонтогенные причины, в том числе, травмы челюсти, флюс, погрешности при пломбировании зуба, нестандартная реакция на анестезию;
- компрессия тройничного нерва, что может быть спровоцировано опухолями головного мозга, образовавшимися после травм или операций рубцами, а также существенно расширенными в результате атеросклероза, аневризмы или врожденных нарушений кровеносными сосудами, инсульта или повышения внутричерепного давления вследствие остеохондроза.
- сдавление задней мозжечковой артерией тройничного нерва. В результате постоянной пульсацией идет раздражение нерва и его воспаление.
Повышают риск развития заболевания:
- частые стрессы;
- хроническая усталость;
- нарушения метаболизма;
- дефицит витаминов;
- аутоиммунные патологии или аллергия;
- тяжелые инфекционные болезни;
- воспалительные процессы в ротовой полости.
Невралгия не сопровождается воспалением нерва. Она возникает в результате демиелинизации нервного волокна или возникновения нарушений в регуляции его работы центральной нервной системы. В 80–90% случаев имеет место демиелинизация. Разрушение специфической миелиновой оболочки, выступающей в роли своеобразного изоляционного слоя нерва, происходит из-за сдавления Гассерова узла патологически измененными сосудами, новообразованиями различной природы. Поэтому поступающие от ЦНС импульсы распространяются и на близлежащие нервы, что провоцирует возникновение болей.
Во втором случае нервные импульсы передаются с другой скоростью. Это вызывает раздражение ядер нейронов и, как следствие, болевой синдром.
Симптомы воспаления тройничного нерва
На воспаление нерва указывают следующие симптомы:
- Боль в лицевой части.
- Головная боль, чаще – мигрень.
- Жжение, ощущение, что «ударяют электротоком «в области щек, скул, челюсти, области лба, глаз. Боль усиливается при движении лицевых мышц, жевании, шуме, ярком свете, прикосновении к коже.
- Проблемы с мигательным рефлексом (снижение амплитуды) и, соответственно, увеличение уязвимости глаз.
- Непроизвольное подёргивание мышц лиц (нервный тик).
- Раздражительность.
Мигрень и невралгия тройничного нерва
При возникновении острой головной боли необходима четкая дифференциация между мигренью и невралгией тройничного нерва.
| Признак | Мигрень | Невралгия ТН |
| Возраст | В основном молодой | Старше 50 лет |
| Пол | Чаще женщины | Одинаково |
| Локализация боли | Половина головы | По ходу иннервации |
| Характер боли | Сильная пульсирующая, переходящая в ноющую. Усиливается при движении. | Пронизывающая, колющая. Неконтролируемые движения мимических мышц. |
| Длительность | До 72 часов | До 2 минут |
| Причина | Дисбаланс медиаторов, спонтанная активация нейронов. | Нарушение циркуляции крови, сдавливание нерва. |
| Факторы | Стресс, нагрузки, гормоны, питание, сон, пассивное движение, мерцающий свет и др. | Анатомическое строение, травма, длительное неудобное положение, инфекция или опухоль. |
| Генетическая предраспо-ложенность | Есть | Нет |
| Предвестники (аура) | Есть | Нет |
| Тошнота, рвота | Да | Нет |
Помните: для лечения этих заболеваний применяются разные подходы. Специфические лекарства от мигрени не помогут при невралгии! Для точной диагностики и терапии обратитесь к врачу-неврологу. Как отличить мигрень от других заболеваний
Диагностика
На основании только опроса врач может различить невралгию третичного нерва от синдрома Шостада (при таком синдроме – более длительные приступы), посгерпических болей, типичных мигреней. Для понимания же полной картины важно обязательное проведение комплексной диагностики:
- Томография. Для точной диагностики и правильного назначения лечения крайне важны максимально полные данные о состоянии мозга и выбора детальной схемы (схема важна для точного позиционирования) при проведении магнитно-резонансной томографии троичного нерва. Наиболее точные данные позволяет получить МРТ с контрастированием.
- Томография (сканирование) сканирование тройничного нерва. Даёт возможность создать послойные изображения, выявить нейроваскулярный конфликт, признаки разрушения миелиновой оболочки нервов. Сканирование позволяет врачу получить полную картину того, как выглядит исследуемый нерв, что происходит в месте его выхода из ствола мозга.
- Крайне важно, что томография позволяет не просто выявить, что есть нейроваскулярный конфликт, но и понять его причину. Это может быть конфликт мозжечковых артерий, невриома (новообразвание) нерва. Во многих случаях сканирование тройничного нерва осуществляется с одновременным сканированием лицевого нерва.
- Рентген челюстей (при подозрении, что главная проблема – стоматологическая).
- Ангиография. Важна для верификации (подтверждения) сосудистого генеза компрессии при внушительном размере аневризмы и сосудистой петли или аневризмы.
Также в большинстве случаев назначают анализ крови и мочи (особенно роль этих исследований ценна при патологиях, возникших как следствие на инфекционные заболевания).
Диагностика неврита тройничного нерва
Для установления вида повреждения тройничного нерва требуется чёткая диагностика уровня его поражения. Потребуется проведение:
- неврологического осмотра пациента
- проведение электронейрографии (ЭНГ)
- МРТ придаточных пазух носа и орбит
- КТ головного мозга и костей черепа
Клинически травматический неврит тройничного нерва проявляется нарушением чувствительности в зоне иннервации пораженных ветвей тройничного нерва, парестезией, постоянной ноющей болью различной интенсивности. При повреждении нижнеальвеолярного нерва при травматическом неврите тройничного нерва наблюдаются двигательные нарушения.
Диагностика уровня повреждения нерва при травматическом неврите тройничного нерва, как и любого друго нерва, производится при помощи электронейрографии (ЭНГ).
При травматическом неврите тройничного нерва может отмечаться выпадение или снижение всех видов чувствительности в зоне иннервации тройничного нерва, а так же болезненность при перкуссии некоторых зубов. Электровозбудимость пульпы зубов при травматическом неврите тройничного нерва снижается или отсутствует.
Иногда наблюдаются невриты отдельных ветвей тройничного нерва: подбородочного, язычного, щечного, верхних луночковых, небного нерва.
Иннервируемые тройничным нервом зоны чувствительности на коже лица.
Для невритов подбородочного нерва характерна парестезия, боль и нарушение чувствительности в области нижней губы и подбородка соответствующей стороны.
Для невритов верхних луночковых нервов характерно упорное длительное течение. Для невритов небного нерва характерно жжение и сухость в области половины неба с пораженной стороны. Может наблюдаться снижение или отсутствие чувствительности в зоне иннервации небного нерва.
Лечение
Лечение направлено на купирование болевого синдрома и предупреждение рецидивов заболевания.
При более легком течении заболевания может помочь медикаментозное лечение, при запущенны стадиях, обширных зонах поражения применяется хирургическое лечение. Оно же помогает и побороть непосредственно природу болезни.
Также при лечении используют физиотерапевтические методики. Но большинство врачей склоняется: они эффективны не как основные, а только как вспомогательные: усиливающие эффект консервативного медикаментозного лечения, а также могут применяться после хирургического вмешательства на стадии реабилитации. Например, медикаментозное лечение при острой стадии эффективно сочетать со светотерапией, особенно терапией инфракрасных лучей в небольшой дозировке. В острый период и в момент реабилитации должный эффект обеспечивает фонофорез, электрофорез, дарсонвализация. В неострой фазе полезно принятие лечебных ванн (например, с минералами), массажи, иглоукалывание, парафинотерапия.
Медикаментозное лечение
При консервативной терапии назначают следующие лекарства:
- Препараты для борьбы с симптоматикой (болью). Самые распространённые препараты при медикаментозном лечении — карбамазепин, финлепсин, тегретол. Препаратом первого выбора при этом в большинстве клиник является карбамазепин. Он эффективен для снятия болей у 70—80 % пациентов с невралгией тройничного нерва.
- Спазмолитики и миорелаксанты центрального действия. Одно из распространённых лекарств в данной ситуации баклофен.
- Спиртовые блокады (инъекции), направленные на «заморозку» пораженной области лица, Эффект от блокад есть, но он непродолжителен. Поэтому прибегают к таким инъекциям часто как в временной мере, например, на этапе подготовки к хирургическому вмешательству.
- Препараты метаболического действия. Их роль важна для стабилизации энергетического потенциала клеток и создания антигипоксического эффекта.
- Противосудорожные средства. Помогают замедлить процесс передачи нервных импульсов.
- Витамины группы B. Обладают нейротропным действием (улучшают метаболизм медиаторов и определённой анальгезирующей активностью, поэтому усиливают действие болеутоляющих).
Хирургическое лечение
Наиболее эффективны для борьбы с невралгиями тройничного нерва хирургические операции. Они позволяют не просто устранить боль, но и ликвидировать цепь импульсации, повлиять на конфликт между корешком черепного нерва, выходящего из ствола мозга, и сосудом, который примыкает к нему.
И, если причина именно такой конфликт, врачи рекомендуют сразу подумать об операции, а не тянуть время и пытаться решить проблему медикаментозно.
При этом наиболее эффективной и безопасной (сохраняется нерв) считается микроваскулярная декомпрессия корешка тройничного нерва. Операция представляет собой установку прокладки (протектора) между нервом и сосудом.
Микроваскулярная декомпрессия корешка тройничного нерва относится к транскраниальным эндоскопическим вмешательствам и проводится через минидоступ (фактически речь идёт о косметическом разрезе- не более 2,5х2 см, кровопотеря минимальная, не требуется длительная реабилитация)
Также может применятся механическая деструкция периферических ветвей, глицериновая ризотомия, лазерная термокоагуляция, радиочастотная деструкция. С победой над болью они позволяют справиться достойно, но в отличие от микроваскулярной декомпрессии, увы, при таких операциях не стоит задача сохранения нерва. Поэтому такие операции применяются чаще в тех случаях, когда микроваскулярная декомпрессия корешка тройничного нерва по каким-то причинам невозможна. Например, глицериновая ризотомия часто является единственно возможным способом борьбы с невралгией у пациентов в тяжелом соматическом состоянии в преклонном возрасте с перечнем других заболеваний.
Современные хирургические методики сродни механической деструкции позволяют исключить дополнительные разрушительные вмешательства и при этом провести стимуляцию нужных глубинных структур.
Среди осложнений при хирургическом вмешательстве с помощью глицероловой ризотомии, радиочастотной деструкции выделяют нарушения чувствительности на лице, кератопатии (возникновение дистрофии роговицы).
Возможным осложнением после микроваскулярной декомпрессии может стать ишемический инфаркт ствола мозга, воздушная эмболия, повреждение блокового нерва, возникновение гематомы мозжечка, парез (снижение) лицевой мускулатуры.
По этой причине крайне важно чётко взвесить степени риска для пациента, правильно подобрать методику хирургического вмешательства. Подходит та или иная в каждом конкретном случае зависит от индивидуальных особенностей каждого пациента. Внимательное отношение к этим деталям помогает минимизировать риски осложнений.
Немаловажное значение играет и то, где проводят операцию. Важны все нюансы: насколько высокоточна предварительная диагностика, квалификация и опыт нейрохирурга.
Анатомия Тройничного нерва человека — информация:
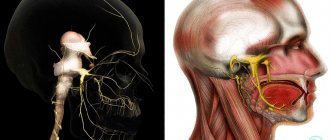
N. trigeminus, тройничный нерв, развивается в связи с первой жаберной дугой (мандибулярной) и является смешанным. Чувствительными своими волокнами иннервирует кожу лица и передней части головы, граничит сзади с областью распространения в коже задних ветвей шейных нервов и ветвей шейного сплетения. Кожные ветви (задние) II шейного нерва заходят на территорию тройничного нерва, вследствие чего возникает пограничная зона смешанной иннервации шириной в 1-2 поперечника пальца.
Тройничный нерв также является проводником чувствительности от рецепторов слизистых оболочек рта, носа, уха и конъюнктивы глаза, кроме тех отделов их, которые являются специфическими рецепторами органов чувств (иннервируемых из I, II, VII, VIII и IX пар). В качестве нерва первой жаберной дуги n. trigeminus иннервирует развившиеся из нее жевательные мышцы и мышцы дна полости рта и содержит исходящие от их рецепторов афферентные (проприоцептивные) волокна, заканчивающиеся в nucleus mesencephalicus n. trigemini.
В составе ветвей нерва проходят, кроме того, секреторные (вегетативные) волокна к железам, находящимся в области лицевых полостей. Поскольку тройничный нерв является смешанным, он имеет четыре ядра, из которых два чувствительных и одно двигательное заложены в заднем мозге, а одно чувствительное (проприоцептивное) — в среднем мозге. Отростки клеток, заложенных в двигательном ядре (nucleus motorius), выходят из моста на линии, отделяющей мост от средней ножки мозжечка и соединяющей место выхода nn. trigemini et facialis (linea trigeminofacialis), образуя двигательный корешок нерва, radix motoria. Рядом с ним в вещество мозга входит чувствительный корешок, radix sensoria.
Оба корешка составляют ствол тройничного нерва, который по выходе из мозга проникает под твердую оболочку дна средней черепной ямки и ложится на верхнюю поверхность пирамиды височной кости у ее верхушки, там, где находится impressio trigemini. Здесь твердая оболочка, раздваиваясь, образует для него небольшую полость, cavum trigeminale. В этой полости чувствительный корешок имеет большой тройничный узел, ganglion trigeminale. Центральные отростки клеток этого узла составляют radix sensoria и идут к чувствительным ядрам: nucleus pontinus n. trigemini, nucleus spinalis n. trigemini и nucleus mesencephalicus n. trigemini, а периферические идут в составе трех главных ветвей тройничного нерва, отходящих от выпуклого края узла. Ветви эти следующие: первая, или глазная, n. ophthalmicus, вторая, или верхнечелюстная, n. maxillaris, и третья, или нижнечелюстная, n. mandibularis.
Двигательный корешок тройничного нерва, не принимающий участия в образовании узла, проходит свободно под последним и затем присоединяется к третьей ветви. Тройничный нерв человека является результатом слияния двух нервов животных:
- n. ophthalmicus profundus, или n. trigeminus I, и
- n. maxillomandibularis, или n. trigeminus.
Следы этого слияния бывают заметны и в ganglion trigeminale нерва, который часто бывает двойным. Соответственно этому ramus ophthalmicus есть бывший n. ophthalmicus profundus, а две остальные ветви составляют n. maxillomandibularis, который, являясь нервом первой жаберной дуги, имеет строение типичного висцерального нерва: ganglion trigeminale его гомологичен наджаберному узлу, ramus maxillaris — преджаберной ветви, a ramus mandibularis — зажаберной ветви. Этим объясняется, что ramus mandibularis является смешанной ветвью, а radix motoria минует узел нерва. Каждая из трех ветвей тройничного нерва посылает тонкую веточку к твердой оболочке головного мозга.
В области разветвлений каждой из трех ветвей n. trigeminus находится еще несколько небольших нервных узелков, относящихся к вегетативной нервной системе, но описываемых обыкновенно при тройничном нерве. Эти вегетативные (парасимпатические) узлы образовались из клеток, выселившихся в процессе эмбриогенеза по путям ветвей тройничного нерва, чем и объясняется сохранившаяся на всю жизнь связь с ними, а именно: с n. ophthalmicus — ganglion ciliare, с n. maxillaris — g. pterygopalatinum, с n. mandibularis — g. oticum и с n. lingualis (из третьей ветви) — g. submandibular.
Процедуры
Альтернативой для пациентов, которым противопоказаны сложные операции, но лекарственное, физиотерапевтическое лечение эффект не дают, могут стать следующие процедуры во время обострения:
- Инъекции глицерина полой иглой через щёку. Процедура позволяет повлиять на волокна, ответственные за боль, но тщательный контроль за процедурой организовать проблематично Реальное облегчение испытываю только 80% пациентов.
- Балонная компрессия. Проводится через кожу посредством катетера. Большой плюс процедуры – возможность обеспечить немедленное снятие боли. Недостаток- требует общей анестезии.
- Стереотаксическая ризотомия под воздействием электроимпульсов. Эффект снятия болей – высокий, но помимо устранения симптомов невралгии, к сожалению, гибнут и нервные клетки. Как и баллонная компрессия процедура требует общей анестезии.
- Развитие ипохондрии, депрессии.
Профилактика
Воспаление тройничного нерва не только важно своевременно лечить. Важно предупредить рецидивы, и здесь колоссальная роль принадлежит профилактике:
- Избегайте любых сквозняков. Проветривать помещение важно и нужно, но не попадайте под сквозящие потоки воздуха, не работайте, не спите под кондиционером.
- Избегайте переохлаждения лица и головы. Не игнорируйте шапки и шарфики в холодное время года.
- Берегите голову и лицо от травм.
- Регулярно посещайте стоматолога. Не допускайте периодонтита (воспаления тканей около корней зубов). Если своевременно лечить кариес, пульпит, периодонтита при современной стоматологии можно избежать.
- Внимательно относитесь к герпесу. Это не просто «простуда на губах», а заболевание, которое может стать провокатором возникновения невралгии троичного нерва.
- Боритесь с психоэмоционаным перенапряжением. Медитируйте.
- Займитесь ЛФК. Делайте акцент на упражнения, которые направлены на проработку мышц (улучшение их тонуса), усиление пульса (кардиотренировки).
Помните! Рецидивы цикличны. При этом обострения более распространены в осенне-весеннем периоде. Поэтому в это время профилактике уделяйте наиболее пристальное значение.
Препараты при невралгии тройничного нерва
Медикаментозная терапия при воспалении тройничного нерва направлена, главным образом, на устранение воспалительного процесса и боли – невралгии.
Фармацевтические средства могут на время улучшить состояние, но, к сожалению, не влияют на вероятность рецидивов. Между тем неврит тройничного нерва – это рецидивирующее заболевание, и с каждым новым обострением его болевой симптом – невралгия может быть все сильнее и продолжительнее.
Еще один существенный недостаток медикаментозной терапии – почти неизбежные побочные эффекты.
- Анальгетики. Сугубо симптоматические средства, оказывают универсальное обезболивающее действие. Анальгин обычно применяется в виде инъекций в сочетании с димедролом.
- Нестероидные средства на основе ибупрофена, диклофенака оказывают противовоспалительное действие. Используются в виде мазей, капсул, таблеток.
- Кортикостероидные (гормональные) препараты используются при сильном отеке и воспалении, в том числе аллергическом.
- Противосудорожные препараты. Препятствуют произвольным сокращениям, пульсации нерва, уменьшают боль. Оказывают затормаживающее действие на нервную систему, поэтому обычно вызывают сонливость.
- Спазмолитические препараты. Уменьшают мышечные спазмы, в том числе возникающие как ответная реакция на боль (невралгию). Уменьшают зажатие и сдавление тройничного нерва, помогают улучшить его кровоснабжение. Обычно применяются в комплексе с нестероидными препаратами (НПВС).
- Сосудистые препараты. Применяются для улучшения кровоснабжения нерва, например, при атеросклерозе.
- Антигистаминные средства. Оказывают затормаживающее действие, назначаются при аллергических невритах, а также как вспомогательное средство лечения невралгии.
- Седативные препараты, транквилизаторы, нейролептики. Применяются при возбуждении нервной системы, психики, которое часто провоцирует лицевые невриты. Оказывают успокаивающее действие, но быстро вызывают привыкание.
- Витаминные комплексы на основе витаминов группы В. Применяются для укрепления, восстановления нервных тканей.
- Антибиотики. Применяются в случаях, когда невралгия развивается на фоне бактериальных инфекций, в частности при отитах, гайморитах, синуситах, менингите.
- Антивирусные средства. Применяются в случаях, когда причиной воспаления служит вирусная инфекция, например, герпес. Наряду этими препаратами врач может использовать местные инъекции глицерина, которые уменьшают боль.
Последствия и осложнения
Лечить невралгию важно начать своевременно. Несвоевременное лечение чревато следующими осложнениями:
- Непрекращающиеся боли (как головные, так и лицевые).
- Паралич лицевого нерва и как следствие асимметрия лица.
- Ослабевание слуха, зрения.
- Ослабевание мышц лица, появление морщин.
- Нарушение поведения. Постоянные страхи. Человек постоянно умает о том, что у него может возобновиться приступ. Поэтому он старается минимально двигаться при жевании (или жует, смещая пищу за одну щёку), мало улыбаться.