Ткани головного мозга представлены широким перечнем образований. По своему строению это едва ли не самая сложная часть человеческого организма, что обуславливает широкий характер деятельности центральной нервной системы. При оценке строения можно выделить несколько областей ЦНС в этой локализации.
В основании церебральных структур расположен так называемый ствол головного мозга. Он обеспечивает группу жизненно важных функций: от дыхания и сердечной деятельности и до терморегуляции. Любые повреждения или нарушения работы приводят к тяжелой инвалидности или смерти.
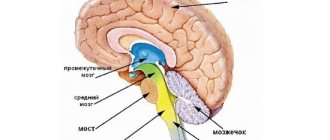
Варолиев мост — это составная часть ствола, расположенная между средним и продолговатым мозгом, которая обеспечивает нормальную проводимость нервных импульсов и дает возможность выполнять ряд произвольных действий.
Отвечает за некоторые функции высшей деятельности. Его повреждения, например, на фоне травмы, инсульта, приводят к критическим нарушениям работы всего организма.
Диагностика поражений этой анатомической структуры представляет определенные сложности из-за глубокой и «неудобной» локализации. Единственным надежным способом обследования считается МРТ или реже компьютерная томография.
Строение
Варолиев мост располагается на уровне ствола головного мозга и условно в его анатомии выделяют две основных области.
- Верхняя часть. Состоит из серого вещества и включает в себя несколько пар черепных нервов (с 5-го по 8-ой ). Это собственно функциональная структура.
- Нижняя или основание — обеспечивает проводимость сигналов, выступает транспортным путем для естественных импульсов.
На уровне верхней части моста расположена ретикулярная формация. Она представлена большим скоплением волокон, которые позволяют всей ЦНС функционировать слаженным образом.
В основании расположен плотный слой толстых проводящих тяжей. Они представляют собой по три ножки с каждой стороны, соединены с мозжечком и дают возможность работать экстрапирамидной системе.
Ниже Варолиева моста находится продолговатый мозг, в верхней части — средний.
Есть некоторые отличия в структуре названного образования у детей и взрослых. При оценке у пациентов до 8 лет обнаруживается полное отсутствие миелиновой оболочки, что считается нормальным явлением.
Оформление этой части головного мозга наблюдается в ранний подростковый период. Анатомия моста сложная, что объясняется необходимостью осуществлять ряд действий со стороны ЦНС.
Лечение
Необходим постоянный мониторинг размера кисты. При отсутствии жалоб у пациента и симптоматики, сопровождающей аномалию, проводимая терапия ориентирована на причину, которая спровоцировала формирование образования.
Важно Сказкотерапия
Используемые медикаментозные средства:
- Препараты для нормализации кровообращения;
- Медикаменты против спаек;
- Иммуномодулирующие средства;
- Антиоксиданты;
- Ноотропы.
Постоянный контроль состояния пациента подразумевает регулярные заборы анализов на свертываемость крови и холестерин, отслеживание уровня кровяного давления.
Методы хирургии
Когда наблюдается рост образования, назначают хирургическое вмешательство:
- Эндоскопический метод является наименее инвазивным, однако может применяться только при определенной локализации кисты.
- Трепанация – операция сложнейшая, однако позволяет удалять образования любой локализации и любого размера. Сопровождается высокими рисками травмирования мозговых тканей.
- При шунтировании делается прокол и вставляется трубка, предотвращающая скопление ликвора. Способ сопровождается риском проникновения инфекции.
Какие функции выполняет мост
Мост головного мозга отвечает за несколько важных форм активности.
Среди таковых:
- Рефлекторные автоматические и произвольные движения глаз и барабанной перепонки в ответ на громкие звуки, также тканей ротовой полости (небо). Любое нарушение заканчивается проблемами.
- Способность к целенаправленной двигательной активности. Поскольку мост в мозге обеспечивает функционирование мозжечка, при любом повреждении наблюдаются проблемы с возможностью управлять телом.
- Восприятие вестибулярных раздражителей. В данном случае речь идет о способности воспринимать свой организм как единой целое, его ориентацию и расположение в пространстве, отвечать на любые изменения окружающих условий, также гасить лишние движения (например, при резком торможении в общественном транспорте, спотыкании и пр.). При поражении отмечается нарушение координации. Возможности ориентироваться в пространстве.
- Обеспечение обонятельной функции. Мост обладает этой способностью частично. Также за нее отвечают другие подкорковые скопления.
- Нормальная иннервация кожи и слизистых оболочек лица.
- Варолиев мост участвует в формировании сна. Это сложная и слаженная работа сразу нескольких церебральных образований. Любые нарушения немедленно приводят к проблемам с ночным отдыхом. Пациент становится вялым, проявляются астенические процессы.
- В функции Варолиева моста входят акты жевания и глотания. Жизненно необходимые для питания, дыхания.
- Собственно от работы этой структуры зависит и способность организма к нормальному газообмену. В отсутствии адекватного проведения импульсов начинаются проблемы, вплоть до расстройств летального характера.
Базовые действия выполняются нервными тканями постоянно. Даже незначительные изменения заметны сразу же.
Варолиев мост является частью ствола головного мозга, потому отклонения в его деятельности становятся косвенной причиной дисфункции всего этого образования.
Вероятны осложнения вплоть до стремительных, смертельных. Качественная медицинская помощь возможна не всегда из-за сложной локализации структур и непростого строения.
Другие отделы ГМ и их функции
В строении головного мозга человека выделяют несколько отделов.
Формирование мозговой активности происходит во время внутриутробного развития благодаря ромбовидному, среднему, переднему мозгу.
Отделы нашего головного мозга отвечают за различные задачи, характеризуются конечным и продолговатым, промежуточным и средним, а также задним мозгом, варолиевым мостом и мозжечком.
Их функции показывает таблица:
| Продолговатый мозг | Другое название этой зоны— бульбус, находится в задней части черепа, между мозжечковой областью, варолиевым мостом и спинным сегментом. Бульбус — это продолжение спинного мозга. Белое вещество головного мозга этой области представлено нейронами, а серое — ядрами:
Если нарушена работа этого отдела, возникнут проблемы с сердцем, нарушится передача импульсов к мозговым центрам. |
| Промежуточный мозг | Этот мозговой отдел «фильтрует» импульсы нейронов. Он примет все поступившие данные и решит, куда и как они попадут дальше. В его состав входит нижняя зона и задняя, состоящая из эпиталамуса, таламуса. Этот отдел ответственен за работу эндокринной системы. Гипоталамус входит в состав нижней области. Этот уплотненный нейронный пучок регулирует температуру тела, цикличность бодрствования и сна. Он синтезирует гормональные соединения, которые «подсказывают» человеку когда надо попить или поесть. Это зона удовольствия, ответственна за интерес к противоположному полу. Мозговая зона связана с гипофизом, которым регулируются все железы. Импульсы поступают из гипоталамусной зоны к гипофизарной, «выполняется» приказ синтеза или прекращения выделения гормонов. Таламусом обрабатываются импульсы от рецепторов, отвечающих за зрение, вкус, слух, тактильную чувствительность. Происходит распределение сигналов по соответствующим мозговым участкам. Эпиталамусом синтезируется мелатониновый гормон, ответственный за циклические процессы бодрствования, эмоциональную сферу, половое созревание. |
| Средний мозг | Отдел мозга маленького размера, состоит из двух половин: на крыше в подкорке находятся центры слуха, зрения, на ножках размещены проводящие пути. В состав этого мозгового сегмента входит черная субстанция с красными ядрами. Имеется височно-теменной узел и ядра нейронов, контролирующих глазные миоволокна и височные зоны, которыми обрабатываются звуковые эффекты, трансформирующиеся в узнаваемые звуки. Контролируется рефлекторная активность и реакция с раздражителем. Этот орган ответственен за пространственную ориентацию. |
| Конечный мозг | Это самый молодой мозговой отдел, основная часть ГМ, ответственен за высшую нервную деятельность, имеет многочисленные борозды с извилинами. Мозолистым телом разделяется правая, левая полушарная зона. Каждое полушарие снабжено ядром, мантией, обонятельным мозгом. |
| Варолиев мост | Это анатомическое образование входит в состав заднего мозга, содержащего мозжечковую область. Функции моста похожи с его наименованием, он состоит из нервных волокон. Через него идут импульсы, проходящие из тела к ГМ и наоборот. Он составляет мозговой ствол, находящийся между средним и продолговатым мозгом. В нем расположены ядра нервов, управляющие жеванием, мимикой, некоторыми глазными миоволокнами. К нему поступают сигналы от рецепторов, ответственных за органы чувств, кожи, внутреннее ухо. Человек благодаря этому отделу ощущает вкус, держит баланс, слышит звуки. |
| Мозжечок | Состоит из 2 полушарных областей и соединяющих их непарного формирования. Мозжечковую поверхность покрывает кора, которая в толще полушарных зон формирует 2 ядра. В глубинных слоях дольки состоят из белой субстанции, соединяющей мозжечковый сегмент тремя парами ножек со спинномозговым стволом и ГМ. Ответственен за координацию и регулирование движений миоволокон, мышечную память. Благодаря ему человек удерживает определенную позицию тела. |
Анатомические, физиологические параметры ГМ изучаются учеными не один десяток лет, у каждого человека они различные, ведь не существует даже двух людей, думающих одинаково. Эти и другие тайны мозга экспертам со временем предстоит раскрыть.
Патологии, нарушающие функции моста и их симптомы
Есть группа заболеваний, для которых типично нарушение нормальной работы организма в результате деструкции рассматриваемых тканей.
Среди таковых:
Синдром Бриссо-Сикара
Сопровождается расстройством активности черепных нервов. Определяется односторонним парезом или полным параличом половины тела.
Также утрачивается способность управлять мышцами лицевой области, возможен птоз (опущение века) с нарушением зрительной функции.
Встречается такое расстройство на фоне инфекционного, аутоиммунного или опухолевого поражения. Реже становится итогом ишемии головного мозга. После транзиторной атаки или собственно полноценного инсульта.
Синдром Боннье
Характеризуется поражением группы черепных нервов. В данном случае в конечном итоге страдают слуховые и вестибулярные ядра.
Симптоматика неспецифична. Возникают проблемы с восприятием звуковых раздражителей. Больные постоянно испытывают головокружение, тошноту, слабость.
Составной частью клиники является и бессонница. Пациент становится раздражительным, отмечается нестабильность эмоционального фона. Вплоть до резких смен фаз, как, например, при биполярно-аффективном психозе.
Синдром Грене
Типичная черта этого патологического процесса — нарушение чувствительности мимической мускулатуры, что в конечном итоге приводит к проблемам с проявлением невербальных сигналов, эмоций.
Наблюдается частичный парез жевательных мышц с одной стороны. С другой нарушение управляемости также присутствует, но в значительно меньшей мере.
Вентральный синдром
Крайне сложное состояние. Для него характерна как минимум утрата речевой функции. Это самый легкий случай.
Классическая же ситуация определяется полной потерей способности двигаться. Человек не может пошевелиться. Общение возможно только с помощью глаз.
Такое расстройство сохраняется длительное время. Быстро приводит к застойным явлениям, смерти больного. Восстановление не представляется возможным.
Синдром Раймона-Сестана
Характеризуется ключевым проявлением со стороны глазодвигательных нервов. Человек утрачивает способность произвольно фокусировать взгляд и переводить его с одного объекта на другой.
Возможно спонтанное облегчение состояние и его последующее возвращение по неясным причинам.
Синдром Гюблера
Не имеет специфических проявлений крови паралича мимической мускулатуры. Выражение лица характеризуется как маска.
Пациент не способен адекватно невербально проявлять эмоции и реагировать на окружающие стимулы.
Чувствительность кожи также падает, что обнаруживается по результатам функциональных тестов и физикального исследования.
Синдром Фовилля
Присутствует паралич мимической мускулатуры и косоглазие с расстройством зрения.
Болезнь Гасперини
Сочетанный патологический процесс. Характеризуется смешанной симптоматикой.
Заболевания, приводящие к развитию синдромов
Строение Варолиева моста предполагает множество возможных поражений и столь же большое количество проявлений. Однако есть группа заболеваний, которые становятся фундаментом для названных выше синдромов.
Сюда можно отнести:
- Инсульт. Острое нарушение мозгового кровотока в той или иной области с отмиранием нервных тканей и утратой части функций церебральных структур. Если страдает сам ствол головного мозга, в самом благоприятном случае это закончится нарушением высшей деятельности.
- Ишемические транзиторные атаки. Неверно называются микроинсультами. Наблюдается то же самое, но отсутствует значительное отмирание тканей.
- Атеросклероз сосудов мозга. Нарушение проходимости артерий в результате закупорки таковых холестериновыми бляшками или спонтанного сужения на фоне, например, длительного курения, гипертензии (роста давления).
- Инфекционные процессы. Особенно те, что затрагивают церебральные ткани. Энцефалит, менингит.
- Демиелинизация. Рассеянный склероз.
Варолиев мост отвечает за массу важных функций и имеет системное строение. Лечение патологических состояний, когда деятельность этой структуры уже нарушена, представляет крайне сложный, а порой и невозможный процесс.
Потому имеет смысл превентивно воздействовать на все заболевания, которые могут стать источником проблемы в будущем. Это важная мера профилактики.
Опухоли продолговатого мозга и варолиева моста
Лечение рака >> Книги по онкологии >> Н. А. Попов, «Внутричерепные опухоли» Лен. отд. изд-ва «Медгиз», Ленинград, 1961 г. OCR Wincancer.Ru Приведено с некоторыми сокращениями
Опухоли продолговатого мозга и варолиева моста встречаются реже других опухолей задней черепной ямки. Хотя их топическая диагностика обычно не представляет серьезных затруднений, однако в начале заболевания возможно смешение их с другого рода патологическими процессами, так как опухоли этой локализации редко сопровождаются значительным повышением внутричерепного давления, а иногда протекают и без общемозговых симптомов. Это объясняется отчасти и тем, что больные нередко погибают раньше, чем создаются условия для внутричерепной гипертензии.
Характерной чертой опухолей этой локализации является медленно нарастающее развитие ядерных параличей черепных нервов (тех или других в зависимости от уровня поражения ствола) — в сочетании с перекрестными проводниковыми симптомами (пирамидным гемисиндромом и расстройствами чувствительности), т. е. альтернирующие параличи.
В отличие от их типического выражения при сосудистых стволовых процессах при опухолях этого рода параличи не бывают так четко очерчены, являясь, кроме того, только преходящим этапом в поступательном развитии процесса. Вскоре они переходят и на другую сторону или с самого начала в той или иной степени захватывают обе половины ствола, что более свойственно опухолям продолговатого мозга.
Тогда процесс может начаться с поражения ядер черепных нервов (если рост опухоли начинается дорсально), к которому позже присоединяются проводниковые расстройства, или начаться с последних (если опухоль развивается вентрально) с последующим вовлечением черепных нервов. Как правило, процесс заканчивается поражением всего поперечника на уровне максимального развития опухоли.
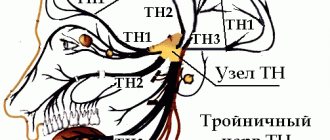
При локализации опухоли в варолиевом мосту основным симптомом является поражение тройничного нерва с возможной перекрестной гемигипестезпей или (при более каудальной локализации) альтернирующий паралич лицевого нерва. Очень ярким симптомом может быть нарушение вестибулярной функции в виде резких систематизированных головокружений в связи с поражением ядра преддверного нерва, что может заставить заподозрить опухоль IV желудочка, тем более, если имеет место и раздражение рвотного центра.
В случаях роста опухоли в пределах продолговатого мозга развиваются тяжелые бульбарные расстройства. Часто имеются церебеллярные симптомы в связи с вовлечением в патологический процесс мозжечковых ножек. Они могут быть одним из ранних и ярких признаков заболевания, что нередко дает основание к ошибочному диагнозу опухоли мозжечка или мосто-мозжечкового угла. В связи с нередко развивающимися здесь глиомами, относительно быстро текущими, возможно вначале смешение опухолевого процесса с другими, например воспалительными (энцефалит), сосудистыми заболеваниями, рассеянным склерозом и др.
Трудность раннего и быстрого распознавания опухолей мозгового ствола, как указывалось выше, зависит в значительной степени от отсутствия общемозговых симптомов, которые встречаются здесь реже, чем при других локализациях, или появляются поздно. Впрочем Т. М. Стрелинская наблюдала застойные соски в половине своих случаев. Если принять во внимание, что в мозговом стволе опухоли вообще развиваются редко, то вначале, естественно, приходится думать в первую очередь о других заболеваниях нервной системы.
Прогноз опухолей ствола мозга неблагоприятен, так как оперативное лечение их невозможно: только рентгенотерапия может задержать неуклонно и обычно быстро прогрессирующий процесс.
Больная М., 10 лет, поступила в больницу 17/Х 1955 г. с жалобами на головные боли, иногда со рвотой, ощущение онемения в правой половине тела, неуверенную походку. Боли начались более года тому назад, но только в последнее время стали особенно интенсивными. Около двух недель назад больная стала замечать, что при поворотах голоеы влево возникало чувство головокружения.
Объективно: Вынужденное положение головы с наклоном вправо и немного вперед. Лежать больная может только на правом боку, иначе возникает резкое головокружение. Глазное дно, острота зрения и поле зрения без изменений. Ротаторный крупноамплитудный нистагм, усиливающийся при взгляде вверх. Гипестезия левой половины лица и кожи головы, корнеальный рефлекс слева отсутствует. VIII пара: слуховая функция без изменений; калорическая проба: резко выраженный лабиринтный нистагм, но реактивное промахивание отсутствует. При указательной пробе правая рука спонтанно промахивается кнаружи.
Язык слегка отклоняется вправо. Сухожильные рефлексы повышены, на ногах они преобладают справа. Брюшные — не вызываются. Понижение мышечного тонуса в правой ноге. Правосторонняя гемигипестезия кожной чувствительности, за исключением лица; глубокая чувствительность без изменений. Координационные пробы выполняет неуверенно, адиэдохокинез в правой руке. Походка неустойчивая с отклонением преимущественно вправо и назад; на правой ноге стоять не может.
Краниограмма без изменений. Спинномозговая жидкость: белок — 0,033%о, цитоз — 0, РОЭ — 48 мм в час. Клинический диагноз: Опухоль IV желудочка, исходящая из верхней половины дна ромбовидной ямки. Больная переведена в нейрохирургическую клинику. Операция 30/XI 1955 г.: Иссечены мутные арахноидальные спайки в области большой цистерны. Осмотр IV желудочка установил опухоль мозгового ствола, выступающую из дна ромбовидной ямки. Выделилось большое количество спинномозговой жидкости. Спустя три педели после операции появился горизонтальный парез взора влево, парез левого лицевого нерва, правосторонний гемипарез и гемигипестезия. Общемозговые симптомы и вынужденное положение головы исчезли. В дальнейшем развился тетрапарез, дисфагия, дизартрия. 13/III 1956 г. больная умерла.
Секция: Опухоль варолиева моста (который резко изменен и увеличен в размерах), глубоко вдающаяся в сильно расширенный IV желудочек, почти полностью его выполняя. Гистологически — мультиформная глиобластома.
В этом наблюдении опухоль варолиева моста была принята за первичное новообразование IV желудочка, что и дало основание к оперативному вмешательству. Наиболее ярким и важным симптомом в этом случае было вынужденное положение головы — симптом столь характерный для внутрижелудочковой локализации. Хотя этот симптом был связан с приступами резкого головокружения при некоторых положениях головы, однако не могла быть исключена зависимость его от нарушения циркуляции спинномозговой жидкости, что имеет место при новообразованиях IV желудочка.
В известном противоречии с этим стояло отсутствие типичного синдрома Брунса, как результата остро возникающей окклюзионной гидроцефалии. Однако при опухолях желудочка головокружения могут быть очень резко выражены и даже доминировать в картине болезни, являясь очаговым симптомом со стороны дна ромбовидной ямки. Тогда патогенез вынужденного положения головы может быть понят как проявление тонических рефлексов на мышцы шеи в связи с раздражением вестибулярного аппарата на дне IV желудочка, т. е. как явление чисто рефлекторной природы.
В пользу зависимости этого симптома от участия вторичных преддверных образований говорит спонтанный бульбарный нистагм и данные калорической пробы: наличие резко выраженного термического нистагма при отсутствии реактивного промахивания, что указывало на перерыв вестибулярных путей от ядра к мозжечку. Этот факт позволяет уяснить механизмы вестибулярных головокружений при опухолях ствола и IV желудочка и поставить их в зависимость от растормаживания функции преддверного нерва; слуховая функция при этом полностью сохраняется (1).
За опухоль IV желудочка могли говорить также резкие головные боли, рвоты, мозжечковые симптомы; не противоречило этому и участие тройничного нерва, что возможно при опухолях, исходящих из бокового отступа желудочка (И. Я. Раздольский). Однако при этом имелась перекрестная гемигипестезия болевой и термической чувствительности — симптом, начавшийся с ощущения парестезии (онемения) в качестве одного из ранних признаков заболевания. Этот анамнестический факт не был должным образом оценен, что стало очевидным ретроспективно: ни чувствительные, ни двигательные проводниковые расстройства не свойственны опухолям IV желудочка, хотя они и не исключаются (Г. Кушинг, И. Я. Раздольский).
Последний часто наблюдал резкое головокружение в зависимости от положения головы и тела. Изолированное головокружение, как гнездный симптом, он считает особенно характерным для опухолей, исходящих из верхней половины ромбовидной ямки. Автор указывает на значительную трудность дифференциальной диагностики внутримостовых опухолей и указанного отдела желудочка мозга. Отсутствие в начале заболевания симптомов со стороны черепных нервов и двигательных проводниковых расстройств также склоняло диагноз скорее в пользу желудочка, а не ствола мозга.
Таким образом, наблюдение показывает, что дифференциальная диагностика опухолей мозгового ствола и IV желудочка представляет иногда большие затруднения и что поражение дорсального отдела моста с вовлечением вестибулярных ядер и вынужденным положением головы может симулировать первичную опухоль IV желудочка.
Больная Б., 15 лет, поступила в больницу 2/IX 1954 г. с жалобами на резкое двоение в глазах и головную боль. Больна с июля 1954 г., но косоглазие и диплопия появились 26/V 1954 г.
Объективно: Общее физическое недоразвитие. Менструаций не было. Парез левого отводящего нерва, диплопия. Глазное дно без изменений. Периодически возникают судорожные сокращения диафрагмы, что ведет к непроизвольному шумному выдоху. Слегка неуверенная, мозжечковая походка. Двигательных, чувствительных и координационных расстройств не наблюдается.
Спинномозговая жидкость вытекала частыми каплями; белка — 0,39%о, цитоз — 2/3. В течение З 1/2 недель (симптомы описываются в порядке последователь- ——————————— 1 По данным Г. С. Циммермана, вынужденное положение головы, как следствие тонических лабиринтных рефлексов, наблюдается при поражении оральных отделов мозгового ствола. ——————————— ности их развития) появилось некоторое затруднение речи, отсутствие глоточного рефлекса, сглаженность левой носо-губной складки. Девочка стала обнаруживать некоторые психотические симптомы (отсутствие критики к собственному состоянию, морию и др.). Свисание правой небной дужки, поперхивание при еде. Походка стала шаткой, наблюдались головокружения, ощущение шума и звона, косоглазие и диплопия усилились, горизонтальный спонтанный нистагм. Корнеальные рефлексы понижены.
Периферический парез левого лицевого нерва, парез мягкого неба. Диффузная гипотония мышц, сухожильные рефлексы на ногах оживлены, двусторонний симптом Бабинского. В левой руке неуверенность при пальце-носовой пробе, неустойчивость с наклонностью падать влево, мозжечковая походка. Усиление головных болей. Состояние больной прогрессивно ухудшалось, появилась сонливость, усилились психотические расстройства; голос стал афоничным, нарастали бульбарные симптомы. Глазное дно оставалось нормальным. Появился легкий правосторонний гемипарез. Нарушение координационных проб с обеих сторон.
Рентгенограмма черепа: пальцевые вдавления, уплощение турецкого седла. Клинический диагноз: Опухоль мозгового ствола. Операция 10/ХI: Трепанация задней черепной ямки, ревизия дна IV желудочка — опухоль не обнаружена. Миндалики мозжечка опущены, уплощены. После разъединения арахноидальных спаек появился ликвор. После операции и рентгенотерапии общее состояние улучшилось. Больная была выписана 22/I 1955 г., а спустя 3 месяца поступила вновь в тяжелом состоянии с апартрией, непроизвольным мочеиспусканием, но по-прежнему без двигательных и чувствительных проводниковых расстройств (имелась только анизорефлексия конечностей и двусторонний симптом Бабинского). Больная умерла 29/IV от бульбарного паралича.
Секция: Варолиев мост сильно увеличен в объеме, опухоль инфильтрирует преимущественно основание моста, главным образом левой стороны; кровоизлияния в ткань опухоли. Гистологически — астроцитома.
В данном случае первым и долгое время единственным симптомом заболевания был парез левого отводящего нерва (диплопия, косоглазие); головные боли присоединились позже, как и нарушение дыхания и неуверенная походка. Глазное дно было нормально. Все это заставило думать вначале о стволовом энцефалите. Однако в дальнейшем вовлечение в патологический процесс последовательно лицевого, слухового и блуждающего нервов давали основание заподозрить наличие опухоли варолиева моста, чему способствовало появление психотических симптомов (эйфории, мории), затем сонливости, заторможенности и других. Эти расстройства при отсутствии признаков внутричерепной гипертензии следует объяснить очевидно нейродинамическими нарушениями корковой деятельности в связи с наличием очага в мозговом стволе.
Помимо паралича отводящего нерва, был поражен блуждающий нерв, лицевой же и слуховой нервы были задеты в слабой степени (при полной сохранности вестибулярной функции); имелись также легкие мозжечковые симптомы. Однако у больной не наблюдалось проводниковых (двигательных или чувствительных) расстройств, следовательно, не было и альтернирующих параличей. Последние считаются характерными для опухолей ствола мозга, но, как показывает наблюдение, могут не появляться даже на высоте развития заболевания.
Отсутствие длительное время параличей конечностей ставило под сомнение диагноз опухоли ствола, несмотря на поражение черепных нервов. Это обстоятельство не позволяло исключить возможности опухоли IV желудочка, тем более, что первым симптомом был парез отводящего нерва, который вместе с лицевым чаше всего поражается при новообразованиях IV желудочка, исходящих из верхней половины ромбовидной ямки (И. Я. Раздольский). Именно это заставило решиться на ревизию IV желудочка. Опущение миндаликов мозжечка в большую затылочную дыру было, по-видимому, причиной бульбарных симптомов.
Обращает на себя внимание задержка мочеиспускания на высоте болезни, сменившаяся затем недержанием, несмотря на отсутствие двигательных пирамидных расстройств. Аналогичный факт мы наблюдали также при цистицерке варолиева моста, а Л. Я. Пинес и Л. О. Склярчик в случае опухоли варолиева моста (принятом за энцефалит).
При сопоставлении клинических и анатомических данных бросается в глаза несоответствие между тяжестью поражения моста и клиникой: почти полное отсутствие параличей, несмотря на поражение опухолью преимущественно основания моста, в то время как клинические симптомы наблюдались главным образом со стороны покрышки — ядер черепных нервов. Это объясняется, по мнению А. Н. Агеевой и Е. П. Семеновой, относительной сохранностью клеток и миелиновых волокон не только при астроцитомах, но и при полиморфноклеточных глиобластомах. Т. М. Стрелинская и особенно Л. М. Духовникова подчеркивают возможность при этом компенсаторной функции коры. Указанное обстоятельство также способствует затруднениям и ошибкам в диагностике стволовых опухолей. А. Н. Агеева указывает, что большинство случаев, изученных ею анатомически, были диагностированы ошибочно как опухоль мозжечка (мосто-мозжечковый угол); этот же факт отмечает Е. П. Семенова.
Больная Л., 27 лет, поступила в клинику I7/XII 1949 г. с жалобами на головные боли, расстройство речи, шаткую походку. Больна с начала сентября 1949 г.; в ноябре стали перодически появляться парестезии в левой кисти и легкие расстройства глотания. С 28/XI больная перестала работать.
Объективно: Глазное дно без изменений. Горизонтальный нистагм глазных яблок. Правый роговичный рефлекс понижен, легкая гипестезия и ощущение онемения в правой половине лица. Периферический парез правого лицевого нерва. Небольшая дизартрия и дисфагия. Незначительный левосторонний гемипарез с гиперрефлексисй, симптомом Бабинского и клонусом стопы. Брюшные рефлексы не вызываются. Чувство онемения в левой руке и легкий интенционный тремор. Походка атактическая. В течение двух месяцев болезненные явления неуклонно прогрессировали.
Спустя девять дней отмечалось отсутствие правого корнеального рефлекса, слабость жевательной мускулатуры, повышение массетер-рефлекса, понижение вкуса на правой половине языка, нарастание дисфагии и дизартрии и левостороннего пареза конечностей; появилась легкая одноименная гемигипестезия, нарушение координационных проб с обеих сторон, спастически-атактическая походка.
Спинномозговая жидкость: белок — 0,33%о, цитоз—1/3. 23/I острота зрения и глазное дно нормальны. Отмечается выпадение симметричных участков в верхних половинах поля зрения — частичная горизонтальная гемианопсия, и сужение поля зрения на цвета по всем меридианам в нижних его половинах. Левосторонняя гемиплегия и правосторонний гемипарез с резкой атаксией конечностей. Афония. С 13/II отмечается парез отводящего нерва справа, ограничение движений нижней челюсти, атрофия жевательных мышц, паралич правого лицевого нерва, понижение слуха справа, резкое ограничение движений языка, парез мягкого кеба, резкое нарушение глотания. Анартрия, тетраплегия, гиперпатия левой половины тела; задержка мочи и стула. 20/II больная умерла. Клинический диагноз: Мультиформная спонгиобластома варолиева моста. Анатомический диагноз тот же.
Распознавание природы опухоли и ее локализации не представляло в этом случае особых затруднений, но в начале заболевания наличие таких симптомов, как нистагм, дизартрия, парестезии в области лица и кисти, повышение и неравномерность сухожильных и отсутствие брюшных рефлексов, мозжечковые симптомы — могли указывать у 27-летней больной на рассеянный склероз. Таков и был первоначальный диагноз. Однако головные боли, быстрое нарастание прежних и появление новых симптомов вскоре же дали основание заподозрить опухоль варолиева моста, что и подтвердилось всем дальнейшим ходом болезни. Быстрое развитие процесса делало очевидным злокачественный характер новообразования. Отсутствие застойных сосков как и других признаков повышения внутричерепного давления подтверждает общепринятое представление о редкости или более позднем появлении гипертензионных симптомов при опухолях варолиева моста. Однако, по некоторым данным (Т. М. Стрелинская, А. Н. Агеева), они наблюдаются довольно часто.
Обращают на себя внимание своеобразные изменения поля зрения: выпадение симметричных участков в верхних половинах поля зрения на белый цвет и почти полная горизонтальная гемианопсия на красный цвет — необычный симптом для данной локализации. Он развивается в терминальном периоде заболевания вместе с ростом опухоли и обусловлен, очевидно, дислокацией стволовых образований в направлении обоих зрительных трактов; сдавление их может объяснить подобного рода изменение поля зрения, вообще встречающееся очень редко. (1)
А. Н. Агеева во многих случаях опухолей варолиева моста установила значительную дислокацию мозгового ствола. —————————————— 1 В зрительных канатиках допускается такая группировка волокон, при которой верхние и нижние отделы зрительных трактов связаны соответственно с верхними и нижними половинами сетчаток обоих глаз. —————————————— Описаны вторичные изменения в придатке мозга вследствие сдавленна сосудов, что приводило к появлению гипофизарных симптомов (Тайм —Time). А. Д. Динабург и Д. Л. Волощенко обнаружили смешение мозговых образований в направлении хиазматической цистерны.
Следует заметить, что в этом, как и многих других случаях, изменения поля зрения яснее выступают при исследовании с помощью цветных меток. Кроме того, на красный цвет здесь отмечается сужение по всем меридианам и нижних половин поля зрения, что подтверждает действительное существование указанных расстройств зрения. Очевидно, появление этого симптома возможно только в более поздних стадиях болезни, но обнаружение дефектов поля зрения становится тогда особенно трудным в связи с тяжелым состоянием больного.
Больная М., 32 лет, поступила в клинику 7/XII 1945 г. с жалобами на приступы головных болей, иногда со рвотой и непроизвольным мочеиспусканием, ухудшением зрения. Больна с лета 1943 г., когда впервые появились указанные выше симптомы и кратковременная утрата сознания. С тех пор упомянутые приступы повторялись с интервалом до полугода. Весной 1945 г. развился судорожный припадок; были обнаружены ленточные глисты (солитер). С сентября отмечено понижение зрения, в октябре боли в правой половине лица и ощущения онемения в левой руке, двоение в глазах и пошатывание при ходьбе. Иногда по время приступов испытывала своеобразное ощущение: «какая-то горячая струйка потечет глубоко во лбу и сразу же возникает позыв на стул». В ноябре состояние больной заметно ухудшилось, появились ночные и утренние головные боли.
Объективно: Резко выраженные застойные соски. Зрачки без изменений. Атрофия жевательной мышцы и отсутствие нижнечелюстного рефлекса справа. Гиперестезия в области иннервации первой и второй ветвей правого тройничного нерва. Вынужденное положение головы: больная запрокидывает ее назад, иногда наклоняя вправо и поддерживая руками. Небольшая ригидность затылочных мышц, легкий симптом Кернига. Незначительный левосторонний гемипарез, усиливающийся после гипертензионных приступов. Чувствительность не нарушена. Краниограмма без изменений.
Судорожный приступ I2/XII с потерей сознания; тонус мышц левой руки резко повышен, она согнута в локтевом суставе, левая нога в состоянии экстензии; пульс слабый, редкий; лицо бледное. После приступа наблюдался птоз правого века, носовой оттенок речи, парестезии в правой половине лица. Клинический диагноз: Цистицеркоз мозга (область варолиева моста, мозжечок). Больная скончалась 18/XII 1945 г.
Секция: Справа в области скорлупы, в зрительном бугре и в коре нижней теменной дольки имеются отдельные пузыри цистицерка. В варолиевом мосту на уровне корешка пятой пары справа — одиночный пузырь, величиной с небольшой лесной орех (хорошо инкапсулированный, с финной внутри), образующий выступ в полость IV желудочка.
В этом наблюдении следует отметить очень быстрое развитие заболевания с тяжелыми гипертензионными кризами, приведшими больную к смерти через 11 дней после поступления. Диагноз цистицеркоза не вызывал сомнений, так же как и локализация процесса в варолиевом мосту. Приступы болей и парестезии в лице сопровождались иногда пароксизмально наступавшими расстройствами сложных висцеральных функций — мочеиспускания и дефекации, обычно не наблюдающимися при поражении указанного уровня. Это свидетельствует о возможности развития припадков с нарушением функций мочевого пузыря и прямой кишки при поражении варолиева моста, как показывает клиника, по-видимому, рефлекторным путем с ядра тройничного нерва. Сказанное лишний раз свидетельствует об очень тесных функциональных взаимоотношениях между анимальной и вегетативной нервной системой.
Сомнения могли возникнуть при объяснении двигательных расстройств, именно припадков односторонних тонических судорог. Положение конечностей типа Вернике — Манна, характеризующее эти судороги, преходящие послеприпадочные стволовые симптомы (птозы, парестезии в области лица, парез мягкого нёба) несомненно свидетельствовали о стволовом их происхождении.
Вынужденное положение головы с отклонением ее назад, вообще наблюдаемое редко, и симптомокомплекс Брунса (при отсутствии водянки мозга) объясняются, по-видимому, выпячиванием пузыря цистицерка из вещества мозга в полость IV желудочка, что нарушало ликворообращение и тем способствовало возникновению гипертензионных кризов. В данном случае положение пузыря цистицерка, вообще редко наблюдаемого в варолиевом мосту, объясняет периодический характер окклюзии сильвиева водопровода в месте входа его в IV желудочек и тем самым наступление тяжелых гипертензионных кризов.
Здесь не может быть исключена возможность когда-то живого цистицерка IV желудочка, только впоследствии оказавшегося «замурованным» в его дно, как это иногда имеет место в связи с реактивным воспалением эпендимы в окружности пузыря.
См. далее: Множественные опухоли головного мозга >>